2. 中山大学公共卫生学院医学统计系, 广东 广州 510080
2. Department of Medical Statistics, School of Public Health, Sun Yat-sen University, Guangzhou 510080, China
医院感染不仅给患者带来巨大的身心痛苦和经济负担,而且严重影响医疗质量和安全[1]。手卫生是预防与控制医院感染最简单、经济的方法,可降低20%~40%的医院感染[2]。国内外重大的医院感染事件主要传播途径是医务人员的手[3]。手卫生虽然简单,但如何提高手卫生依从性一直是医院管理者致力于研究的课题[4]。在临床工作中,医务人员手卫生依从率较低,主要原因是工作繁忙、手卫生设施或用品不足、手卫生相关知识欠缺等[5]。PDCA循环法是美国管理学家戴明提出的一种质量管理程序[6],通过计划(plan)、实施(do)、检查(check)、处理(action)4个阶段,使工作质量在循环中不断完善与提高。本研究采用网络问卷调查的形式,通过分析某三甲医院医务人员手卫生依从性的影响因素,并提出针对性的集束化干预措施,应用PDCA循环法提高手卫生依从性,减少医院感染的发生。
1 资料与方法 1.1 资料来源依据《医务人员手卫生规范》WS/T 313—2009[7]、世界卫生组织(WHO)的《手卫生依从性调查表》制定该院的《手卫生调查表》,由医院感染管理专职人员每周随机到各科室督查手卫生执行情况,并对工作人员进行知识考核。依据《医院感染监测规范》WS/T 312—2009[8],通过中优医院感染管理系统获取医院感染病例数及同期住院患者数,统计医院感染发病情况。医院感染病例诊断依据2001年中华人民共和国卫生部颁发的《医院感染诊断标准(试行)》[9]进行。依据手卫生耗材仓库出库数量及同期住院患者床日数,统计手卫生耗材床日消耗量。2014年1—12月为干预前,2015年1月—2020年12月为动态干预后。
1.2 方法 1.2.1 计划阶段(P)为了解医务人员手卫生依从率低或不愿意执行手卫生的原因,医院感染管理办公室感染监控专职人员通过头脑风暴法设计《手卫生认知及影响因素调查表》于网页版问卷星平台发布,并于2014年12月1—10日发动全院所有医务人员完成调查,调查者通过后台核实无缺项、漏项后进行数据统计、分析,发现影响医务人员手卫生依从性的主要因素,提出并落实针对性集束化干预措施。
1.2.2 实施阶段(D)2015年1月起落实集束化干预措施并于PDCA循环中持续质量改进。
1.2.2.1 完善制度流程根据2007年WHO发布的《WHO医疗机构手卫生指南》[10],2019年11月起依据中国卫生健康委新发布的《医务人员手卫生规范》WS/T 313-2019[11]及2020年发布的《手消毒剂通用要求》[12],不断完善该院手卫生制度流程、宣传图示等。
1.2.2.2 完善手卫生设施张贴手卫生提示图,及时补充手卫生用品:诊疗区域均安装非手触式水龙头和干手设备,治疗车、病房内配备快速手消毒剂,无菌柜、治疗车上张贴手卫生时刻图,洗手池旁张贴洗手步骤图,病区各区域张贴手卫生温馨提示图;引进不黏手的水剂型快速手消毒剂,提供多种类型、不同成份的手卫生用品予临床科室使用,提高医务人员手卫生依从性。
1.2.2.3 开展手卫生宣传活动及拍摄教学视频在每年5月5日WHO手卫生日时举办相关宣传活动,邀请医院院长、科主任及护士长参加,以点带面提高全员手卫生意识;另外,通过多形式多途径宣传,推广手卫生知识,时刻提醒医务人员要执行手卫生,提高医务人员、患者、陪人乃至社会人民群众的手卫生意识,如邀请专家授课、日常培训、门诊手卫生宣教、自编自创洗手舞、举办摄影及漫画比赛、派发手卫生宣传资料等,拍摄六步洗手法、外科手消毒教学视频发布于院内OA系统供各科室播放学习,联合东莞市卫生健康局拍摄“说医不二手卫生宣教片”,在院内多媒体平台及各公众号、市内公交系统播放等。
1.2.2.4 培训与考核医院感染管理办公室专职人员每年不定期对医务人员、工勤人员、新毕业生、规培生、实习生、进修生等进行手卫生专项培训和考核,每周随机提问考核;利用感控工作间(或问卷星)平台至少每季度开展感控知识全员考核,其中包含手卫生知识;各科室每年至少组织两次全科人员手卫生知识培训,感染监控小组成员每月抽查科室人员手卫生知识掌握情况。
1.2.3 检查阶段(C) 1.2.3.1 统计手卫生耗材床日消耗量医院感染管理办公室每季度统计各科室手卫生耗材床日消耗量,根据不同科室的风险程度制定相应科室的手卫生耗材床日消耗量目标值,通过排序将与目标值差距比最大的10个科室于院内OA公布,并要求相应科室提交问题分析及整改反馈表。
1.2.3.2 院科两级督查使用WHO《手卫生依从性调查表》进行督查(2020年1月起启用感控工作间进行督查),医院感染管理办公室每月至少督查200人次,各科室每月至少督查40人次,并将数据进行对比、公示,逐步加强科室负责人对手卫生管理工作的重视,杜绝数据造假现象。
1.2.3.3 增加奖惩内容每年评选10个手卫生优胜科室,奖励快速手消毒剂和洗手液;手卫生数据作为每半年评比优胜感染监控科室的重要指标;将手卫生指标与科室绩效挂钩,督促科室负责人重视手卫生管理。
1.2.4 处理阶段(A)以年度作为一个循环周期,医院感染管理办公室对督查问题、手卫生相关数据汇总反馈相应科室,科室结合自查情况及时总结分析存在问题及整改效果,将存在的问题转入下一个PDCA循环,逐步提高手卫生管理质量。
1.3 监测指标计算方法影响医务人员手卫生依从性的因素构成比=该选项选择数量/收回份数×100%;手卫生依从率=手卫生执行时机数/应执行手卫生时机数×100%;快速手消毒剂+洗手液床日消耗量(mL/床日)=(快速手消毒剂总消耗量+洗手液总消耗量)/同期住院患者床日数;擦手纸床日消耗量(张/床日)=擦手纸总消耗量/同期住院患者床日数;医院感染例次发病率=医院感染患者例次数/同期住院患者数×100%。
1.4 统计学方法应用统计软件SPSS 25.0进行数据分析,问卷调查的结果主要采用频数(构成比)表示,手卫生耗材床日消耗量与医院感染例次发病率以年平均值表示;随年份的线性趋势采用线性回归进行分析;手卫生依从率、手卫生耗材床日消耗量与医院感染例次发病率相关关系采用Pearson相关系数进行分析;以P≤0.05为差异具有统计学意义。
2 结果 2.1 问卷调查结果2014年12月对该院所有医务人员进行不记名手卫生问卷调查,发放问卷2 513份,回收1 806份,回收率为71.87%;调查医生507名(28.07%)、护士1 185名(65.61%)、医技人员99名(5.48%)、其他人员15名(0.83%)。手卫生重要性的选择:很重要1 756名(97.23%),重要50名(2.77%),无一人认为不重要。医务人员手卫生依从性的影响因素调查中,占比最高的为“有必要增加医院快速手消毒剂的品种”(95.46%),其次为“手卫生耗材用完后未及时补充”(63.62%),以及“频繁使用快速手消毒剂会伤手”(48.84%);占比较低的为“对洗手液过敏”(4.43%),以及“手卫生设施不方便”(3.05%)。见表 1。
| 表 1 806名医务人员手卫生依从性影响因素调查结果 Table 1 Influencing factors for HH compliance of 1 806 HCWs |
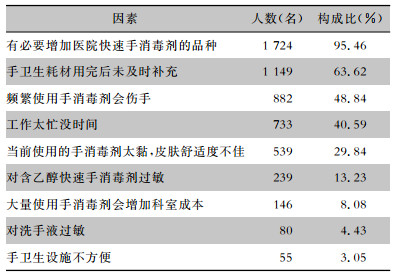
|
通过7年PDCA循环对手卫生管理工作持续改进,2020年手卫生设施完善率、依从率、正确率、知晓率分别为99.36%、86.87%、86.55%、96.24%,高于2014年的41.19%、49.90%、13.46%、62.65%,差异均有统计学意义(均P<0.001),见表 2。
| 表 2 集束化干预措施执行前后手卫生相关情况比较 Table 2 Comparison of HH before and after the implementation of bundle intervention measures |

|
应用PDCA循环法落实集束化干预措施后,手卫生依从率、快速手消毒剂+洗手液及擦手纸床日消耗量逐年上升,医院感染例次发病率则逐年下降,见表 3。线性回归模型结果显示:手卫生依从率=6.248×年份-12 540,模型P<0.001,快速手消毒剂+洗手液床日消耗量=1.182×年份-2 373.782,模型P=0.013;擦手纸床日消耗量=0.508×年份-1 018.011,模型P<0.001;医院感染例次发病率=-0.326×年份+658.724,模型P<0.001,线性趋势均具有统计学意义,见图 1。
| 表 3 2014—2020年手卫生依从率、手卫生耗材床日消耗量及医院感染例次发病率情况 Table 3 HH compliance rate, bed-day consumption of HH products and case incidence of HAI from 2014 to 2020 |

|
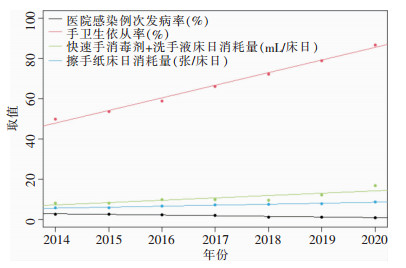 |
| 图 1 线性回归模型年度趋势图 Figure 1 Annual trend chart of linear regression model |
手卫生依从率、速干手消毒剂+洗手液及擦手纸床日消耗量分别与医院感染例次发病率呈负相关(r值分别为-0.977、-0.793、-0.951),差异有统计学意义(P值分别为<0.001、0.033、<0.001),见表 4。
| 表 4 医院感染例次发病率与手卫生依从率、手卫生耗材床日消耗量的Pearson相关系数 Table 4 Pearson correlation coefficient between case incidence of HAI and HH compliance rate as well as bed-day consumption of HH products consumption |
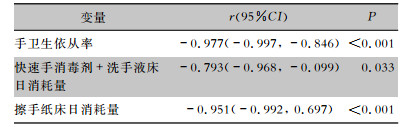
|
手卫生管理质量的提高是一个需要持之以衡的过程,为提高医务人员手卫生依从性,某院经过7年的监测、统计与分析,形成监测-反馈-整改-监测的PDCA动态循环,通过现状调查了解管理的薄弱环节,制定集束化干预措施并落实,再进行督查和效果评估,分析措施落实效果,通过环环紧扣,不断发现问题、解决问题,周而复始,使手卫生工作质量的改进形成一个阶梯上升的质量管理环[13]。
干预前期开展问卷调查找出影响医务人员手卫生依从性的主要因素,通过落实针对性干预措施如引进不黏手的水剂型手消毒剂、提供多种品牌的手消毒剂供临床科室选择等,结合多途径、多元化的培训,考核、宣传、督导等方式,逐步提高医务人员手卫生意识。与2014年相比,2020年手卫生依从率从49.90%上升至86.87%,快速手消毒剂+洗手液和擦手纸床日消耗量分别增长了103.80%、50.17%,医院感染例次发病率则下降了66.79%,手卫生依从率、快速手消毒剂+洗手液及擦手纸床日消耗量与医院感染例次发病率呈负相关,差异均有统计学意义,表明落实集束化干预措施取得成效。
医院感染的传播途径以接触传播为常见,其中手是最重要的传播媒介,正确执行手卫生是有效控制病原体传播及降低医院感染发生率最基本、最简单、最经济的手段[14]。美国疾病控制与预防中心(CDC)的手卫生指南[15]强调,单独的手卫生教育培训是不够的,需要结合其他干预措施才可以达到改进手卫生依从性的效果。若缺乏行之有效的监管措施,手卫生制度容易流于形式,难以落实,故提高医务人员手卫生依从率、正确率、知晓率需要克服多方面的因素[16]。另外对手消毒剂过敏或体验不佳会降低医务人员的使用意愿,提供多种类型不同成份的快速手消毒剂,选用不含乙醇但仍能保证消毒效果的手消毒剂,或增加护肤、易干等功能,由临床工作人员根据体验选择。有研究[17]显示,群体影响、榜样效应是影响医务人员手卫生依从性的重要因素。只有每个工作人员将手卫生工作视为常规职责的一部分,明确把握手卫生时机才是阻断病原体传播的最好措施,通过加强教育与监督不断强化医务人员手卫生意识,提高责任心,逐步使医务人员在实际工作中,能够养成一种习惯,成为一种自觉行为[18]。
手卫生观察过程存在霍桑效应(霍桑效应是指当人们知道自己成为观察对象而改变行为的倾向),导致依从率的数据与客观不符,而手卫生耗材床日消耗量是能体现医护人员操作过程执行手卫生次数相对客观的指标,国外有推行以手卫生用品消耗量作为手卫生执行情况的评价指标[19]。另外有研究[5]表明,手卫生用品消耗量作为手卫生依从性的一个重要客观指标,提高手卫生依从性能有效降低医院感染发病率,随着手卫生相关物品投入的增加,医院感染例次发病率逐步下降,与本研究结果一致。
周霞等[20]研究表明,提高医务人员手卫生依从性,能降低医院感染发病率,减少患者的住院费用,缩短患者住院日。缩短平均住院日不仅能减轻患者的负担,而且可加快医院的病床周转,达到在不增加医院床位的前提下提高医院的经济效益和社会效益[21]。但长期以来,因临床科室考虑到经济支出问题,干手纸巾、快速手消毒剂使用完后未及时添加的现象经常发生,导致手卫生依从性低[22]。另外,医院对手卫生工作支持力度不容忽视,特别是在资金方面的大力投入,包括洗手设施的改建和配置,以及耗材成本的承担。孙明洁等[23]研究表明,医院免费提供手卫生用品,增加手卫生设施投入,给医务人员提供方便、快捷的手卫生环境,可提高医务人员手卫生依从率及正确率。因此,建议由医院与科室各承担50%手卫生耗材费用[24],有条件的医院可取消手卫生耗材费用纳入各科室成本核算,同时建立激励机制鼓励科室手卫生工作的开展,年终通过考核指标,对手卫生工作突出科室予以减免当年所有的手卫生耗材费用的奖励,有效促进医务人员手卫生依从性的提高。
本研究不足之处是获取的手卫生耗材消耗量是以仓库出库数量来统计,存在部分科室领用后没有用完就过期的情况,可能与实际数据有差距,下一步将申请购买具有身份识别功能的智能控制快速手消毒剂出液器,便于获取每一名医务人员使用量以及真实床日消耗量数据。
应用PDCA循环法,落实集束化的手卫生对策[25],加强手卫生宣传培训,进一步加大监管力度,促进手卫生耗材的使用,实现手卫生质量持续改进,有效地减少因医务人员手卫生不合格而导致的医院感染和医源性感染的发生,不仅对医院和患者是双赢的策略,还能使医院质量管理呈螺旋式上升,实现由终末质量控制向环节质量控制的转变[26]。
| [1] |
Vilar-Compte D, Camacho-Ortiz A, Ponce-de-León S. Infection control in limited resources countries: challenges and priorities[J]. Curr Infect Dis Rep, 2017, 19(5): 20. DOI:10.1007/s11908-017-0572-y |
| [2] |
Chen Y, Zhao W, Liu H, et al. Occurrence of nosocomial methicillin-resistant Staphylococcus aureus as a marker for transmission in a surgical intensive care unit in China[J]. Am J Infect Control, 2014, 42(4): 436-438. DOI:10.1016/j.ajic.2013.11.019 |
| [3] |
赵延慧, 邹琴, 李晓玲. 手卫生依从性及其管理对策的研究进展[J]. 护理学报, 2016, 23(6): 38-40. |
| [4] |
Mu X, Xu Y, Yang TX, et al. Improving hand hygiene compliance among healthcare workers: an intervention study in a hospital in Guizhou Province, China[J]. Braz J Infect Dis, 2016, 20(5): 413-418. DOI:10.1016/j.bjid.2016.04.009 |
| [5] |
张春华, 孙勇, 马学先, 等. 手卫生成本与医院感染发病率的研究[J]. 中国感染控制杂志, 2016, 15(3): 195-197. DOI:10.3969/j.issn.1671-9638.2016.03.014 |
| [6] |
马群华, 晏瑛, 胡小琼. 护生岗前培训前后医院感染知识认知状况调查[J]. 基层医学论坛, 2008, 12(30): 865-867. DOI:10.3969/j.issn.1672-1721.2008.30.002 |
| [7] |
中华人民共和国卫生部. 医务人员手卫生规范: WS/T 313-2009[S]. 北京: 中国标准出版社, 2009.
|
| [8] |
中华人民共和国卫生部. 医院感染监测规范: WS/T 312-2009[S]. 北京: 人民卫生出版社, 2009.
|
| [9] |
中华人民共和国卫生部. 医院感染诊断标准(试行)[S]. 北京, 2001.
|
| [10] |
World Health Organization, WHO Patient Safety. WHO guidelines on hand hygiene in health care[EB/OL]. [2021-06-10]. https://apps.who.int/iris/handle/10665/44102.
|
| [11] |
中华人民共和国国家卫生健康委员会. 医务人员手卫生规范: WS/T 313-2019[S]. 北京: 中国标准出版社, 2019.
|
| [12] |
中华人民共和国国家市场监督管理总局, 中华人民共和国国家标准化管理委员会. 手消毒剂通用要求: GB 27950-2020[S]. 北京: 中国标准出版社, 2020.
|
| [13] |
王力红, 赵霞, 张京利, 等. 追踪方法学与PDCA循环管理在医院感染管理质量控制中的应用[J]. 中华医院感染学杂志, 2014, 24(6): 1539-1541. |
| [14] |
Luangasanatip N, Hongsuwan M, Limmathurotsakul D, et al. Comparative efficacy of interventions to promote hand hygiene in hospital: systematic review and network Meta-analysis[J]. BMJ, 2015, 351: h3728. |
| [15] |
Boyce JM, Pittet D. Guideline for hand hygiene in health-care settings: recommendations of the healthcare infection control practices advisory committee and the HICPAC/SHEA/APIC/IDSA Hand Hygiene Task Force[J]. MMWR Recomm Rep, 2002, 51(RR-16): 1-44. |
| [16] |
陆莉, 司徒敏雄, 郑先琳. 医护人员手卫生对儿科医院感染的影响[J]. 广东医学, 2017, 38(z2): 115-117. DOI:10.3969/j.issn.1001-9448.2017.z2.048 |
| [17] |
徐仁花, 毛秀兰. 品管圈活动在ICU医务人员手消毒管理中的应用[J]. 护理实践与研究, 2013, 10(22): 24-25. DOI:10.3969/j.issn.1672-9676.2013.22.010 |
| [18] |
邾萍, 付菊芳, 刘冰, 等. 医务人员手卫生依从性现状调查[J]. 中国感染控制杂志, 2015, 14(2): 120-123. DOI:10.3969/j.issn.1671-9638.2015.02.014 |
| [19] |
Herud T, Nilsen RM, Svendheim K, et al. Association between use of hand hygiene products and rates of health care-associated infections in a large university hospital in Norway[J]. Am J Infect Control, 2009, 37(4): 311-317. DOI:10.1016/j.ajic.2008.06.006 |
| [20] |
周霞, 杨金霞, 刘新平, 等. 手卫生对医院感染成本效益的影响[J]. 中国感染控制杂志, 2017, 16(4): 318-321. DOI:10.3969/j.issn.1671-9638.2017.04.007 |
| [21] |
姚燕娟, 张京英, 余佳妍. 医院缩短平均住院日的措施及成效[J]. 医院管理论坛, 2010, 27(7): 32-33. DOI:10.3969/j.issn.1671-9069.2010.07.011 |
| [22] |
万玉英, 韩小建. PDCA循环加强ICU医务人员手卫生管理对控制MRSA医院感染的影响[J]. 重庆医学, 2015, 44(34): 4777-4779. DOI:10.3969/j.issn.1671-8348.2015.34.009 |
| [23] |
孙明洁, 荆楠, 刘云红, 等. 手卫生用品与手卫生依从性的调查[J]. 中国感染控制杂志, 2013, 12(5): 390-391, 396. DOI:10.3969/j.issn.1671-9638.2013.05.020 |
| [24] |
朱骏华. PDCA循环在提高医务人员手卫生依从性中的作用[J]. 华西医学, 2017, 32(3): 366-370. |
| [25] |
马锦莲, 马成萍, 周晓影. 院内感染与正确洗手的关系[J]. 中华临床医学研究杂志, 2008, 14(11): 1688-1689. |
| [26] |
罗光英, 游灿青, 李凌竹, 等. PDCA循环法在手卫生依从性管理中的应用[J]. 中华医院感染学杂志, 2014, 24(11): 2839-2841. |



