2. 湖南省儿童医院胸外科重症监护病房, 湖南 长沙 410007
2. Thoracic Surgery Intensive Care Unit, Hunan Children's Hospital, Changsha 410007, China
多重耐药菌(multidrug-resistant organism,MDRO)是指对通常敏感的常用的3类或3类以上抗菌药物同时耐药的细菌,多重耐药也包括泛耐药(extensive drug resistance,XDR)和全耐药(pan-drug resistance,PDR)[1]。有研究[2]报道,MDRO医院感染占所有医院感染病例的20%,近年来,随着“超级细菌”不断出现,MDRO感染病例呈增多的趋势,极易在医院内造成传播,引起医院感染暴发。儿童由于年龄小,体内产生抗体的器官尚未发育完善,抗体缺乏,全身抵抗力差,MDRO控制不当极易引起儿童医院感染暴发[3]。2019年5月国家卫生健康委通报的南方医科大学顺德医院新生儿医院感染暴发事件也暴露出儿童医院感染管理存在许多漏洞与弊端。因儿童MDRO医院感染的预防与控制受许多客观因素的制约,感染管理工作复杂,涉及多个学科与部门,防控难度大,为有效控制MDRO医院感染,某院于2018年1月开始应用多学科协作(multi-disciplinaty team, MDT)管理防控MDRO医院感染,取得了较好效果,现报告如下。
1 对象与方法 1.1 研究对象按照《医院感染管理质量控制指标(2015年版)》[4]监测的MDRO种类,通过医院感染实时监控系统进行目标监测,选取2017年1月1日—2018年12月31日某省三级甲等儿童医院送检微生物标本中培养分离鉴定出MDRO的患儿为研究对象。本研究中的MDRO包括耐碳青霉烯类肺炎克雷伯菌(CRKP)和耐碳青霉烯类大肠埃希菌(CREC)、耐甲氧西林金黄色葡萄球菌(MRSA)、耐万古霉素肠球菌(VRE)、耐碳青霉烯类鲍曼不动杆菌(CRAB)、耐碳青霉烯类铜绿假单胞菌(CRPA)。
1.2 方法本研究分为两个阶段:2017年1月1日—12月31日为基线调查阶段,2018年1月1日—12月31日为干预阶段。基线调查阶段采用常规的管理方法,通过医院感染实时监控系统发现MDRO感染与定植病例,医院感染管理科专职人员不定期到临床科室现场督查,观察多重耐药菌各项防控措施的落实情况,同时填写防控措施依从性督查与反馈表;干预阶段采取MDT方法。医院感染管理科每月统计各科室MDRO感染情况及各项防控措施落实情况。
1.2.1 多学科协作综合干预管理 1.2.1.1 建全MDRO医院感染管理组织在医院感染三级管理体系运行机制下,分别成立MDRO防控管理组和临床诊治专家组。防控管理组以分管副院长为组长,成员由感染控制科、医务科、护理部、医疗质量控制科、后勤保障部、信息科、设备维修部等职能科室主任组成。根据感染控制相关法律法规,结合医院实际情况,制定切实可行的MDRO感染管理预防控制制度、各部门MDRO的管理职责,每周1~2次进行多学科联合医疗行政查房,针对MDRO防控措施落实不到位的原因进行讨论分析,制定整改措施,并对执行反馈情况进行督查定期通报,对MDRO检出较多的重点科室每季度召开1次联席会议,针对重点环节及高危人群进行分析,制定对策,各部门分工协助,持续改进。MDRO临床诊治专家组由重症医学科、新生儿科、呼吸内科、感染病科、临床微生物室、临床药学部、护理部及感染管理科等科室业务骨干组成。对疑难、危重的MDRO感染患儿进行多学科多部门联合诊治,制定个体化治疗及防控方案,并予以实施。两组间互相配合,医院感染管理科既参与决策的制定,又组织决策执行的监督检查。
1.2.1.2 制定防控方案与质量考核标准依据《医院感染预防与控制评价规范》[5]及《多重耐药菌医院感染预防与控制技术指南(试行)》[6]等要求,结合儿童医院感染防控的工作实际,制定切实可行的MDRO医院感染控制实施方案、质量考核标准及消毒隔离措施。
1.2.1.3 强化院科两级医院感染知识培训医院感染管理科定期组织各临床科室医院感染监控员进行MDRO医院感染防控方案、质量考核标准、医院感染聚集或暴发预警、职业防护、消毒隔离、医疗废物管理等知识的专场培训,对物业公司管理人员及保洁员进行环境清洁消毒、职业防护、消毒剂的配置等医院感染防控知识培训。各科室医院感染监控员根据本科室MDRO医院感染的高风险因素,制定切实可行的年度培训计划,组织本科室人员进行MDRO感染防控知识培训。每次培训后进行考试,培训考试合格率均需达100%。
1.2.1.4 加大院科两级MDRO防控措施落实情况日常督导的奖惩力度在医院层面,医院领导将MDRO医院感染防控的考核指标与各科室年终的评先评优、设备及人力资源配置、奖金分配及个人职称评聘等方面挂钩。在科室层面,建立MDRO晨会日交班制度,明确医护接触隔离医嘱下达与执行的责任分工,将接触隔离医嘱及防控措施的完成情况与科室每月的医护质量考核评分直接相关;科室护士长定期安排医院感染监控员日常督查MDRO医院感染防控措施落实情况,给予一定的人力及时间保障,对医院感染监控员在科室绩效考核中增加一定的奖金系数。
1.2.2 评价指标观察2018年1月1日—12月31日实施多学科协作管理后与2017年1月1日—12月31日实施前多重耐药菌防控措施依从率、多重耐药菌检出率、多重耐药菌医院感染例次发病率、多重耐药菌感染及科室分布的构成比。(1)多重耐药菌防控措施依从性监测主要包括[6-7]:开具隔离医嘱、病历夹及患者一览表贴接触隔离标识、床头悬挂隔离标识、床旁配备速干手消毒剂、手卫生依从率及正确率、床旁放置黄色医疗废物桶、可复用医疗器械专用、工作人员知晓MDRO患者、卫生员知晓消毒剂配置浓度、转科通知相关部门做好交接、周围环境每日2次消毒等。(2)多重耐药菌医院感染例次发病率=多重耐药菌医院感染发生例次数/同期住院患者人数×100%。(3)多重耐药菌检出率=多重耐药菌检出菌株数/同期住院患者检出总菌株数×100%。
1.2.3 诊断标准医院感染诊断标准参考卫生部2001年颁发的《医院感染诊断标准(试行)》[8]。MDRO医院感染诊断依据2011年版《多重耐药菌医院感染预防与控制技术指南(试行)》,判断标准为药敏试验结果中对同类抗菌药物中一种药物耐药,即算作对该类抗菌药物耐药。同一患儿相同部位分离的相同菌株不重复计数。社区感染的诊断[9]为患儿在入院前或入院48 h内发生的MDRO感染,又称为社区获得性感染。
1.3 统计学方法应用SPSS 19.0统计软件进行分析,计数资料采用率表示,组间比较采用χ2检验,P≤0.05为差异具有统计学意义。
2 结果 2.1 实施MDT管理前后MDRO防控措施依从性比较实施MDT管理前后分别观察住院MDRD感染患儿437、442例次(包括医院感染、社区感染)。干预前后隔离医嘱、患者床头和病历夹及患者一览表的隔离标识执行率分别从75.06%、78.49%、73.46%、75.74%提高至89.37%、91.63%、84.16%、85.75%;床旁速干手消毒剂配置率、手卫生依从率及正确率由47.60%、70.06%、52.99%上升至79.41%、89.01%、74.01%;医疗废物正确处置、可复用医疗器械专用、知晓MDRO患儿、正确配置消毒剂、环境物体表面清洁消毒执行率由69.79%、63.16%、57.44%、69.11%、59.95%上升至83.03%、78.96%、82.81、84.16%、90.27%;实施MDT管理前后各项防控措施的依从率均高于实施前,差异均有统计学意义(均P<0.05)。见表 1。
| 表 1 实施MDT管理前后MDRO防控措施依从率比较 Table 1 Compliance rate of MDRO prevention and control measures before and after implementation of MDT management |
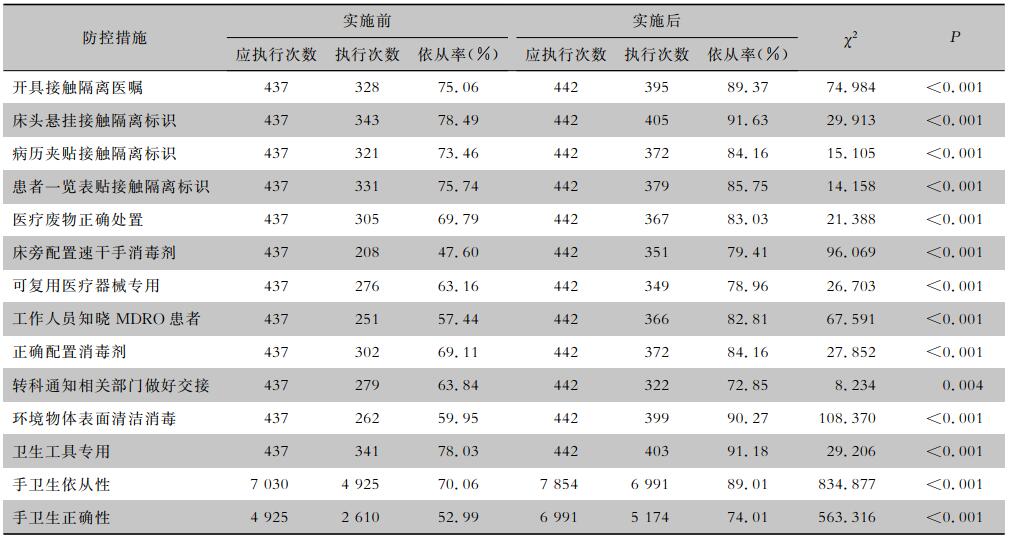
|
干预实施前共检出菌株7 217株,检出MDRO 1 594株,检出率22.09%;MDT实施后,共检出菌株7 516株,检出MDRO 1 240株,检出率16.50%;干预前后比较差异有统计学意义(P<0.05)。CRKP、CREC、MRSA、CRAB、CRPA的检出率分别由19.25%、10.38%、27.42%、36.39%、15.37%下降至15.29%、6.01%、23.64%、21.99%、11.39%,差异均有统计学意义(均P<0.05);实施前后均未检出VRE。见表 2。
| 表 2 实施MDT管理前后MDRO检出情况比较 Table 2 Isolation result of MDROs before and after implementation of MDT management |
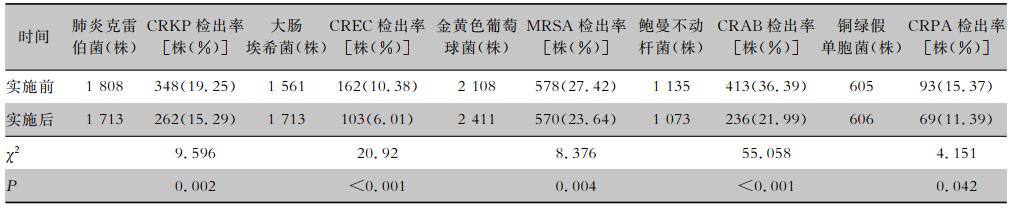
|
实施MDT管理前住院总人次为70 548人次,发生MDRO医院感染129例,136例次;实施MDT管理后住院总人次为70 413人次,发生MDRO医院感染97例,102例次,实施MDT管理前后医院感染例次发病率由0.19%下降至0.14%,差异有统计学意义(χ2=4.800,P=0.028)。
2.4 实施MDT管理前后MDRO感染分布实施MDT管理前共有MDRO感染428例次,其中医院感染129例次,社区感染299例次,MDRO医院感染占30.14%。实施MDT管理后共有MDRO感染491例次,其中医院感染97例次,社区感染394例次,MDRO医院感染占19.76%。实施MDT后MDRO医院感染构成比较管理前下降,差异有统计学意义(χ2=13.298,P<0.001)。实施MDT管理前后MDRO感染中,医院感染病原菌均以CRKP、CRAB为主,社区感染病原菌均以MRSA为主,占74%以上,其次是CRKP,占13%以上。见表 3。
| 表 3 实施MDT管理前后MDRO感染分布[例次(%)] Table 3 Distribution of MDRO infection before and after implementation of MDT management (No. of cases[%]) |
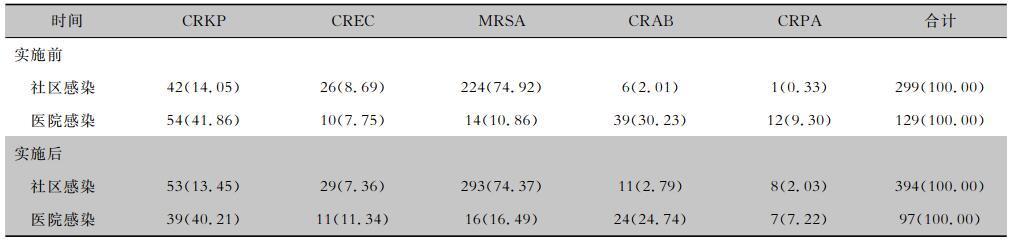
|
实施MDT管理前后各科室MDRO感染中,医院感染排名位于前4位的科室分别为新生儿重症监护科(NICU)、儿童重症监护科(PICU)、胸外科[含心脏监护科(CICU)]、骨科,实施前后此4个科室MDRO感染类别构成比较,差异均无统计学意义(均P>0.05),但实施MDT管理后各科室医院感染病例有一定下降;实施MDT管理前后社区感染均以呼吸内科最高,其次是急诊综合内科、PICU、皮肤科。见表 4。
| 表 4 实施MDT管理前后MDRO感染科室分布 Table 4 Department distribution of MDRO HAI before and after implementation of MDT management |
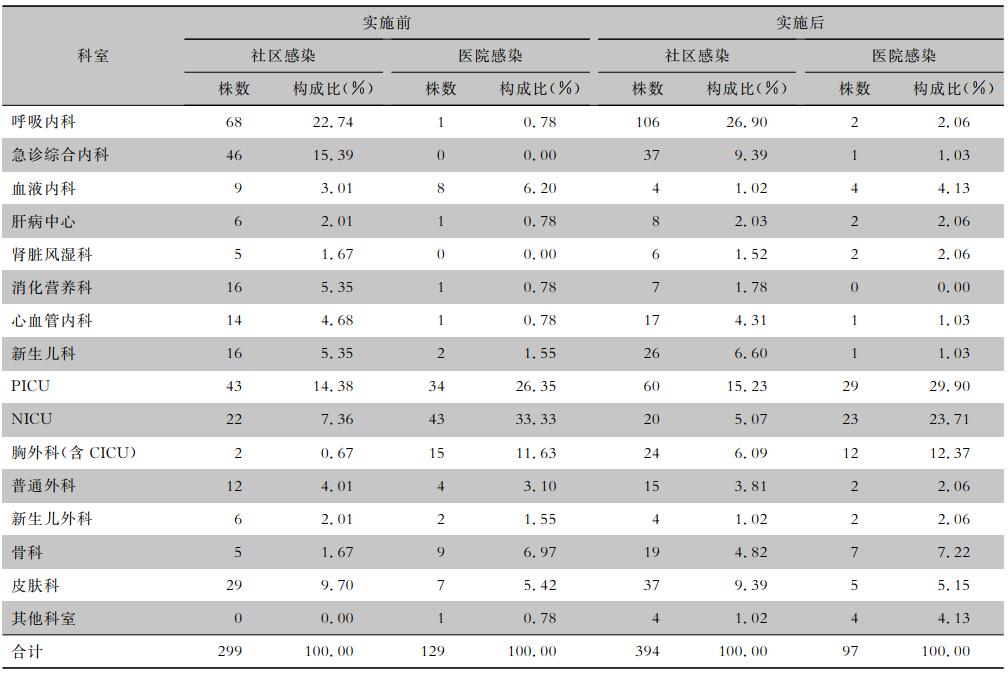
|
医院内MDRO的传播源包括生物性和非生物性传播源。MDRO感染及定植者是主要的生物性传播源,被MDRO污染的医疗器械、设备和环境等构成非生物性传播源[10]。研究[11]报道,提高医务人员MDRO防控措施的执行力,可以减少MDRO传播。多学科协作模式是国际上近年来提出的重要医学模式,目的是使传统的个体式、经验式医疗模式转变为现代的小组协作模式,由此推动全方位、专业化、规范化诊治策略与合理化资源整合配置,最终以质量控制系统来不断提高亚专业水平和进一步推动多学科交叉发展[9]。研究[10-11]表明无单间隔离条件的医疗机构,实施床旁隔离的同时如果做好其他各项接触隔离和标准预防措施,也同样能够有效地预防和控制MDRO传播。本研究中医院由于受环境布局及医疗空间的限制,实施MDRO床旁接触隔离,以医生开具接触隔离医嘱,护士执行接触隔离医嘱,包括病历夹上及患者一览表上贴接触隔离标识,床头悬挂接触隔离标识作为提示实施接触隔离的重要标识。实施MDT管理模式,由感染管理专员、护理部督导人员、后勤保障专员及科室医院感染监控员等4名人员组成固定督导小组,每周1~2次到临床科室现场观察MDRO各项防控措施的执行情况,对发现的问题及时沟通反馈,并以书面形式下发整改通知书,追踪整改结果;同时医院调整管理方案,取消速干手消毒剂消耗量的科室成本支出。医院感染管理科组织全院各科室开展“院感防控、手当其中”手卫生情景操作比赛、MDRO医院感染防控品管圈比赛,对获奖科室及个人给予一定奖励;对临床科室担任医院感染监控员的医生、护士在职称聘任的量化评价中每年度加0.5分,每年度评选十佳优秀医院感染监控员等激励措施,极大地激发了MDRO医院感染防控的创新管理热情。各科室规范隔离医嘱下达与执行的医护责任,优化MDRO防控流程,改用一次性消毒湿巾代替棉布毛巾对MDRO患者的床单位环境、仪器及物体表面进行清洁与消毒,执行一巾一擦一废弃,将原来由物业与医院后勤负责卫生员的培训与督查模式调整为医院感染管理科、后勤专员及科室医院感染监控员的院科两级培训,物业主管每周1~2次定期到临床科室进行一对一的反复指导及操作演示,同时强化医院感染、后勤、物业及护理等多部门联合专项督查,并与个人奖惩直接相关。研究结果提示干预后各项防控措施依从率提高,差异有统计学意义(均P<0.05)。
实施MDT管理,加强MDRO感染高危科室重点人群及重点菌群的防控是降低医院感染的关键。儿童MDRO感染的传播速度非常快,治疗药物有限,易导致医院感染暴发流行,其患者病死率超过30%[10, 12]。目前MRSA感染、乙型病毒性肝炎、艾滋病并列为世界范围内三大难解决的感染性疾病,近年来儿童医院MRSA的检出率与感染率呈上升趋势[13-14]。本研究结果显示MDRO感染以社区感染为主,其病原菌以MRSA为主,科室分布中以呼吸内科最高,其次是急诊综合内科、PICU、皮肤科,与以往的报道[14-15]结果基本相符。可能是由于儿童免疫、呼吸系统等发育不完善,且常处于托儿所、学校及游乐场等人员密集场所,导致其对MRSA更易感。医院感染分布居前4位的科室为NICU、PICU、胸外科(含CICU)、骨科;医院感染病原菌以CRKP、CRAB、MRSA为主,与既往研究[12, 16]报道结果不完全相同。提示在MDRO医院感染防控中应重点关注NICU、PICU、胸外科(CICU)、骨科等高危科室及CRKP、CRAB、MRSA等重点菌群,防止发生医院感染暴发事件。杨启文等[17]认为,MDRO医院感染的发病率随社区感染的升高而升高。通过对MDRO感染发生率高的科室及重点菌群开展多学科查房,集思广益进行根因分析,制定科学可行的改进措施,有效切断儿童MDRO感染的传播途径,在MDRO社区感染增加的情况下,MDRO在同种菌中的检出率由22.09%下降至16.50%,MDT实施前后比较,差异有统计学意义(P<0.05),与部分综合医院报道[18]的水平相近,低于儿童医院[12]报道的结果;医院感染例次发病率由0.19%下降至0.14%,差异有统计学意义(P=0.028),低于谢首佳等[18]报道的结果。MDRO医院感染构成比排名前4位的科室MDT实施前后比较,差异无统计学意义(P>0.05),但实施MDT后MDRO医院感染构成比较管理前下降,差异有统计学意义(P<0.001)。本研究结果提示,住院儿童MRSA社区感染发病率高,各级医疗机构在开展医院内MDRO监测的同时,应加强MRSA社区感染的宣传与管理,尤其应针对基层卫生院、社区医院开展合理应用抗菌药物的教育。同时目前本区域住院儿童中CRAB、CRPA的社区感染占比较低,但也均呈一定的上升趋势,应引起有关部门的高度重视。
总之,实施多重耐药菌MDT管理,各部门明确分工,工作责任落实到人,相互监督与追踪反馈,既充分发挥多学科协作体系在预防、发现、解决临床感染问题方面具有的专业优势,又能信息资源共享。通过量化考核评价标准,改进与优化防控措施的流程,加大院科两级MDRO培训及防控措施执行的奖惩力度,极大地调动了各临床科室落实MDRO防控措施的主观能动性,提高了防控措施的执行力,进而有效降低MDRO检出率和医院感染发病率。
| [1] |
李春辉, 吴安华. MDR、XDR、PDR多重耐药菌暂行标准定义——国际专家建议[J]. 中国感染控制杂志, 2014, 13(1): 62-64. DOI:10.3969/j.issn.1671-9638.2014.01.018 |
| [2] |
王俊, 文建国, 张福来. 信息化监测新模式在医院多重耐药菌预防控制中的应用[J]. 实用预防医学, 2020, 27(4): 463-466. |
| [3] |
邹莉, 张俊, 程娣. 儿童医院感染病原菌分布及危险因素分析[J]. 中华医院感染学杂志, 2014, 24(5): 1257-1259. |
| [4] |
国家卫生和计划生育委员会. 医院感染管理质量控制指标(2015年版): 国卫办医函(2015)252号[S]. 北京, 2015.
|
| [5] |
中华人民共和国国家卫生健康委员会. 医院感染预防与控制评价规范: WS/T592-2018[S]. 北京, 2018.
|
| [6] |
中华人民共和国卫生部. 多重耐药菌医院感染预防与控制技术指南(试行)[J]. 中国危重病急救医学, 2011, 23(2): 65. |
| [7] |
黄勋, 邓子德, 倪语星, 等. 多重耐药菌医院感染预防与控制中国专家共识[J]. 中国感染控制杂志, 2015, 14(1): 1-9. DOI:10.3969/j.issn.1671-9638.2015.01.001 |
| [8] |
中华人民共和国卫生部. 医院感染诊断标准(试行)[J]. 中华医学杂志, 2001, 81(5): 314-320. DOI:10.3760/j:issn:0376-2491.2001.05.027 |
| [9] |
稽晓红, 刘春湘, 陈嫣红. 多学科协作模式在多重耐药菌医院感染控制中的应用效果观察[J]. 重庆医学, 2013, 42(19): 2254-2256. DOI:10.3969/j.issn.1671-8348.2013.19.026 |
| [10] |
蔡虻, 刘聚源. 多重耐药菌医院感染防控策略与思考[J]. 中国护理管理, 2018, 18(12): 1590-1594. DOI:10.3969/j.issn.1672-1756.2018.12.002 |
| [11] |
李颖, 许文, 戈伟, 等. 提高多重耐药菌防控措施执行力对降低多重耐药菌医院感染的影响[J]. 中国感染控制杂志, 2017, 16(2): 126-129. |
| [12] |
周莉, 侯红丽, 李小象, 等. 我院2017年多重耐药菌分布特点及耐药性分析[J]. 儿科药学杂志, 2019, 25(9): 42-44. |
| [13] |
张秀平, 刘海鹏, 高群, 等. 某儿童医院耐甲氧西林金黄色葡萄球菌分布特点调查[J]. 中国感染控制杂志, 2017, 16(10): 949-952. DOI:10.3969/j.issn.1671-9638.2017.10.012 |
| [14] |
洪礼义, 赵旭, 严向明, 等. 某儿童医院2012-2014年多重耐药菌的分布及趋势研究[J]. 江苏预防医学, 2015, 26(6): 25-27. |
| [15] |
王文娟, 徐润林, 罗万军, 等. 儿童医院多重耐药菌感染分布调查[J]. 中国消毒学杂志, 2015, 32(7): 689-691. |
| [16] |
耿蓉娜, 温婵, 翼迎春, 等. 儿童医院多药耐药菌分布及耐药性变迁[J]. 中华医院感染学杂志, 2015, 25(4): 758-759. |
| [17] |
杨启文, 徐英春, 谢秀丽, 等. 全国10所医院院内与社区感染常见病原菌耐药性分析[J]. 中华医院感染学杂志, 2009, 19(9): 1133-1138. DOI:10.3321/j.issn:1005-4529.2009.09.042 |
| [18] |
谢首佳, 王美玉, 潘建平. 多学科协作在多重耐药菌医院感染防控中的实践与效果[J]. 中国感染控制杂志, 2017, 16(8): 741-744. DOI:10.3969/j.issn.1671-9638.2017.08.012 |



