截至2021年7月20日,全球新型冠状病毒肺炎(简称新冠肺炎)累计确诊病例数已达190 671 330例[1],并且全球确诊病例和死亡病例仍在以惊人的速度增长。与普通人群相比,医务人员作为新冠肺炎患者的密切接触者,感染新型冠状病毒(简称新冠病毒)的风险更高。世界卫生组织(WHO)新冠肺炎全球监测(主要从欧洲和美洲国家)收集的数据估计,向WHO报告的新冠肺炎病例中约有14%为医务人员[2]。医务人员是做好医疗救治以及控制疫情蔓延的主力军,医务人员感染新冠病毒不仅可能导致卫生保健系统需求增加时期医务人力枯竭,而且受感染的医务人员有可能将新冠病毒传播给同事、家庭或社区环境中的其他人,从而扩大传播范围。了解医务人员新冠病毒感染现状,正确认知医务人员新冠病毒感染相关危险因素以及防控措施,有利于维护医务人员生命安全,同时积极降低新冠病毒院内传播与感染的风险,从而最终打赢疫情防控阻击战。
医务人员应定义为医疗机构内为新冠肺炎患者提供照护的所有员工,包括与患者在同一区域的人员,以及虽未直接照护患者,但接触过患者的体液、可能被患者污染的物品或环境表面的人员。包括医疗专业技术人员、相关医疗工作者、医疗工作辅助人员(如清洁工、洗衣工、X射线医师和技术人员、办公室人员、采血员、呼吸治疗师、营养师、社工、理疗师、实验室工作人员、保洁员、导医人员、患者转运护工、食堂职工等)。
1 医务人员感染现状据WHO报告,截至2020年4月8日,全球52个国家共报告22 073例医务人员新冠肺炎病例[3]。一项系统综述[4]表明,截至2020年5月28日,全球总共报告152 888例医务人员新冠肺炎/新冠病毒感染病例和1 413例医务人员新冠肺炎死亡病例,其中感染病例主要为女性和护士,而死亡病例以男性和医生居多;医务人员新冠肺炎/新冠病毒感染病例主要集中在50~59岁的人群,70岁以上的老年人群病死率(37.2/100)最高。该文显示欧洲的医务人员感染新冠病毒人数和死亡人数最多,非洲最低。病死率最高的是东地中海区域(5.7/100),其次是东南亚(3.1/100)。据泛美卫生组织(PAHO)报道[5],截至2020年9月2日美洲已有570 000例医务人员感染了新冠病毒,其中有2 500例死亡病例。2021年5月24日WHO在第七十四届世界卫生大会上的讲话称,去年大流行开始以来,至少有115 000例医务人员死于新冠肺炎[6]。
截至2021年7月20日中国31个省(自治区、直辖市)和新疆生产建设兵团累计报告新冠肺炎确诊病例92 364例,累计死亡病例4 636例[7]。自新冠肺炎疫情暴发以来,我国已陆续有医务人员新冠肺炎病例报告,Li等[8]调查结果表明,在中国武汉早期确诊的370例新冠肺炎患者中,15例(4.05%)为医务人员。在武汉大学中南医院首批138例新冠肺炎病例中,28.99%是医务人员[9]。2020年2月对武汉同济医院2 009例新冠肺炎患者调查发现,110例为医务人员[10],其中17例(15.45%)在发热门诊或病房工作,73例(66.36%)在其他临床科室工作,20例(18.2%)在医院工作但与患者无直接接触史。据中国-世界卫生组织新冠肺炎联合考察组报告,截至2020年2月20日我国467所医院共报告2 055例医务人员新冠肺炎确诊病例,其中88%来自湖北,并且大多数医务人员感染是发生在武汉疫情暴发早期[11]。一项横断面调查[12]结果表明,截至2020年3月26日武汉市累计报告新冠病毒感染病例达50 006例,其中2 457例(4.91%)为医务人员。
据韩国疾病预防控制中心(KCDC)统计,截至2020年4月5日韩国累计报告新冠肺炎确诊病例10 062例,其中241例(占2.40%)为医务人员[13]。据美国CDC报道,截至2020年4月9日美国共有9 282例医务人员新冠肺炎确诊病例[14]。2020年2月12日—7月16日向CDC报告的2 633 585例新冠肺炎病例中,100 570例为医务人员[15],相比于4月份的数据,医务人员确诊人数增加了10倍。美国CDC最新数据显示,截至2021年7月20日已有511 745例医务人员新冠肺炎确诊病例,1 656例医务人员死亡病例[16]。墨西哥作为北美洲累计新冠肺炎确诊人数排名第二的国家[1],截至2020年6月28日,墨西哥报告新冠肺炎确诊病例208 392例,医务人员的比率高达22.08%[17]。从2020年2月28日发现首例新冠肺炎病例至2020年8月23日,墨西哥共报告97 632例医务人员新冠肺炎确诊病例,其中包括1 320例(1.35%)死亡病例。2020年1月1日—8月23日多米尼加共和国共报告272例医务人员新冠肺炎确诊病例。2020年3月1日—8月20日哥伦比亚共报告7 692例医务人员新冠肺炎确诊病例,其中首都波哥大占29%,其次是考卡谷(16%)、安蒂奥基亚(12%)等。2020年3月13日—8月21日巴拉圭共报告620例医务人员感染病例,其中40.32%(250例)是在医疗保健环境中暴露后发生感染的[18]。
根据WHO欧洲地区新冠疫情报告,截至2020年4月19日欧洲累计确诊新冠肺炎1 123 285例,在339 657例有职业记录的确诊感染病例中,54 749例为医务人员(16%)[19]。截至2020年6月7日欧洲总确诊新冠病毒感染人数约228万,在438 629例有职业记录的确诊感染病例中,96 361例为医务人员(22%)[20]。据西班牙官方报道,截至2020年5月11日西班牙已有40 921例医务人员新冠肺炎,占总确诊病例的16.35%[21]。Folgueira等[22]调查结果表明,西班牙马德里某家拥有6 800名职工的大型公立医院,2 085名(30.6%)职工接受检测,其中共791名职工感染了新冠病毒,占总检测人数的37.94%。自新冠肺炎疫情暴发以来,意大利医务人员新冠病毒感染人数迅速增加,截至2020年3月31日,意大利累计确诊病例为98 716例,其中9.64%(9 512例)为医务人员[23]。2020年10月份新冠肺炎二次疫情席卷整个意大利,截至2021年1月13日意大利已有100 266例医务人员感染新冠病毒[24]。据意大利官方网站的数据,自2020年8月开始,医务人员感染新冠病毒病例呈上升趋势,直到2021年1月中旬开始呈现出下降趋势,而2021年2月8日又有上升的趋势,截至2021年4月14日意大利已有130 849例医务人员感染新冠病毒,包括315例死亡病例[25]。截至2020年5月22日德国累计确诊新冠肺炎人数为178 570例,其中包括12 393例医疗机构工作人员,占总确诊人数的6.94%[26]。研究[27]表明,印度医生的病死率为16.7%,是普通人群病死率的10倍。2021年2月印度开始了第二次新冠肺炎疫情浪潮,每日新增病例数约为30万[28]。截至2020年10月27日菲律宾共报告373 144例新冠肺炎确诊病例,包括7 053例死亡病例,10月新增医务人员感染病例超过1 500例[29]。
非洲地区总体医疗资源相对匮乏,自新冠肺炎疫情开始以来,全球多个国家对非洲进行了医疗援助,截至2020年9月份非洲42个国家共报告39 614例(4.2%)医务人员新冠病毒感染病例,南非受影响最严重(25 841例医务人员感染),其次是阿尔及利亚(2 300例)、加纳(2 065例)、尼日利亚(2 025例)、埃塞俄比亚(814例)。在确诊病例中,利比里亚(15.9%,208/1 305)、尼日尔(15.6%,184/1 176)、几内亚比绍(12.5%,268/2 149)、赤道几内亚(8.6%,429/4 965)和塞拉利昂(8.6%,175/ 2 028)医务人员感染比例最高[30]。埃及一项研究[31]显示,开罗12所医院4 040例医务人员中,170例(4.21%)新冠病毒核酸检测阳性。
不同时间段、不同地区(国家)医务人员的感染情况不同。一项关于医务人员感染新冠病毒和其他冠状病毒(SARS和MERS)的流行病学和风险因素综述表明,在不同的研究中感染新冠病毒的医务人员相差悬殊。新冠病毒核酸检测阳性率在0.4%~49.6%,新冠病毒血清阳性率在1.6%~31.6%[32]。
从PubMed、Embase、MeDrxiv等检索平台检索有关医务人员感染的相关文献,并对医务人员感染人数、中位年龄、男女构成比、住院率、病死率等进行总结。亚组分析显示,各国(各地区或各医院)医务人员感染人数占总感染人数的比率存在差异,中国为3.67%~28.99%,美国为1.85%~29.94%、西班牙为9.54%~16.35%、意大利为3.22%~13.16%。医务人员新冠病毒核酸检出率为2.82%~37.94%,血清学阳性率为1.38%~13.69%。医务人员感染病例中位(平均)年龄为31.5~52岁,女性构成比为34.18%~82.56%。医生占医务人员总感染人数的2.28%~44.83%,护士占医务人员总感染人数的11.36%~63.38%,重症患者占医务人员总感染人数的0.25%~14.6%,医务人员的病死率波动为0~24.11%。见表 1~3。
| 表 1 各国新冠肺炎病例中医务人员占比情况 |
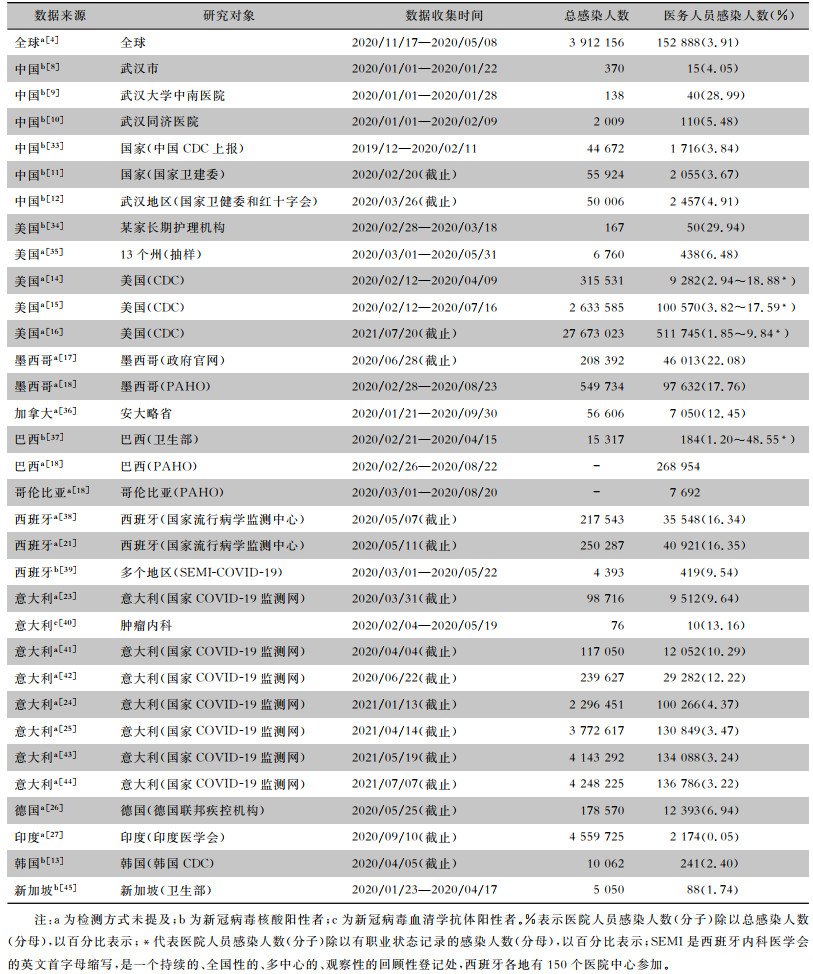
|
| 表 2 各国医务人员新冠病毒检出率 |
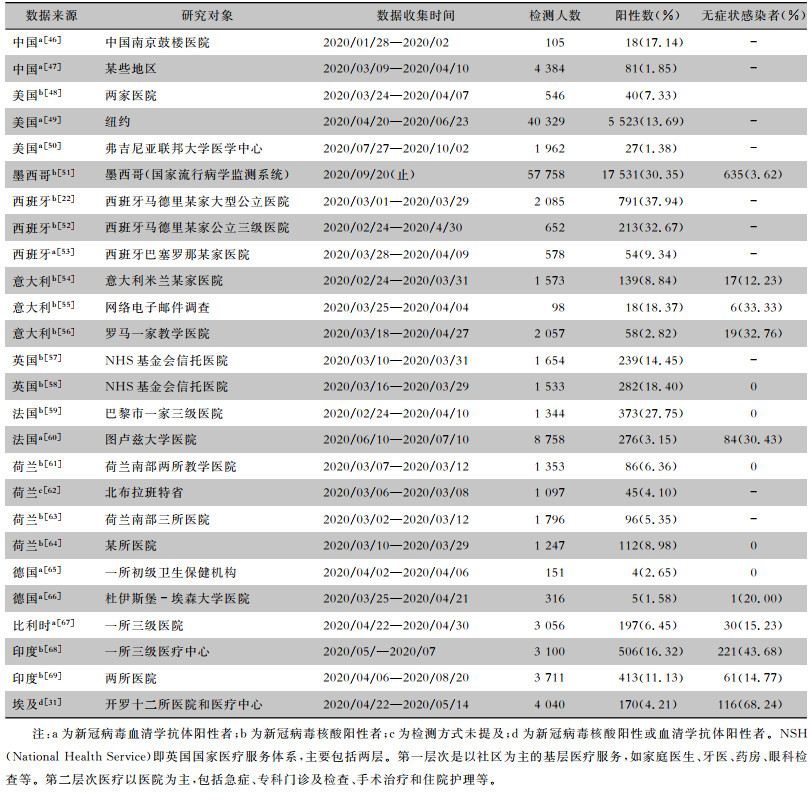
|
| 表 3 全球医务人员新冠病毒感染病例流行病学特征[例(%)] |
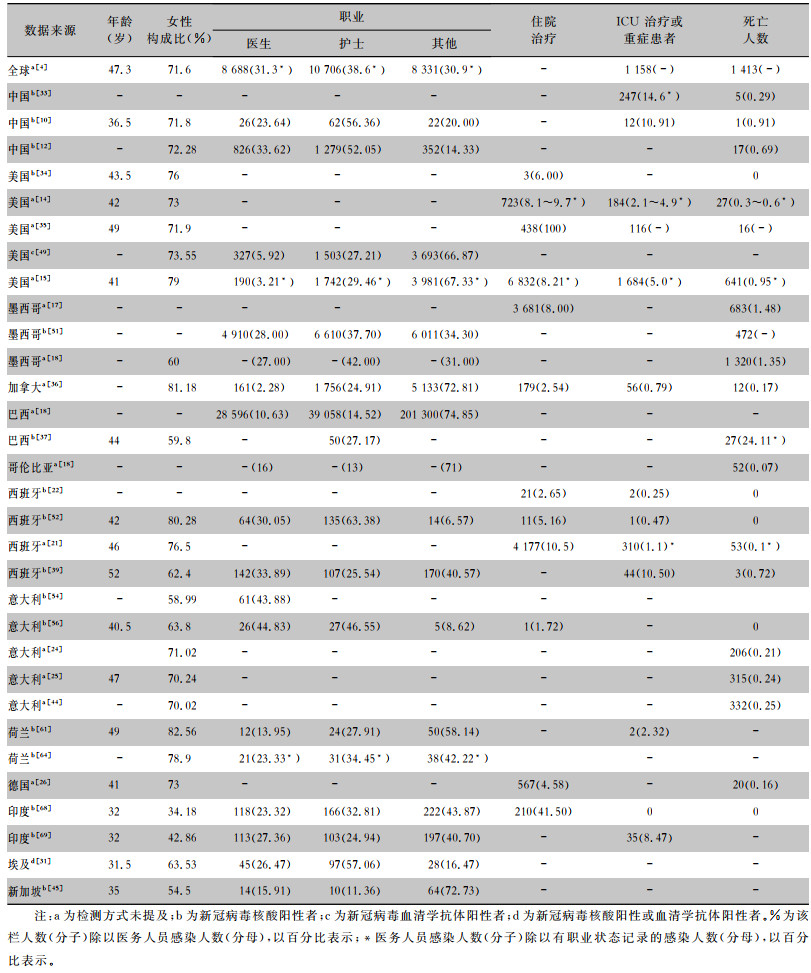
|
如果不能早期识别医务人员新冠病毒感染病例,很容易造成交叉感染。感染的医务人员不仅可以将新冠病毒传播给住院患者、同事,也可以将新冠病毒传播给家庭或社区环境中的其他人, 了解医务人员新冠病毒感染是医院获得性感染还是社区获得性感染有助于疫情防控措施的制定。据中国-世界卫生组织新冠病毒联合考察组报告[11],尽管中国存在散在的少数医院暴发,但医疗机构医务人员感染并不是新冠病毒在中国的主要传播特征。联合考察组获悉,大多数医务人员感染是发生在武汉疫情暴发早期,主要是当时应对这种新疾病的物资和经验较为缺乏。此外,流行病学调查结果显示,许多医务人员病例可能是在家庭内而非医院感染的。湖北以外地区的医务人员感染很少见(246例,全国医务人员感染总数2 055例),大多数病例有家庭确诊病例暴露史。Al等[70]研究显示,在204例医务人员病例中,25.5%(52例)为医院获得性感染,61.3%(125例)为社区获得性感染,还有13.2%(27例)的病例无法追溯其感染来源。在这项研究中,35%的医院获得性感染是由于与另一位受感染的同事接触而造成的,因在休息时未保持物理距离并未采取口面部等防护措施。
在KCDC报告[13]的241例医务人员病例中,医院获得性感染病例和社区获得性感染病例均为101例(41.9%)。中国武汉一家三级医院一项横断面调查[71],84.5%的医务人员认为是在医院的工作环境中被感染的,1.0%认为是由于实验室环境引起的,4.9%认为是在日常生活或社区环境中被感染的。新加坡一项横断面调查[45]结果显示,72例(81.82%)为本土病例,42例本土一线医务工作者中,感染来源包括社交活动19.0%(8例),家庭16.7%(7例),工作场所14.3%(6例),以及原因不明50.0%(21例);而对于非一线医务工作者,家庭暴露43.3%(13例)是其主要感染来源。
以上表明,社区传播在医务人员感染新冠病毒中承担了重要作用,主要是由于新冠病毒在社区的快速传播。另外,在新冠病毒感染者中,部分患者是无症状感染者,因此也可能是接触无症状感染者。然而,有效的防控措施对于预防医务人员医院感染至关重要,必须在所有医疗机构中实施最佳的感染预防措施,以确保医务人员和患者的安全。
3 医务人员感染新冠病毒的危险因素 3.1 防护物资短缺既往研究[72]报道,医疗防控物资匮乏是医务人员感染严重急性呼吸综合征(SARS)病毒的重要危险因素。在此次新冠肺炎疫情中,个人防护用品(personal protective equipment,PPE)匮乏仍是医务人员感染新冠病毒的重要危险因素。柳叶刀公共卫生杂志发表的一篇前瞻性队列研究[73],分析了医务人员及社区人员感染新冠病毒的危险因素,揭示重复使用PPE或PPE不足的医务人员中新冠病毒检出率高于PPE充足的医务人员。中国[74]、美国CDC[75]、WHO[76]指南建议护理新冠肺炎患者的医护人员必须根据工作场所风险等级使用相应的PPE,然而此次新冠肺炎疫情波及范围广,持续时间长,全球各地防护物资缺乏,进一步增加了部分医护人员因缺乏PPE导致的感染性暴露。
3.2 在高风险科室工作研究[77]表明,长期在高危科室(包括呼吸科、感染科、ICU和外科等产生呼吸性气溶胶的科室)工作的医务人员感染新冠病毒的风险明显高于其他科室。因为高危科室的医务人员更容易接触到新冠肺炎患者,增加暴露风险。在气管插管、气管切开、无创通气与吸痰术等临床操作过程中需医务人员长时间接近患者的气道,且在操作过程中可能会导致患者呼吸道受刺激进而咳嗽、咳痰,造成飞沫和气溶胶在空气中扩散,这种状况下医务人员更易感染新冠病毒。
3.3 接触新冠肺炎患者传染源主要是新冠肺炎确诊病例和无症状感染者;主要传播途径为经呼吸道飞沫和密切接触传播,接触新冠病毒污染的物品也可造成感染,在相对封闭的环境中暴露于高浓度气溶胶情况下存在经气溶胶传播的可能。长期接触新冠肺炎患者,会增加病毒的载量,从而增加感染风险。Bays等[78]一项调查发现,8例发生新冠肺炎医院感染的医务人员均在防护措施不足的情况下与新冠肺炎患者有过密切接触史。美国CDC分析2020年4月9日前上报的9 282例医务人员感染病例,发现有明确的新冠病毒感染病例接触史的1 423例医务人员感染病例中,55%(788例)有明确的职业暴露史[14]。研究发现,相比于其他医务人员,护士接触患者的时间更长,感染比例更高,与美国CDC 7月份的报道一致。截至2020年7月16日,上报至美国CDC的100 570例医务人员确诊病例中,护士占比接近30%[15]。
3.4 超负荷工作既往研究[79-80]表明,医务人员长时间工作(>10 h/d)可能会增加呼吸道感染的风险。中国武汉一家医院的回顾性队列研究显示,超负荷工作是医务人员感染新冠病毒的重要危险因素[77]。Wang等[81]发现,从事夜班、工作压力大与医务人员感染新冠病毒的风险成正相关。全球疫情反复,确诊患者持续增多,导致一线医务人员相对紧缺,迫使医护人员超负荷工作,暴露时间不断延长,加之工作压力大,饮食、休息等保障措施难以跟上,多种因素综合作用导致医护人员感染率增高。
3.5 防护意识不足、防护措施落实不到位在新冠肺炎流行初期,由于人们对病原体的认识不清,对其流行病学的认识存在盲区,导致疫情暴发初期防护知识缺乏,防护流程标准不统一。根据中国-世界卫生组织新冠肺炎联合考察报告,截至2月20日,我国467所医院报告了2 055例医务人员新冠肺炎确诊病例,其中大多数是发生在武汉疫情暴发早期[11]。根据WHO新冠肺炎疫情报告,在疫情暴发初期医务人员的感染比例明显高于医务人员在全球人口中的比例,到后期逐渐接近于其在总人口中所占的比例[2]。武汉大学对103例医务人员新冠肺炎患者进行问卷调查,仅53.4%的医务人员始终严格遵循PPE的穿脱流程,还有51.5%、43.7%和50.5%的医务人员在日常工作中从未使用过防护面罩、防护服和鞋套[71]。Ran等[77]发现,手卫生不合格、接触患者前后手卫生欠佳、PPE使用不规范的医务人员发生新冠病毒感染的风险明显增加。在美国的一项调查[82]中,接受防控知识培训的医务人员新冠肺炎的感染率低于未进行培训的医务人员(0.76∶1)。
3.6 其他因素美国CDC分析100 570例医务人员新冠肺炎患者的临床资料,发现44%的患者至少合并有一种基础疾病,18%的患者合并有心血管疾病,16%合并有慢性呼吸系统疾病,13%合并有糖尿病。92%的死亡病例都合并有基础疾病,并且超过一半的病例合并有心血管疾病(61%)或糖尿病(52%),32%的病例同时合并有心血管疾病和糖尿病。合并有基础疾病(高血压、糖尿病、心血管疾病、慢性呼吸系统疾病和免疫功能低下)也是新冠肺炎患者病情加重和死亡的重要危险因素[15]。Ing等[83]对医务人员新冠肺炎死亡病例进行分析发现,医生平均年龄63.7岁,中位年龄66岁,其中90% (235/261)为男性,建议尽量避免将高龄和合并有基础疾病的医生安排在抗击新冠疫情的一线工作岗位。
4 职业安全防护措施我国《医疗机构内新型冠状病毒感染预防与控制技术指南(第二版)》提出[74]要完善防控制度、工作流程和应急预案;聚焦源头管控,严防感染风险输入医疗机构;开展全员培训,全面提高感染防控意识和水平;加强标准预防和额外预防,建立行为屏障;加强人员管控,减少人群聚集;关爱医务人员,实施健康监测;开展风险评估,实施综合感控;加强患者教育,开展健康宣教。WHO[76]推荐在医疗机构内采取五项措施,其中包括预检分诊,早期识别,迅速采取源头控制措施;对所有患者全程采取标准预防措施;对疑似或确诊患者采取额外预防措施(飞沫隔离与接触隔离,在进行产生气溶胶的操作时需实施空气隔离措施,至少隔离至临床症状消失);采取行政控制措施;采取环境和工程控制措施。
美国CDC[75]推荐在新冠肺炎大流行期间对所有患者采取常规感染预防和控制(IPC)做法,主要包括实施远程医疗和护士指导的分诊方案;评估每个就诊患者的症状和体征,并且对需要住院治疗的患者进行症状和体征的再评估;减少暴露机会;鼓励保持物理距离(尽量保持1 m以上的距离);对无新冠肺炎症状和体征但需要住院治疗或手术的患者进行有针对性的新冠病毒筛查;适当推迟择期手术和普通门诊;优化工程控制,主要是物理屏障和空气处理系统(气流方向、过滤和交换次数等);完善医务人员暴露后的处理以及上报流程。美国CDC推荐在照顾疑似或确诊患者时采取标准预防措施,并使用NIOSH认证的N95或同等或更高标准的呼吸器、长袍、手套和眼罩;合理安置患者;建立医疗机构内部及卫生行政部门病例报告制度等措施;在进行产生气溶胶的操作时或采集和处理新冠肺炎疑似患者的实验室标本时需实施空气隔离措施;限制探视,必须探视时做好个人防护;医务人员培训和教育;实施环境感染控制。
预防新冠肺炎医院感染,保障医务人员安全,必须落实以下几个方面的工作。(1)开展全员培训、实施健康监测与督导。医疗机构要根据当地疫情防控要求和人员岗位风险,制订细化本机构的感染防控全员培训方案,持续提供职业健康和安全方面的信息,指导和培训,主要包括感染预防控制和PPE正确使用、穿脱和处置。(2)预检分诊,早期发现新冠病毒感染者,控制源头。充分利用信息系统指导患者预约就诊并告知就诊注意事项,如发热患者直接到发热门诊就诊,在所有门急诊等入口处由训练有素的医务人员预检分诊,医务人员做好患者就医全过程的预检分诊。(3)做好标准预防与补充预防措施,对所有患者均采取标准预防措施,尤其注意正确选择、使用口罩,以及做好手卫生是有效预防措施中的关键措施。(4)合理安排医护人力资源和工作时间,WHO强烈建议将人员配备充足及感染预防和控制方面完整培训作为感染预防和控制有效规划的核心组成部分,避免过度疲劳,做好医院工作人员健康监测。(5)工程/环境控制,医院建筑布局合理,通风良好,环境和工程控制是感染预防和控制不可分割的一部分,患者之间应始终保持至少1 m的空间距离,设置物理屏障预防飞沫传播。(6)免疫预防,在新冠肺炎大流行期间,医务人员应继续按照国家免疫规划和WHO建议接受所需疫苗接种。WHO还建议鼓励医疗卫生工作者接种季节性流感疫苗。由于还没有足够的证据表明疫苗对传播有影响,必须继续采取非药物干预措施。
| [1] |
World Health Organization. WHO coronavirus (COVID-19) dashboard[EB/OL]. (2021-07-20)[2021-07-21]. https://covid19.who.int/table.
|
| [2] |
World Health Organization. Weekly epidemiological update-12 October 2020[EB/OL]. (2020-10-12)[2021-07-21]. https://www.who.int/publications/m/item/weekly-epidemiological-update-12-october-2020.
|
| [3] |
World Health Organization. Coronavirus disease 2019(COVID-19)situation report-82[EB/OL]. (2020-04-11)[2021-07-21]. https://www.who.int/docs/default-source/coronaviruse/situation-reports/20200411-sitrep-82-covid-19.pdf?sfvrsn=74a5d15_2.
|
| [4] |
Bandyopadhyay S, Baticulon RE, Kadhum M, et al. Infection and mortality of healthcare workers worldwide from COVID-19:a systematic review[J]. BMJ Glob Health, 2020, 5(12): e003097. DOI:10.1136/bmjgh-2020-003097 |
| [5] |
Pan American Health Organization. COVID-19 has infected some 570.000 health workers and killed 2, 500 in the Americas. (2020-09-02)[2021-07-21]. https://www.paho.org/en/news/2-9-2020-covid-19-has-infected-some-570000-health-workers-and-killed-2500-americas-paho.
|
| [6] |
World Health Organization. Director-general's opening remarks at the World Health Assembly-24 May 2021[EB/OL]. (2021-05-24)[2021-07-21]. https://www.who.int/director-general/speeches/detail/director-general-s-opening-remarks-at-the-world-health-assembly-24-may-2021.
|
| [7] |
中华人民共和国国家卫生健康委员会卫生应急办公室. 截至7月20日24时新型冠状病毒肺炎疫情最新情况[EB/OL]. (2021-07-21)[2021-07-21]. http://www.nhc.gov.cn/xcs/yqtb/202107/0d2f5b4faa5e41caaa9f5528eab6581e.shtml.
|
| [8] |
Li Q, Guan XH, Wu P, et al. Early transmission dynamics in Wuhan, China, of novel coronavirus-infected pneumonia[J]. N Engl J Med, 2020, 382(13): 1199-1207. DOI:10.1056/NEJMoa2001316 |
| [9] |
Wang DW, Hu B, Hu C, et al. Clinical characteristics of 138 hospitalized patients with 2019 novel coronavirus-infected pneumonia in Wuhan, China[J]. JAMA, 2020, 323(11): 1061-1069. DOI:10.1001/jama.2020.1585 |
| [10] |
Lai XQ, Wang MH, Qin C, et al. Coronavirus disease 2019(COVID-2019) infection among health care workers and implications for prevention measures in a tertiary hospital in Wuhan, China[J]. JAMA Netw Open, 2020, 3(5): e209666. DOI:10.1001/jamanetworkopen.2020.9666 |
| [11] |
中华人民共和国国家卫生健康委员会疾病预防控制局. 《中国-世界卫生组织新型冠状病毒肺炎(COVID-19)联合考察报告》发布[EB/OL]. (2020-02-29)[2021-07-21]. http://www.nhc.gov.cn/jkj/s3578/202002/87fd92510d094e4b9bad597608f5cc2c.shtml.
|
| [12] |
Zheng LC, Wang X, Zhou CC, et al. Analysis of the infection status of healthcare workers in Wuhan during the COVID-19 outbreak: a cross-sectional study[J]. Clin Infect Dis, 2020, 71(16): 2109-2113. DOI:10.1093/cid/ciaa588 |
| [13] |
Kang SK. COVID-19 and MERS infections in healthcare wor-kers in Korea[J]. Saf Health Work, 2020, 11(2): 125-126. DOI:10.1016/j.shaw.2020.04.007 |
| [14] |
CDC COVID-19 Response Team. Characteristics of health care personnel with COVID-19-United States, February 12-April 9, 2020[J]. MMWR Morb Mortal Wkly Rep, 2020, 69(15): 477-481. DOI:10.15585/mmwr.mm6915e6 |
| [15] |
Hughes MM, Groenewold MR, Lessem SE, et al. Update: characteristics of health care personnel with COVID-19-United States, February 12-July 16, 2020[J]. MMWR Morb Mortal Wkly Rep, 2020, 69(38): 1364-1368. DOI:10.15585/mmwr.mm6938a3 |
| [16] |
Centers for Disease Control and Prevention. COVID data tracker[EB/OL]. (2020-07-21)[2021-07-21]. https://covid.cdc.gov/covid-data-tracker/#health-care-personnel.
|
| [17] |
Ñamendys-Silva SA. Healthcare workers with COVID-19 in Mexico[J]. Eur Respir J, 2020, 56(4): 2002885. DOI:10.1183/13993003.02885-2020 |
| [18] |
Pan American Health Organization. Epidemiological alert: COVID-19 among health workers-31 August 2020[EB/OL]. (2020-08-31)[2021-07-21]. https://www.paho.org/en/documents/epidemiological-alert-covid-19-among-health-workers-31-august-2020.
|
| [19] |
World Health Organization. COVID-19 weekly surveillance report: data for the week of 13-19 April 2020(epi week 16)[EB/OL]. (2020-04-19)[2021-07-21]. https://www.euro.who.int/__data/assets/pdf_file/0010/440776/week16-covid19-surveillance-report-eng.pdf.
|
| [20] |
World Health Organization. COVID-19 weekly surveillance report: data for the week of 1-7 Jun 2020(epi week 23)[EB/OL]. (2020-06-07)[2021-07-21]. https://www.euro.who.int/__data/assets/pdf_file/0005/446513/Week-23-COVID-19-surveillance-report-eng.pdf.
|
| [21] |
Instituto de Salud Carlos Ⅲ. Informe sobre la situación de COVID-19 en personal sanitario en España. [EB/OL]. (2020-05-21)[2021-07-21]. https://www.isciii.es/QueHacemos/Servicios/VigilanciaSaludPublicaRENAVE/EnfermedadesTransmisibles/Paginas/InformesCOVID-19.aspx.
|
| [22] |
Folgueira MD, Muñoz-Ruipérez C, Alonso-López Má, et al. SARS-CoV-2 infection in health care workers in a large public hospital in Madrid, Spain, during March 2020[J]. medRxiv, 2020. DOI:10.1101/2020.04.07.20055723.Epubaheadofprint |
| [23] |
Istituto Superiore di Sanità. Sorveglianza integrata COVID-19 in Italia[EB/OL]. (2020-03-31)[2021-07-21]. https://www.epicentro.iss.it/coronavirus/bollettino/Infografica_31marzo%20ITA.pdf.
|
| [24] |
Istituto Superiore di Sanità. Epidemia COVID-19[EB/OL]. (2021-01-15)[2021-07-21]. https://www.epicentro.iss.it/coronavirus/bollettino/Bollettino-sorveglianza-integrata-COVID-19_13-gennaio-2021.pdf.
|
| [25] |
Istituto Superiore di Sanità. Epidemia COVID-19[EB/OL]. (2021-04-16)[2021-07-21]. https://www.epicentro.iss.it/coronavirus/bollettino/Bollettino-sorveglianza-integrata-COVID-19_14-aprile-2021.pdf.
|
| [26] |
Nienhaus A, Hod R. COVID-19 among health workers in Germany and Malaysia[J]. Int J Environ Res Public Health, 2020, 17(13): 4881. DOI:10.3390/ijerph17134881 |
| [27] |
Kapoor A, Kapoor KM. COVID-19 related deaths among doctors in India[J]. medRxiv, 2020. DOI:10.1101/2020.09.28.20202796.Epubaheadofprint |
| [28] |
Ranjan R, Sharma A, Verma MK. Characterization of the second wave of COVID-19 in India[J]. medRxiv, 2021. DOI:10.1101/2021.04.17.21255665.Epubaheadofprint |
| [29] |
World Health Organization. COVID-19 in the Philippines situation report 59[EB/OL]. (2020-10-27)[2021-07-21]. https://www.who.int/philippines/internal-publications-detail/covid-19-in-the-philippines-situation-report-59.
|
| [30] |
World Health Organization. COVID-19: situation update for the WHO African Region 02 September 2020[EB/OL]. (2020-09-02)[2021-07-21]. https://apps.who.int/iris/bitstream/handle/10665/334127/SITREP_COVID-19_WHOAFRO_20200902-eng.pdf.
|
| [31] |
Mostafa A, Kandil S, El-Sayed MH, et al. Universal COVID-19 screening of 4040 health care workers in a resource-limited setting: an Egyptian pilot model in a university with 12 public hospitals and medical centers[J]. Int J Epidemiol, 2021, 50(1): 50-61. DOI:10.1093/ije/dyaa173 |
| [32] |
Chou R, Dana T, Selph S, et al. Epidemiology of and risk factors for coronavirus infection in health care workers: a living rapid review[J]. Ann Intern Med, 2020, 173(2): 120-136. DOI:10.7326/M20-1632 |
| [33] |
中国疾病预防控制中心新型冠状病毒肺炎应急响应机制流行病学组. 新型冠状病毒肺炎流行病学特征分析[J]. 中华流行病学杂志, 2020, 41(2): 145-151. DOI:10.3760/cma.j.issn.0254-6450.2020.02.003 |
| [34] |
McMichael TM, Currie DW, Clark S, et al. Epidemiology of COVID-19 in a long-term care facility in King county, Washington[J]. N Engl J Med, 2020, 382(21): 2005-2011. DOI:10.1056/NEJMoa2005412 |
| [35] |
Kambhampati AK, O'Halloran AC, Whitaker M, et al. COVID-19-associated hospitalizations among health care personnel-COVID-NET, 13 states, March 1-May 31, 2020[J]. MMWR Morb Mortal Wkly Rep, 2020, 69(43): 1576-1583. DOI:10.15585/mmwr.mm6943e3 |
| [36] |
Schwartz KL, Achonu C, Buchan SA, et al. Epidemiology, clinical characteristics, household transmission, and lethality of severe acute respiratory syndrome coronavirus-2 infection among healthcare workers in Ontario, Canada[J]. PLoS One, 2020, 15(12): e0244477. DOI:10.1371/journal.pone.0244477 |
| [37] |
Duarte MMS, Haslett MIC, Freitas LJA, et al. Description of COVID-19 hospitalized health worker cases in the first nine weeks of the pandemic, Brazil, 2020[J]. Epidemiol Serv Saude, 2020, 29(5): e2020277. DOI:10.1590/s1679-49742020000500011 |
| [38] |
Instituto de Salud Carlos Ⅲ. Informe sobre la situación de COVID-19 en personal sanitario en España[EB/OL]. (2020-05-07)[2021-07-21]. https://www.isciii.es/QueHacemos/Servicios/VigilanciaSaludPublicaRENAVE/EnfermedadesTransmisibles/Documents/INFORMES/Informes%20COVID-19/COVID-19%20en%20Espa%C3%B1a.%20Situaci%C3%B3n%20en%20Sanitarios%20a%2007%20de%20mayo%20de%202020.pdf.
|
| [39] |
Díez-Manglano J, Solís-Marquínez MN, álvarez García A, et al. Healthcare workers hospitalized due to COVID-19 have no higher risk of death than general population. Data from the Spanish SEMI-COVID-19 Registry[J]. PloS One, 2021, 16(2): e0247422.
|
| [40] |
Dalla Volta A, Valcamonico F, Pedersini R, et al. The spread of SARS-CoV-2 infection among the medical oncology staff of ASST spedali civili of brescia: efficacy of preventive measures[J]. Front Oncol, 2020, 10: 1574. DOI:10.3389/fonc.2020.01574 |
| [41] |
Istituto Superiore di Sanità. Sorveglianza integrata COVID-19 in Italia[EB/OL]. (2020-04-04)[2021-07-21]. https://www.epicentro.iss.it/coronavirus/bollettino/Infografica_4aprile%20ITA.pdf.
|
| [42] |
Istituto Superiore di Sanità. Sorveglianza integrata COVID-19 in Italia[EB/OL]. (2020-06-22)[2021-07-21]. https://www.epicentro.iss.it/coronavirus/bollettino/Infografica_22giugno%20ITA.pdf.
|
| [43] |
Istituto Superiore di Sanità. Epidemia COVID-19[EB/OL]. (2021-05-21)[2021-07-21]. https://www.epicentro.iss.it/coronavirus/bollettino/Bollettino-sorveglianza-integrata-COVID-19_19-maggio-2021.pdf.
|
| [44] |
Istituto Superiore di Sanità. Epidemia COVID-19[EB/OL]. (2021-07-16)[2021-07-21]. https://www.money.it/IMG/pdf/bollettino-sorveglianza-integrata-covid-19_7-luglio-2021.pdf.
|
| [45] |
Wong LY, Tan AL, Leo YS, et al. Healthcare workers in Singapore infected with COVID-19:23 January-17 April 2020[J]. Influenza Other Respir Viruses, 2021, 15(2): 218-226. DOI:10.1111/irv.12803 |
| [46] |
Chen YX, Tong X, Wang J, et al. High SARS-CoV-2 antibody prevalence among healthcare workers exposed to COVID-19 patients[J]. J Infect, 2020, 81(3): 420-426. DOI:10.1016/j.jinf.2020.05.067 |
| [47] |
Xu X, Sun J, Nie S, et al. Seroprevalence of immunoglobulin M and G antibodies against SARS-CoV-2 in China[J]. Nat Med, 2020, 26(8): 1193-1195. DOI:10.1038/s41591-020-0949-6 |
| [48] |
Barrett ES, Horton DB, Roy J, et al. Prevalence of SARS-CoV-2 infection in previously undiagnosed health care workers in New Jersey, at the onset of the U.S. COVID-19 pandemic[J]. BMC Infect Dis, 2020, 20(1): 853. DOI:10.1186/s12879-020-05587-2 |
| [49] |
Moscola J, Sembajwe G, Jarrett M, et al. Prevalence of SARS-CoV-2 antibodies in health care personnel in the New York city area[J]. JAMA, 2020, 324(9): 893-895. DOI:10.1001/jama.2020.14765 |
| [50] |
Godbout EJ, Pryor R, Harmon M, et al. Severe acute respiratory coronavirus virus 2(SARS-CoV-2) seroprevalence among healthcare workers in a low prevalence region[J]. Infect Control Hosp Epidemiol, 2020, 1-3. |
| [51] |
Antonio-Villa NE, Bello-Chavolla OY, Vargas-Vázquez A, et al. Assessing the burden of coronavirus disease 2019(COVID-19) among healthcare workers in Mexico city: a data-driven call to action[J]. Clin Infect Dis, 2021, 73(1): e191-e198. DOI:10.1093/cid/ciaa1487 |
| [52] |
Suárez-García I, Martínez de Aramayona López MJ, Sáez Vicente A, et al. SARS-CoV-2 infection among healthcare wor-kers in a hospital in Madrid, Spain[J]. J Hosp Infect, 2020, 106(2): 357-363. DOI:10.1016/j.jhin.2020.07.020 |
| [53] |
Garcia-Basteiro AL, Moncunill G, Tortajada M, et al. Seroprevalence of antibodies against SARS-CoV-2 among health care workers in a large Spanish reference hospital[J]. Nat Commun, 2020, 11(1): 3500. DOI:10.1038/s41467-020-17318-x |
| [54] |
Lombardi A, Consonni D, Carugno M, et al. Characteristics of 1573 healthcare workers who underwent nasopharyngeal swab testing for SARS-CoV-2 in Milan, Lombardy, Italy[J]. Clin Microbiol Infect, 2020, 26(10): 1413. e9-1413. e13. DOI:10.1016/j.cmi.2020.06.013 |
| [55] |
Felice C, Di Tanna GL, Zanus G, et al. Impact of COVID-19 outbreak on healthcare workers in Italy: results from a natio-nal E-survey[J]. J Community Health, 2020, 45(4): 675-683. DOI:10.1007/s10900-020-00845-5 |
| [56] |
Lahner E, Dilaghi E, Prestigiacomo C, et al. Prevalence of SARS-CoV-2 infection in health workers (HWs) and diagnostic test performance: the experience of a teaching hospital in central Italy[J]. Int J Environ Res Public Health, 2020, 17(12): 4417. DOI:10.3390/ijerph17124417 |
| [57] |
Hunter E, Price DA, Murphy E, et al. First experience of COVID-19 screening of health-care workers in England[J]. Lancet, 2020, 395(10234): e77-e78. DOI:10.1016/S0140-6736(20)30970-3 |
| [58] |
Keeley AJ, Evans C, Colton H, et al. Roll-out of SARS-CoV-2 testing for healthcare workers at a large NHS foundation trust in the United Kingdom, March 2020[J]. Euro Surveill, 2020, 25(14): 2000433. |
| [59] |
Contejean A, Leporrier J, Canouï E, et al. Comparing dyna-mics and determinants of severe acute respiratory syndrome coronavirus 2 transmissions among healthcare workers of adult and pediatric settings in central Paris[J]. Clin Infect Dis, 2021, 72(2): 257-264. DOI:10.1093/cid/ciaa977 |
| [60] |
Dimeglio C, Herin F, Miedougé M, et al. Screening for SARS-CoV-2 antibodies among healthcare workers in a university hospital in southern France[J]. J Infect, 2021, 82(1): e29-e32. DOI:10.1016/j.jinf.2020.09.035 |
| [61] |
Kluytmans-van den Bergh MFQ, Buiting AGM, Pas SD, et al. Prevalence and clinical presentation of health care workers with symptoms of coronavirus disease 2019 in 2 Dutch hospitals during an early phase of the pandemic[J]. JAMA Netw Open, 2020, 3(5): e209673. DOI:10.1001/jamanetworkopen.2020.9673 |
| [62] |
Reusken CB, Buiting A, Bleeker-Rovers C, et al. Rapid assessment of regional SARS-CoV-2 community transmission through a convenience sample of healthcare workers, the Netherlands, March 2020[J]. Euro Surveill, 2020, 25(12): 2000334. |
| [63] |
Sikkema RS, Pas SD, Nieuwenhuijse DF, et al. COVID-19 in health-care workers in three hospitals in the south of the Netherlands: a cross-sectional study[J]. Lancet Infect Dis, 2020, 20(11): 1273-1280. DOI:10.1016/S1473-3099(20)30527-2 |
| [64] |
Tostmann A, Bradley J, Bousema T, et al. Strong associations and moderate predictive value of early symptoms for SARS-CoV-2 test positivity among healthcare workers, the Netherlands, March 2020[J]. Euro Surveill, 2020, 25(16): 2000508. |
| [65] |
Lackermair K, William F, Grzanna N, et al. Infection with SARS-CoV-2 in primary care health care workers assessed by antibody testing[J]. Fam Pract, 2021, 38(2): 76-79. DOI:10.1093/fampra/cmaa078 |
| [66] |
Korth J, Wilde B, Dolff S, et al. SARS-CoV-2-specific antibody detection in healthcare workers in Germany with direct contact to COVID-19 patients[J]. J Clin Virol, 2020, 128: 104437. DOI:10.1016/j.jcv.2020.104437 |
| [67] |
Steensels D, Oris E, Coninx L, et al. Hospital-wide SARS-CoV-2 antibody screening in 3056 staff in a tertiary center in Belgium[J]. JAMA, 2020, 324(2): 195-197. DOI:10.1001/jama.2020.11160 |
| [68] |
Dev N, Meena RC, Gupta DK, et al. Risk factors and frequency of COVID-19 among healthcare workers at a tertiary care centre in India: a case-control study[J]. Trans R Soc Trop Med Hyg, 2021, 115(5): 551-556. DOI:10.1093/trstmh/trab047 |
| [69] |
Mahajan NN, Mathe A, Patokar GA, et al. Prevalence and clinical presentation of COVID-19 among healthcare workers at a dedicated hospital in India[J]. J Assoc Physicians India, 2020, 68(12): 16-21. |
| [70] |
Al Maskari Z, Al Blushi A, Khamis F, et al. Characteristics of healthcare workers infected with COVID-19:a cross-sectional observational study[J]. Int J Infect Dis, 2021, 102: 32-36. DOI:10.1016/j.ijid.2020.10.009 |
| [71] |
Jin YH, Huang Q, Wang YY, et al. Perceived infection transmission routes, infection control practices, psychosocial changes, and management of COVID-19 infected healthcare wor-kers in a tertiary acute care hospital in Wuhan: a cross-sectional survey[J]. Mil Med Res, 2020, 7(1): 24. |
| [72] |
Lau JT, Fung KS, Wong TW, et al. SARS transmission among hospital workers in Hong Kong[J]. Emerg Infect Dis, 2004, 10(2): 280-286. DOI:10.3201/eid1002.030534 |
| [73] |
Nguyen LH, Drew DA, Graham MS, et al. Risk of COVID-19 among front-line health-care workers and the general community: a prospective cohort study[J]. Lancet Public Health, 2020, 5(9): e475-e483. DOI:10.1016/S2468-2667(20)30164-X |
| [74] |
中华人民共和国国家卫生健康委员会医政医管局. 国家卫生健康委办公厅关于印发医疗机构内新型冠状病毒感染预防与控制技术指南(第二版)的通知: 国卫办医函(2021)169号[EB/OL]. (2021-04-13)[2021-08-04]. http://www.nhcgov.cn/xcs/zhengcwj/202104/f82ac450858243e598747f99c719d917.shtml.
|
| [75] |
Centers for Disease Control and Prevention. Interim infection prevention and control recommendations for healthcare personnel during the coronavirus disease 2019(COVID-19) Pande-mic[EB/OL]. (2021-02-23)[2021-07-21]. https://www.cdc.gov/coronavirus/2019-ncov/hcp/infection-control-recommendations.html.
|
| [76] |
World Health Organization. Infection prevention and control during health care when coronavirus disease (COVID-19) is suspected or confirmed[EB/OL]. (2021-07-12)[2021-07-21]. https://www.who.int/publications/i/item/WHO-2019-nCoV-IPC-2021.1.
|
| [77] |
Ran L, Chen XY, Wang Y, et al. Risk factors of healthcare workers with coronavirus disease 2019:a retrospective cohort study in a designated hospital of Wuhan in China[J]. Clin Infect Dis, 2020, 71(16): 2218-2221. DOI:10.1093/cid/ciaa287 |
| [78] |
Bays DJ, Nguyen MH, Cohen SH, et al. Investigation of nosocomial SARS-CoV-2 transmission from two patients to health care workers identifies close contact but not airborne transmission events[J]. Infect Control Hosp Epidemiol, 2020, 3: 1-22. |
| [79] |
文进, 郝天佑, 胡秀英. 中国医生工作负荷的现况研究[J]. 中国循证医学杂志, 2015, 15(2): 133-136. |
| [80] |
寇振霞, 李慧, 何玉红, 等. 甘肃省制药行业女工生殖健康现状及影响因素分析[J]. 中华劳动卫生职业病杂志, 2011, 29(9): 653-656. |
| [81] |
Wang X, Jiang XB, Huang QM, et al. Risk factors of SARS-CoV-2 infection in healthcare workers: a retrospective study of a nosocomial outbreak[J]. Sleep Med X, 2020, 2: 100028. DOI:10.1016/j.sleepx.2020.100028 |
| [82] |
Firew T, Sano ED, Lee JW, et al. Protecting the front line: a cross-sectional survey analysis of the occupational factors contributing to healthcare workers' infection and psychological distress during the COVID-19 pandemic in the USA[J]. BMJ Open, 2020, 10(10): e042752. DOI:10.1136/bmjopen-2020-042752 |
| [83] |
Ing EB, Xu QA, Salimi A, et al. Physician deaths from corona virus (COVID-19) disease[J]. Occup Med (Lond), 2020, 70(5): 370-374. DOI:10.1093/occmed/kqaa088 |



