全国细菌耐药监测网2014—2019年脑脊液标本细菌耐药监测报告
全国细菌耐药监测网

摘要:目的 了解全国脑脊液标本分离细菌的分布及耐药性变迁。方法 按照全国细菌耐药监测网(CARSS)方案,应用WHONET 5.6软件对2014—2019年所有CARSS成员单位上报的脑脊液标本分离细菌及药敏结果数据进行分析。结果 2014—2019年脑脊液共分离细菌99 741株,前五位依次为凝固酶阴性葡萄球菌(49 902株,50.0%)、鲍曼不动杆菌(7 692,7.7%)、大肠埃希菌(5 561株,5.6%)、肺炎克雷伯菌(4 653株,4.7%)、金黄色葡萄球菌(4 295株,4.3%)。耐甲氧西林金黄色葡萄球菌(MRSA)的检出率由2014年的48.2%下降至2019年的39.9%;耐青霉素肺炎链球菌(PRSP)检出率一直在70%以上;屎肠球菌对多数测试药物的耐药率高于粪肠球菌;大肠埃希菌对头孢曲松的耐药率多数>60%,对碳青霉烯类抗生素的耐药率较低,但有上升趋势:对美罗培南的耐药率从2.6%上升至4.6%,对亚胺培南的耐药率从1.7%上升至4.5%;肺炎克雷伯菌对头孢曲松的耐药率>50%,对碳青霉烯类的耐药率快速增长:对美罗培南耐药率从13.1%上升至30.9%,对亚胺培南耐药率从12.6%上升至30.4%。鲍曼不动杆菌和铜绿假单胞菌对美罗培南耐药率均呈下降趋势,分别从74.2%下降至71.7%,32.6%下降至27.8%。结论 脑脊液临床常见分离细菌的耐药性仍较强,耐药监测对中枢神经系统感染的有效治疗十分重要。
关键词:脑脊液 耐药性 耐甲氧西林金黄色葡萄球菌 耐青霉素肺炎链球菌 耐碳青霉烯类革兰阴性菌 中枢神经系统感染 病原体 全国细菌耐药监测网
Antimicrobial resistance of bacteria from cerebrospinal fluid specimens: surveillance report from China Antimicrobial Resistance Surveillance System in 2014-2019
China Antimicrobial Resistance Surveillance System

Abstract: Objective To investigate the change in distribution and antimicrobial resistance of bacteria isolated from cerebrospinal fluid (CSF) specimens in China. Methods According to China Antimicrobial Resistance Surveillance System(CARSS) technical program, data of bacteria isolated from CSF specimens and antimicrobial susceptibility testing results reported by CARSS member hospitals in 2014-2019 were analyzed with WHONET 5.6 software. Results From 2014 to 2019, a total of 99 741 strains of bacteria were isolated from CSF, the top 5 were coagulase negative Staphylococcus (49 902 strains, 50.0%), Acinetobacter baumannii (7 692 strains, 7.7%), Escherichia coli (5 561 strains, 5.6%), Klebsiella pneumoniae (4 653 strains, 4.7%), and Staphylococcus aureus (4 295 strains, 4.3%). Isolation rate of methicillin-resistant Staphylococcus aureus (MRSA) decreased from 48.2% in 2014 to 39.9% in 2019; isolation rates of penicillin-resistant Streptococcus pneumoniae (PRSP) maintained above 70%; resistance rates of Enterococcus faecium to most tested antimicrobial agents were higher than Enterococcus faecalis; resistance rates of most Escherichia coli strains to ceftriaxone were >60%, to carbapenems were low, but with an upward trend: resistance rates to meropenem and imipenem increased from 2.6% to 4.6% and from 1.7% to 4.5% respectively; resistance rate of Klebsiella pneumoniae to ceftriaxone was>50%, and to carbapenems increased rapidly: resistance rates to meropenem and imipenem increased from 13.1% to 30.9% and from 12.6% to 30.4% respectively. Resistance rates of Acinetobacter baumannii and Pseudomonas aeruginosa to meropenem had decreased tendency, from 74.2% to 71.7% and 32.6% to 27.8% respectively. Conclusion Antimicrobial resistance of clinical isolates of CSF is still high, surveillance on antimicrobial resistance is very important for the effective treatment of central nervous system infection.
Key words:
cerebrospinal fluid antimicrobial resistance methicillin-resistant Staphylococcus aureus penicillin-resistant Streptococcus pneumoniae carbapenem-resistant Gram-negative bacteria central nervous system infection pathogen China Antimicrobial Resistance Surveillance System
中枢神经系统感染年发病率为1.5%~6.5%[1],具有起病急、病程长、难治愈等特点,需选用敏感且能通过血脑屏障的药物进行早期、联合治疗[2]。了解脑脊液分离菌的菌种分布及耐药性,有助于中枢神经系统感染的治疗。现将2014—2019年脑脊液分离菌株的监测结果报告如下。
1 资料与方法
1.1 细菌来源
2014—2019年全国细菌耐药监测网(China Antimicrobial Resistance Surveillance System,CARSS)成员单位分离自脑脊液的细菌。经系统自动审核和人工审核后,依据保留每例患者每种细菌第一株的原则,剔除重复菌株后纳入分析。菌株数<30株的细菌不进行耐药率统计。
1.2 细菌鉴定
采用自动化鉴定系统、质谱系统、API系统和手工方法等,鉴定到种水平。
1.3 药敏试验
采用MIC法、纸片扩散法、E-test法等进行药敏试验,按照当年美国临床实验室标准化协会(Clinical & Laboratory Standards Institute,CLSI)折点判断药敏结果。质控菌株为:大肠埃希菌ATCC 25922、金黄色葡萄球菌ATCC 25923(纸片扩散法)、金黄色葡萄球菌ATCC 29213(MIC法)、铜绿假单胞菌ATCC 27853、流感嗜血杆菌ATCC 49247、肺炎链球菌ATCC 49619。
1.4 数据分析
应用WHONET 5.6软件进行数据分析。
2 结果
2.1 2014—2019年脑脊液分离菌株构成
2.1.1 参加医院及分离菌株情况
2014—2019年纳入数据分析的医院数、脑脊液分离细菌数及构成比见表 1。2014—2019年脑脊液分离细菌所占构成比为0.5%~0.8%。
表1(Table 1)
|
表 1 2014—2019年CARSS脑脊液分离菌株数及构成比
Table 1
Strains and constituent ratios of bacteria isolated from CSF, CARSS, 2014-2019
|

表 1 2014—2019年CARSS脑脊液分离菌株数及构成比
Table 1
Strains and constituent ratios of bacteria isolated from CSF, CARSS, 2014-2019
| 年份 |
医院数
(所) |
检出菌株
总数 |
脑脊液标本
检出菌株数 |
构成比
(%) |
| 2014 |
1 110 |
2 227 420 |
18 849 |
0.8 |
| 2015 |
1 143 |
2 400 786 |
13 714 |
0.6 |
| 2016 |
1 273 |
2 727 605 |
16 351 |
0.6 |
| 2017 |
1 307 |
2 894 517 |
15 704 |
0.5 |
| 2018 |
1 353 |
3 234 372 |
17 461 |
0.5 |
| 2019 |
1 375 |
3 528 471 |
17 662 |
0.5 |
|
2.1.2 地区分布
各省/直辖市/自治区脑脊液标本分离细菌数占总菌株数构成比的差异较大,其中河南省较高(1.0%~1.5%),青海省较低(0.1%~0.2%)。见表 2。
表2(Table 2)
|
表 2 2014—2019年CARSS各省/直辖市/自治区脑脊液分离细菌数占总菌株数构成比(%)
Table 2
Constituent ratios of bacteria isolated from CSF of provinces/municipalities/autonomous regions, CARSS, 2014-2019 (No. of isolates from CSF/No. of all isolates, %)
|
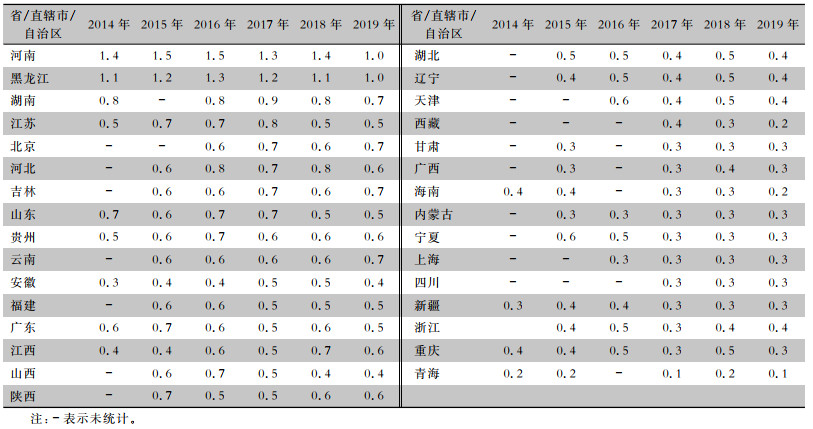
表 2 2014—2019年CARSS各省/直辖市/自治区脑脊液分离细菌数占总菌株数构成比(%)
Table 2
Constituent ratios of bacteria isolated from CSF of provinces/municipalities/autonomous regions, CARSS, 2014-2019 (No. of isolates from CSF/No. of all isolates, %)
省/直辖市/
自治区 |
2014年 |
2015年 |
2016年 |
2017年 |
2018年 |
2019年 |
| 河南 |
1.4 |
1.5 |
1.5 |
1.3 |
1.4 |
1.0 |
| 黑龙江 |
1.1 |
1.2 |
1.3 |
1.2 |
1.1 |
1.0 |
| 湖南 |
0.8 |
- |
0.8 |
0.9 |
0.8 |
0.7 |
| 江苏 |
0.5 |
0.7 |
0.7 |
0.8 |
0.5 |
0.5 |
| 北京 |
- |
- |
0.6 |
0.7 |
0.6 |
0.7 |
| 河北 |
- |
0.6 |
0.8 |
0.7 |
0.8 |
0.6 |
| 吉林 |
- |
0.6 |
0.6 |
0.7 |
0.6 |
0.7 |
| 山东 |
0.7 |
0.6 |
0.7 |
0.7 |
0.5 |
0.5 |
| 贵州 |
0.5 |
0.6 |
0.7 |
0.6 |
0.6 |
0.6 |
| 云南 |
- |
0.6 |
0.6 |
0.6 |
0.6 |
0.7 |
| 安徽 |
0.3 |
0.4 |
0.4 |
0.5 |
0.5 |
0.4 |
| 福建 |
- |
0.6 |
0.6 |
0.5 |
0.5 |
0.5 |
| 广东 |
0.6 |
0.7 |
0.6 |
0.5 |
0.6 |
0.5 |
| 江西 |
0.4 |
0.4 |
0.6 |
0.5 |
0.7 |
0.6 |
| 山西 |
- |
0.6 |
0.7 |
0.5 |
0.4 |
0.4 |
| 陕西 |
- |
0.7 |
0.5 |
0.5 |
0.6 |
0.6 |
| 湖北 |
- |
0.5 |
0.5 |
0.4 |
0.5 |
0.4 |
| 辽宁 |
- |
0.4 |
0.5 |
0.4 |
0.5 |
0.4 |
| 天津 |
- |
- |
0.6 |
0.4 |
0.5 |
0.4 |
| 西藏 |
- |
- |
- |
0.4 |
0.3 |
0.2 |
| 甘肃 |
- |
0.3 |
- |
0.3 |
0.3 |
0.3 |
| 广西 |
- |
0.3 |
- |
0.3 |
0.4 |
0.3 |
| 海南 |
0.4 |
0.4 |
- |
0.3 |
0.3 |
0.2 |
| 内蒙古 |
- |
0.3 |
0.3 |
0.3 |
0.3 |
0.3 |
| 宁夏 |
- |
0.6 |
0.5 |
0.3 |
0.3 |
0.3 |
| 上海 |
- |
- |
0.3 |
0.3 |
0.3 |
0.3 |
| 四川 |
- |
- |
- |
0.3 |
0.3 |
0.3 |
| 新疆 |
0.3 |
0.4 |
0.4 |
0.3 |
0.3 |
0.3 |
| 浙江 |
|
0.4 |
0.5 |
0.3 |
0.4 |
0.4 |
| 重庆 |
0.4 |
0.4 |
0.5 |
0.3 |
0.5 |
0.3 |
| 青海 |
0.2 |
0.2 |
- |
0.1 |
0.2 |
0.1 |
| 注:-表示未统计。 |
|
2.1.3 菌种分布
2014—2019年CARSS脑脊液共分离菌99 741株,前五位依次为凝固酶阴性葡萄球菌(50.0%),鲍曼不动杆菌(7.7%),大肠埃希菌(5.6%),肺炎克雷伯菌(4.7%),金黄色葡萄球菌(4.2%)。2014—2019年脑脊液分离细菌的菌种分布见表 3。
表3(Table 3)
|
表 3 2014—2019年CARSS脑脊液分离细菌的菌种分布
Table 3
Distribution of bacterial species isolated from CSF, CARSS, 2014-2019
|
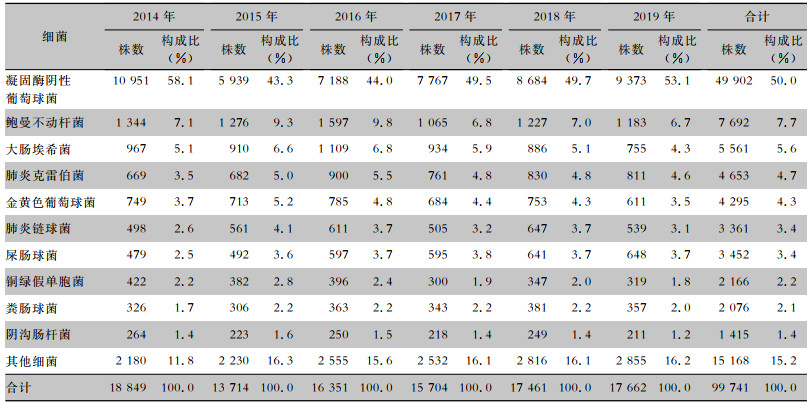
表 3 2014—2019年CARSS脑脊液分离细菌的菌种分布
Table 3
Distribution of bacterial species isolated from CSF, CARSS, 2014-2019
| 细菌 |
2014年 |
|
2015年 |
|
2016年 |
|
2017年 |
|
2018年 |
|
2019年 |
|
合计 |
| 株数 |
构成比
(%) |
株数 |
构成比
(%) |
株数 |
构成比
(%) |
株数 |
构成比
(%) |
株数 |
构成比
(%) |
株数 |
构成比
(%) |
株数 |
构成比
(%) |
凝固酶阴性
葡萄球菌 |
10 951 |
58.1 |
|
5 939 |
43.3 |
|
7 188 |
44.0 |
|
7 767 |
49.5 |
|
8 684 |
49.7 |
|
9 373 |
53.1 |
|
49 902 |
50.0 |
| 鲍曼不动杆菌 |
1 344 |
7.1 |
|
1 276 |
9.3 |
|
1 597 |
9.8 |
|
1 065 |
6.8 |
|
1 227 |
7.0 |
|
1 183 |
6.7 |
|
7 692 |
7.7 |
| 大肠埃希菌 |
967 |
5.1 |
|
910 |
6.6 |
|
1 109 |
6.8 |
|
934 |
5.9 |
|
886 |
5.1 |
|
755 |
4.3 |
|
5 561 |
5.6 |
| 肺炎克雷伯菌 |
669 |
3.5 |
|
682 |
5.0 |
|
900 |
5.5 |
|
761 |
4.8 |
|
830 |
4.8 |
|
811 |
4.6 |
|
4 653 |
4.7 |
| 金黄色葡萄球菌 |
749 |
3.7 |
|
713 |
5.2 |
|
785 |
4.8 |
|
684 |
4.4 |
|
753 |
4.3 |
|
611 |
3.5 |
|
4 295 |
4.3 |
| 肺炎链球菌 |
498 |
2.6 |
|
561 |
4.1 |
|
611 |
3.7 |
|
505 |
3.2 |
|
647 |
3.7 |
|
539 |
3.1 |
|
3 361 |
3.4 |
| 屎肠球菌 |
479 |
2.5 |
|
492 |
3.6 |
|
597 |
3.7 |
|
595 |
3.8 |
|
641 |
3.7 |
|
648 |
3.7 |
|
3 452 |
3.4 |
| 铜绿假单胞菌 |
422 |
2.2 |
|
382 |
2.8 |
|
396 |
2.4 |
|
300 |
1.9 |
|
347 |
2.0 |
|
319 |
1.8 |
|
2 166 |
2.2 |
| 粪肠球菌 |
326 |
1.7 |
|
306 |
2.2 |
|
363 |
2.2 |
|
343 |
2.2 |
|
381 |
2.2 |
|
357 |
2.0 |
|
2 076 |
2.1 |
| 阴沟肠杆菌 |
264 |
1.4 |
|
223 |
1.6 |
|
250 |
1.5 |
|
218 |
1.4 |
|
249 |
1.4 |
|
211 |
1.2 |
|
1 415 |
1.4 |
| 其他细菌 |
2 180 |
11.8 |
|
2 230 |
16.3 |
|
2 555 |
15.6 |
|
2 532 |
16.1 |
|
2 816 |
16.1 |
|
2 855 |
16.2 |
|
15 168 |
15.2 |
| 合计 |
18 849 |
100.0 |
|
13 714 |
100.0 |
|
16 351 |
100.0 |
|
15 704 |
100.0 |
|
17 461 |
100.0 |
|
17 662 |
100.0 |
|
99 741 |
100.0 |
|
2.2 2014—2019年脑脊液分离菌对抗菌药物的耐药性变迁
2.2.1 葡萄球菌属
2014—2019年金黄色葡萄球菌和凝固酶阴性葡萄球菌对测试抗菌药物的耐药率见表 4、5。耐甲氧西林金黄色葡萄球菌(MRSA)的检出率分别为48.2%(361/749)、50.8%(351/691)、51.5%(383/743)、48.0%(318/663)、43.2%(320/741)和39.9%(240/602),耐甲氧西林凝固酶阴性葡萄球菌(MRCNS)的检出率分别为75.7%(8 288/10 951)、73.9%(4 032/5 456)、71.7%(4 840/6 754)、71.8%(5 304/7 389)、71.6%(6 073/8 480)和70.5%(6 412/9 090);MRCNS的检出率呈下降趋势。未发现对万古霉素和替考拉宁耐药的葡萄球菌,2014—2017年葡萄球菌对利奈唑胺全部敏感,2018—2019年金黄色葡萄球菌和甲氧西林敏感的凝固酶阴性葡萄球菌(MSCNS)仍对利奈唑胺全部敏感,但MRCNS出现耐药菌株(分别为0.1%和0.2%)。甲氧西林耐药株对其他测试药物的耐药率均高于甲氧西林敏感株(2019年金黄色葡萄球菌对复方磺胺甲 唑耐药率除外)。
唑耐药率除外)。
表4(Table 4)
|
表 4 2014—2019年CARSS脑脊液分离金黄色葡萄球菌对常见抗菌药物耐药率(%)
Table 4
Antimicrobial resistance rates of Staphylococcus aureus isolated from CSF, CARSS, 2014-2019 (%)
|
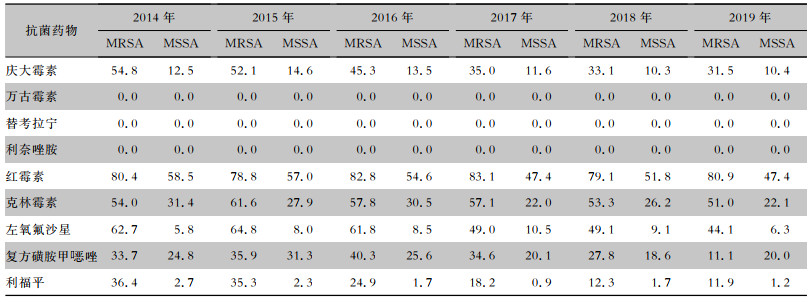
表 4 2014—2019年CARSS脑脊液分离金黄色葡萄球菌对常见抗菌药物耐药率(%)
Table 4
Antimicrobial resistance rates of Staphylococcus aureus isolated from CSF, CARSS, 2014-2019 (%)
| 抗菌药物 |
2014年 |
|
2015年 |
|
2016年 |
|
2017年 |
|
2018年 |
|
2019年 |
| MRSA |
MSSA |
MRSA |
MSSA |
MRSA |
MSSA |
MRSA |
MSSA |
MRSA |
MSSA |
MRSA |
MSSA |
| 庆大霉素 |
54.8 |
12.5 |
|
52.1 |
14.6 |
|
45.3 |
13.5 |
|
35.0 |
11.6 |
|
33.1 |
10.3 |
|
31.5 |
10.4 |
| 万古霉素 |
0.0 |
0.0 |
|
0.0 |
0.0 |
|
0.0 |
0.0 |
|
0.0 |
0.0 |
|
0.0 |
0.0 |
|
0.0 |
0.0 |
| 替考拉宁 |
0.0 |
0.0 |
|
0.0 |
0.0 |
|
0.0 |
0.0 |
|
0.0 |
0.0 |
|
0.0 |
0.0 |
|
0.0 |
0.0 |
| 利奈唑胺 |
0.0 |
0.0 |
|
0.0 |
0.0 |
|
0.0 |
0.0 |
|
0.0 |
0.0 |
|
0.0 |
0.0 |
|
0.0 |
0.0 |
| 红霉素 |
80.4 |
58.5 |
|
78.8 |
57.0 |
|
82.8 |
54.6 |
|
83.1 |
47.4 |
|
79.1 |
51.8 |
|
80.9 |
47.4 |
| 克林霉素 |
54.0 |
31.4 |
|
61.6 |
27.9 |
|
57.8 |
30.5 |
|
57.1 |
22.0 |
|
53.3 |
26.2 |
|
51.0 |
22.1 |
| 左氧氟沙星 |
62.7 |
5.8 |
|
64.8 |
8.0 |
|
61.8 |
8.5 |
|
49.0 |
10.5 |
|
49.1 |
9.1 |
|
44.1 |
6.3 |
复方磺胺甲 唑 唑 |
33.7 |
24.8 |
|
35.9 |
31.3 |
|
40.3 |
25.6 |
|
34.6 |
20.1 |
|
27.8 |
18.6 |
|
11.1 |
20.0 |
| 利福平 |
36.4 |
2.7 |
|
35.3 |
2.3 |
|
24.9 |
1.7 |
|
18.2 |
0.9 |
|
12.3 |
1.7 |
|
11.9 |
1.2 |
|
表5(Table 5)
|
表 5 2014—2019年CARSS脑脊液分离凝固酶阴性葡萄球菌对常见抗菌药物耐药率(%)
Table 5
Antimicrobial resistance rates of coagulase -negative Staphylococcus isolated from CSF, CARSS, 2014-2019(%)
|
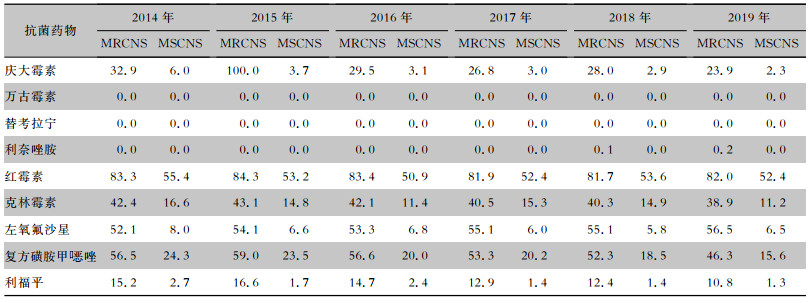
表 5 2014—2019年CARSS脑脊液分离凝固酶阴性葡萄球菌对常见抗菌药物耐药率(%)
Table 5
Antimicrobial resistance rates of coagulase -negative Staphylococcus isolated from CSF, CARSS, 2014-2019(%)
| 抗菌药物 |
2014年 |
|
2015年 |
|
2016年 |
|
2017年 |
|
2018年 |
|
2019年 |
| MRCNS |
MSCNS |
MRCNS |
MSCNS |
MRCNS |
MSCNS |
MRCNS |
MSCNS |
MRCNS |
MSCNS |
MRCNS |
MSCNS |
| 庆大霉素 |
32.9 |
6.0 |
|
100.0 |
3.7 |
|
29.5 |
3.1 |
|
26.8 |
3.0 |
|
28.0 |
2.9 |
|
23.9 |
2.3 |
| 万古霉素 |
0.0 |
0.0 |
|
0.0 |
0.0 |
|
0.0 |
0.0 |
|
0.0 |
0.0 |
|
0.0 |
0.0 |
|
0.0 |
0.0 |
| 替考拉宁 |
0.0 |
0.0 |
|
0.0 |
0.0 |
|
0.0 |
0.0 |
|
0.0 |
0.0 |
|
0.0 |
0.0 |
|
0.0 |
0.0 |
| 利奈唑胺 |
0.0 |
0.0 |
|
0.0 |
0.0 |
|
0.0 |
0.0 |
|
0.0 |
0.0 |
|
0.1 |
0.0 |
|
0.2 |
0.0 |
| 红霉素 |
83.3 |
55.4 |
|
84.3 |
53.2 |
|
83.4 |
50.9 |
|
81.9 |
52.4 |
|
81.7 |
53.6 |
|
82.0 |
52.4 |
| 克林霉素 |
42.4 |
16.6 |
|
43.1 |
14.8 |
|
42.1 |
11.4 |
|
40.5 |
15.3 |
|
40.3 |
14.9 |
|
38.9 |
11.2 |
| 左氧氟沙星 |
52.1 |
8.0 |
|
54.1 |
6.6 |
|
53.3 |
6.8 |
|
55.1 |
6.0 |
|
55.1 |
5.8 |
|
56.5 |
6.5 |
复方磺胺甲 唑 唑 |
56.5 |
24.3 |
|
59.0 |
23.5 |
|
56.6 |
20.0 |
|
53.3 |
20.2 |
|
52.3 |
18.5 |
|
46.3 |
15.6 |
| 利福平 |
15.2 |
2.7 |
|
16.6 |
1.7 |
|
14.7 |
2.4 |
|
12.9 |
1.4 |
|
12.4 |
1.4 |
|
10.8 |
1.3 |
|
2.2.2 肺炎链球菌
肺炎链球菌对测试抗菌药物的耐药率见表 6。肺炎链球菌对青霉素的耐药率保持较高水平,均为70%以上;对头孢呋辛的耐药率多数>50%;对头孢噻肟和头孢曲松的耐药率分别从23.1%下降至12.0%,21.0%下降至9.2%。对万古霉素均为敏感。
表6(Table 6)
|
表 6 2014—2019年CARSS脑脊液分离肺炎链球菌对常见抗菌药物药敏情况(%)
Table 6
Antimicrobial susceptibility testing results of Streptococcus pneumoniae isolated from CSF, CARSS, 2014-2019 (%)
|
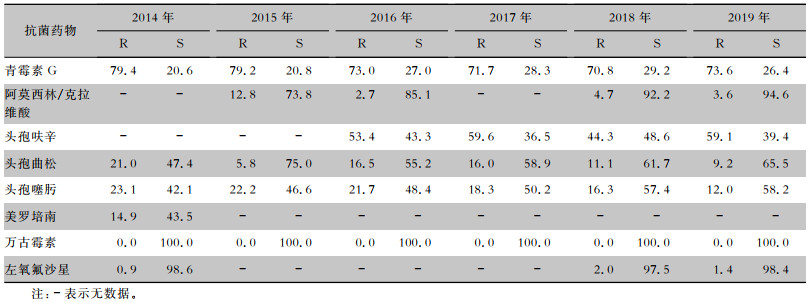
表 6 2014—2019年CARSS脑脊液分离肺炎链球菌对常见抗菌药物药敏情况(%)
Table 6
Antimicrobial susceptibility testing results of Streptococcus pneumoniae isolated from CSF, CARSS, 2014-2019 (%)
| 抗菌药物 |
2014年 |
|
2015年 |
|
2016年 |
|
2017年 |
|
2018年 |
|
2019年 |
| R |
S |
R |
S |
R |
S |
R |
S |
R |
S |
R |
S |
| 青霉素G |
79.4 |
20.6 |
|
79.2 |
20.8 |
|
73.0 |
27.0 |
|
71.7 |
28.3 |
|
70.8 |
29.2 |
|
73.6 |
26.4 |
阿莫西林/克拉
维酸 |
- |
- |
|
12.8 |
73.8 |
|
2.7 |
85.1 |
|
- |
- |
|
4.7 |
92.2 |
|
3.6 |
94.6 |
| 头孢呋辛 |
- |
- |
|
- |
- |
|
53.4 |
43.3 |
|
59.6 |
36.5 |
|
44.3 |
48.6 |
|
59.1 |
39.4 |
| 头孢曲松 |
21.0 |
47.4 |
|
5.8 |
75.0 |
|
16.5 |
55.2 |
|
16.0 |
58.9 |
|
11.1 |
61.7 |
|
9.2 |
65.5 |
| 头孢噻肟 |
23.1 |
42.1 |
|
22.2 |
46.6 |
|
21.7 |
48.4 |
|
18.3 |
50.2 |
|
16.3 |
57.4 |
|
12.0 |
58.2 |
| 美罗培南 |
14.9 |
43.5 |
|
- |
- |
|
- |
- |
|
- |
- |
|
- |
- |
|
- |
- |
| 万古霉素 |
0.0 |
100.0 |
|
0.0 |
100.0 |
|
0.0 |
100.0 |
|
0.0 |
100.0 |
|
0.0 |
100.0 |
|
0.0 |
100.0 |
| 左氧氟沙星 |
0.9 |
98.6 |
|
- |
- |
|
- |
- |
|
- |
- |
|
2.0 |
97.5 |
|
1.4 |
98.4 |
| 注:-表示无数据。 |
|
2.2.3 肠球菌属
2014—2019年屎肠球菌检出率均高于粪肠球菌,对测试药物的耐药率普遍高于粪肠球菌,两者对利奈唑胺、万古霉素和替考拉宁的耐药率保持低水平波动,分别≤2.7%、≤3.0%和≤3.6%;屎肠球菌对氨苄西林的耐药率>85%,对利福平和左氧氟沙星的耐药率>74%;粪肠球菌对氨苄西林和左氧氟沙星的敏感率高,分别>88%和69%。见表 7、8。
表7(Table 7)
|
表 7 2014—2019年CARSS脑脊液分离屎肠球菌对常见抗菌药物药敏情况(%)
Table 7
Antimicrobial susceptibility testing results of Enterococcus faecium isolated from CSF, CARSS, 2014-2019 (%)
|
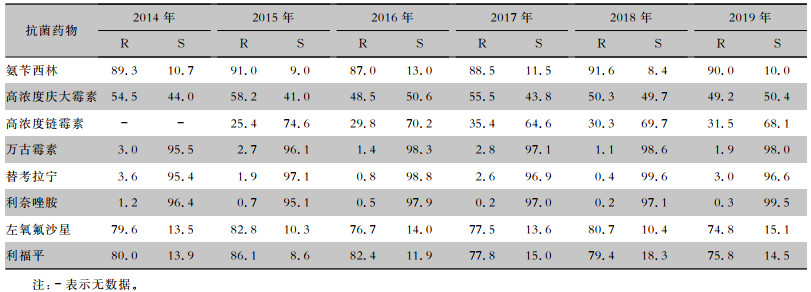
表 7 2014—2019年CARSS脑脊液分离屎肠球菌对常见抗菌药物药敏情况(%)
Table 7
Antimicrobial susceptibility testing results of Enterococcus faecium isolated from CSF, CARSS, 2014-2019 (%)
| 抗菌药物 |
2014年 |
|
2015年 |
|
2016年 |
|
2017年 |
|
2018年 |
|
2019年 |
| R |
S |
R |
S |
R |
S |
R |
S |
R |
S |
R |
S |
| 氨苄西林 |
89.3 |
10.7 |
|
91.0 |
9.0 |
|
87.0 |
13.0 |
|
88.5 |
11.5 |
|
91.6 |
8.4 |
|
90.0 |
10.0 |
| 高浓度庆大霉素 |
54.5 |
44.0 |
|
58.2 |
41.0 |
|
48.5 |
50.6 |
|
55.5 |
43.8 |
|
50.3 |
49.7 |
|
49.2 |
50.4 |
| 高浓度链霉素 |
- |
- |
|
25.4 |
74.6 |
|
29.8 |
70.2 |
|
35.4 |
64.6 |
|
30.3 |
69.7 |
|
31.5 |
68.1 |
| 万古霉素 |
3.0 |
95.5 |
|
2.7 |
96.1 |
|
1.4 |
98.3 |
|
2.8 |
97.1 |
|
1.1 |
98.6 |
|
1.9 |
98.0 |
| 替考拉宁 |
3.6 |
95.4 |
|
1.9 |
97.1 |
|
0.8 |
98.8 |
|
2.6 |
96.9 |
|
0.4 |
99.6 |
|
3.0 |
96.6 |
| 利奈唑胺 |
1.2 |
96.4 |
|
0.7 |
95.1 |
|
0.5 |
97.9 |
|
0.2 |
97.0 |
|
0.2 |
97.1 |
|
0.3 |
99.5 |
| 左氧氟沙星 |
79.6 |
13.5 |
|
82.8 |
10.3 |
|
76.7 |
14.0 |
|
77.5 |
13.6 |
|
80.7 |
10.4 |
|
74.8 |
15.1 |
| 利福平 |
80.0 |
13.9 |
|
86.1 |
8.6 |
|
82.4 |
11.9 |
|
77.8 |
15.0 |
|
79.4 |
18.3 |
|
75.8 |
14.5 |
| 注:-表示无数据。 |
|
表8(Table 8)
|
表 8 2014—2019年CARSS脑脊液分离粪肠球菌对常见抗菌药物药敏情况(%)
Table 8
Antimicrobial susceptibility testing results of Enterococcus faecalis isolated from CSF, CARSS, 2014-2019 (%)
|
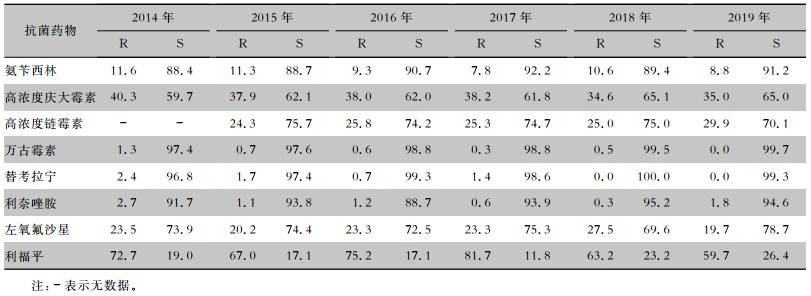
表 8 2014—2019年CARSS脑脊液分离粪肠球菌对常见抗菌药物药敏情况(%)
Table 8
Antimicrobial susceptibility testing results of Enterococcus faecalis isolated from CSF, CARSS, 2014-2019 (%)
| 抗菌药物 |
2014年 |
|
2015年 |
|
2016年 |
|
2017年 |
|
2018年 |
|
2019年 |
| R |
S |
R |
S |
R |
S |
R |
S |
R |
S |
R |
S |
| 氨苄西林 |
11.6 |
88.4 |
|
11.3 |
88.7 |
|
9.3 |
90.7 |
|
7.8 |
92.2 |
|
10.6 |
89.4 |
|
8.8 |
91.2 |
| 高浓度庆大霉素 |
40.3 |
59.7 |
|
37.9 |
62.1 |
|
38.0 |
62.0 |
|
38.2 |
61.8 |
|
34.6 |
65.1 |
|
35.0 |
65.0 |
| 高浓度链霉素 |
- |
- |
|
24.3 |
75.7 |
|
25.8 |
74.2 |
|
25.3 |
74.7 |
|
25.0 |
75.0 |
|
29.9 |
70.1 |
| 万古霉素 |
1.3 |
97.4 |
|
0.7 |
97.6 |
|
0.6 |
98.8 |
|
0.3 |
98.8 |
|
0.5 |
99.5 |
|
0.0 |
99.7 |
| 替考拉宁 |
2.4 |
96.8 |
|
1.7 |
97.4 |
|
0.7 |
99.3 |
|
1.4 |
98.6 |
|
0.0 |
100.0 |
|
0.0 |
99.3 |
| 利奈唑胺 |
2.7 |
91.7 |
|
1.1 |
93.8 |
|
1.2 |
88.7 |
|
0.6 |
93.9 |
|
0.3 |
95.2 |
|
1.8 |
94.6 |
| 左氧氟沙星 |
23.5 |
73.9 |
|
20.2 |
74.4 |
|
23.3 |
72.5 |
|
23.3 |
75.3 |
|
27.5 |
69.6 |
|
19.7 |
78.7 |
| 利福平 |
72.7 |
19.0 |
|
67.0 |
17.1 |
|
75.2 |
17.1 |
|
81.7 |
11.8 |
|
63.2 |
23.2 |
|
59.7 |
26.4 |
| 注:-表示无数据。 |
|
2.2.4 大肠埃希菌
2014—2019年脑脊液分离的大肠埃希菌对氨苄西林耐药率均>85%,对头孢呋辛、头孢曲松、头孢噻肟和复方磺胺甲 唑的耐药率多数>60%,对阿米卡星保持较低耐药率(<5%),对含酶抑制剂头孢哌酮/舒巴坦、哌拉西林/他唑巴坦的耐药率多数<10%,但近两年有上升趋势,对亚胺培南、美罗培南的耐药率较低(<5%),但有波动性增高趋势。见表 9。
唑的耐药率多数>60%,对阿米卡星保持较低耐药率(<5%),对含酶抑制剂头孢哌酮/舒巴坦、哌拉西林/他唑巴坦的耐药率多数<10%,但近两年有上升趋势,对亚胺培南、美罗培南的耐药率较低(<5%),但有波动性增高趋势。见表 9。
表9(Table 9)
|
表 9 2014—2019年CARSS脑脊液分离大肠埃希菌对常见抗菌药物药敏情况(%)
Table 9
Antimicrobial susceptibility testing results of Escherichia coli isolated from CSF, CARSS, 2014-2019 (%)
|
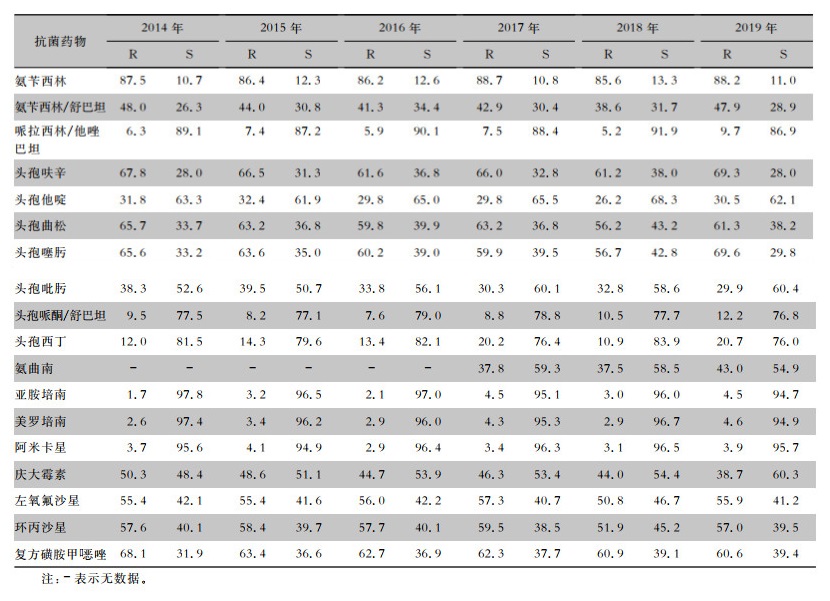
表 9 2014—2019年CARSS脑脊液分离大肠埃希菌对常见抗菌药物药敏情况(%)
Table 9
Antimicrobial susceptibility testing results of Escherichia coli isolated from CSF, CARSS, 2014-2019 (%)
| 抗菌药物 |
2014年 |
|
2015年 |
|
2016年 |
|
2017年 |
|
2018年 |
|
2019年 |
| R |
S |
R |
S |
R |
S |
R |
S |
R |
S |
R |
S |
| 氨苄西林 |
87.5 |
10.7 |
|
86.4 |
12.3 |
|
86.2 |
12.6 |
|
88.7 |
10.8 |
|
85.6 |
13.3 |
|
88.2 |
11.0 |
| 氨苄西林/舒巴坦 |
48.0 |
26.3 |
|
44.0 |
30.8 |
|
41.3 |
34.4 |
|
42.9 |
30.4 |
|
38.6 |
31.7 |
|
47.9 |
28.9 |
哌拉西林/他唑
巴坦 |
6.3 |
89.1 |
|
7.4 |
87.2 |
|
5.9 |
90.1 |
|
7.5 |
88.4 |
|
5.2 |
91.9 |
|
9.7 |
86.9 |
| 头孢呋辛 |
67.8 |
28.0 |
|
66.5 |
31.3 |
|
61.6 |
36.8 |
|
66.0 |
32.8 |
|
61.2 |
38.0 |
|
69.3 |
28.0 |
| 头孢他啶 |
31.8 |
63.3 |
|
32.4 |
61.9 |
|
29.8 |
65.0 |
|
29.8 |
65.5 |
|
26.2 |
68.3 |
|
30.5 |
62.1 |
| 头孢曲松 |
65.7 |
33.7 |
|
63.2 |
36.8 |
|
59.8 |
39.9 |
|
63.2 |
36.8 |
|
56.2 |
43.2 |
|
61.3 |
38.2 |
| 头孢噻肟 |
65.6 |
33.2 |
|
63.6 |
35.0 |
|
60.2 |
39.0 |
|
59.9 |
39.5 |
|
56.7 |
42.8 |
|
69.6 |
29.8 |
| 头孢吡肟 |
38.3 |
52.6 |
|
39.5 |
50.7 |
|
33.8 |
56.1 |
|
30.3 |
60.1 |
|
32.8 |
58.6 |
|
29.9 |
60.4 |
| 头孢哌酮/舒巴坦 |
9.5 |
77.5 |
|
8.2 |
77.1 |
|
7.6 |
79.0 |
|
8.8 |
78.8 |
|
10.5 |
77.7 |
|
12.2 |
76.8 |
| 头孢西丁 |
12.0 |
81.5 |
|
14.3 |
79.6 |
|
13.4 |
82.1 |
|
20.2 |
76.4 |
|
10.9 |
83.9 |
|
20.7 |
76.0 |
| 氨曲南 |
- |
- |
|
- |
- |
|
- |
- |
|
37.8 |
59.3 |
|
37.5 |
58.5 |
|
43.0 |
54.9 |
| 亚胺培南 |
1.7 |
97.8 |
|
3.2 |
96.5 |
|
2.1 |
97.0 |
|
4.5 |
95.1 |
|
3.0 |
96.0 |
|
4.5 |
94.7 |
| 美罗培南 |
2.6 |
97.4 |
|
3.4 |
96.2 |
|
2.9 |
96.0 |
|
4.3 |
95.3 |
|
2.9 |
96.7 |
|
4.6 |
94.9 |
| 阿米卡星 |
3.7 |
95.6 |
|
4.1 |
94.9 |
|
2.9 |
96.4 |
|
3.4 |
96.3 |
|
3.1 |
96.5 |
|
3.9 |
95.7 |
| 庆大霉素 |
50.3 |
48.4 |
|
48.6 |
51.1 |
|
44.7 |
53.9 |
|
46.3 |
53.4 |
|
44.0 |
54.4 |
|
38.7 |
60.3 |
| 左氧氟沙星 |
55.4 |
42.1 |
|
55.4 |
41.6 |
|
56.0 |
42.2 |
|
57.3 |
40.7 |
|
50.8 |
46.7 |
|
55.9 |
41.2 |
| 环丙沙星 |
57.6 |
40.1 |
|
58.4 |
39.7 |
|
57.7 |
40.1 |
|
59.5 |
38.5 |
|
51.9 |
45.2 |
|
57.0 |
39.5 |
复方磺胺甲 唑 唑 |
68.1 |
31.9 |
|
63.4 |
36.6 |
|
62.7 |
36.9 |
|
62.3 |
37.7 |
|
60.9 |
39.1 |
|
60.6 |
39.4 |
| 注:-表示无数据。 |
|
2.2.5 肺炎克雷伯菌
2014—2019年脑脊液分离的肺炎克雷伯菌对头孢呋辛、头孢噻肟和头孢曲松耐药率均>50%;对含酶抑制剂氨苄西林/舒巴坦的耐药率>50%,对头孢哌酮/舒巴坦、哌拉西林/他唑巴坦的耐药率逐渐升高(分别从24.5%上升至36.4%、20.2%上升至34.4%);对阿米卡星耐药率逐渐升高(从15.0%上升至22.4%);对美罗培南和亚胺培南耐药率持续升高,分别从13.1%上升至30.9%、12.6%上升至30.4%。见表 10。
表10(Table 10)
|
表 10 2014—2019年CARSS脑脊液分离肺炎克雷伯菌对常见抗菌药物药敏情况(%)
Table 10
Antimicrobial susceptibility testing results of Klebsiella pneumoniae isolated from CSF, CARSS, 2014-2019 (%)
|

表 10 2014—2019年CARSS脑脊液分离肺炎克雷伯菌对常见抗菌药物药敏情况(%)
Table 10
Antimicrobial susceptibility testing results of Klebsiella pneumoniae isolated from CSF, CARSS, 2014-2019 (%)
| 抗菌药物 |
2014年 |
|
2015年 |
|
2016年 |
|
2017年 |
|
2018年 |
|
2019年 |
| R |
S |
R |
S |
R |
S |
R |
S |
R |
S |
R |
S |
| 氨苄西林/舒巴坦 |
51.6 |
42.0 |
|
54.2 |
36.9 |
|
54.5 |
37.0 |
|
55.7 |
38.8 |
|
54.2 |
40.0 |
|
55.5 |
38.0 |
哌拉西林/他唑
巴坦 |
20.2 |
73.2 |
|
26.7 |
66.1 |
|
31.3 |
63.7 |
|
29.7 |
65.3 |
|
30.4 |
64.2 |
|
34.4 |
60.3 |
| 头孢呋辛 |
67.8 |
28.0 |
|
- |
- |
|
61.6 |
36.8 |
|
59.9 |
38.5 |
|
59.5 |
39.3 |
|
55.5 |
43.1 |
| 头孢他啶 |
42.1 |
53.1 |
|
45.1 |
50.8 |
|
45.5 |
51.4 |
|
42.7 |
54.1 |
|
43.7 |
54.2 |
|
45.0 |
51.8 |
| 头孢曲松 |
58.3 |
41.5 |
|
64.2 |
35.4 |
|
61.8 |
37.7 |
|
57.7 |
42.1 |
|
54.8 |
45.0 |
|
55.2 |
44.7 |
| 头孢噻肟 |
63.6 |
33.7 |
|
63.3 |
36.7 |
|
58.2 |
40.4 |
|
57.8 |
41.7 |
|
57.0 |
42.5 |
|
59.0 |
40.0 |
| 头孢吡肟 |
37.8 |
55.7 |
|
43.0 |
49.6 |
|
44.0 |
50.7 |
|
41.2 |
53.6 |
|
40.7 |
54.2 |
|
44.4 |
52.1 |
| 头孢哌酮/舒巴坦 |
24.5 |
57.9 |
|
32.6 |
55.7 |
|
30.3 |
55.1 |
|
33.8 |
54.6 |
|
34.2 |
56.5 |
|
36.4 |
54.7 |
| 头孢西丁 |
29.2 |
65.2 |
|
28.2 |
66.9 |
|
34.6 |
61.4 |
|
37.7 |
60.2 |
|
33.5 |
64.0 |
|
36.8 |
61.4 |
| 氨曲南 |
- |
- |
|
- |
- |
|
- |
- |
|
47.9 |
49.8 |
|
46.8 |
51.4 |
|
36.8 |
61.4 |
| 亚胺培南 |
12.6 |
84.6 |
|
20.0 |
78.0 |
|
26.7 |
71.8 |
|
26.0 |
73.0 |
|
26.8 |
71.1 |
|
30.4 |
68.5 |
| 美罗培南 |
13.1 |
85.4 |
|
20.0 |
78.9 |
|
25.6 |
73.5 |
|
24.6 |
75.2 |
|
31.3 |
68.3 |
|
30.9 |
68.7 |
| 阿米卡星 |
15.0 |
83.3 |
|
15.9 |
83.0 |
|
19.6 |
79.6 |
|
20.1 |
79.4 |
|
21.2 |
78.1 |
|
22.4 |
77.0 |
| 庆大霉素 |
40.4 |
58.6 |
|
42.5 |
55.3 |
|
44.1 |
55.1 |
|
41.0 |
58.4 |
|
39.1 |
60.2 |
|
41.5 |
57.5 |
| 左氧氟沙星 |
27.4 |
68.9 |
|
29.1 |
66.8 |
|
37.8 |
59.4 |
|
36.6 |
60.3 |
|
37.2 |
60.5 |
|
43.7 |
52.7 |
| 环丙沙星 |
33.9 |
61.2 |
|
34.8 |
59.4 |
|
39.9 |
56.8 |
|
40.6 |
54.2 |
|
42.3 |
53.3 |
|
47.9 |
49.7 |
复方磺胺甲 唑 唑 |
45.5 |
53.8 |
|
45.8 |
54.2 |
|
43.8 |
55.8 |
|
45.6 |
54.4 |
|
42.7 |
57.3 |
|
41.3 |
58.5 |
| 注:-表示无数据。 |
|
2.2.6 阴沟肠杆菌
2014—2019年脑脊液分离的阴沟肠杆菌对头孢噻肟、头孢曲松和头孢他啶的耐药率较高,但呈下降趋势(分别由76.0%、69.6%和65.7%下降至48.0%、56.3%和42.9%),对头孢吡肟耐药率从38.6%下降至26.5%,对亚胺培南和美罗培南的耐药率在2014—2018年缓慢下降(分别从11.3%下降至10.3%,15.4%下降至8.7%),而2019年又陡然升高,分别达到16.3%和12.9%。见表 11。
表11(Table 11)
|
表 11 2014—2019年CARSS脑脊液分离阴沟肠杆菌对常见抗菌药物药敏情况(%)
Table 11
Antimicrobial susceptibility testing results of Enterobacter cloacae isolated from CSF, CARSS, 2014-2019 (%)
|
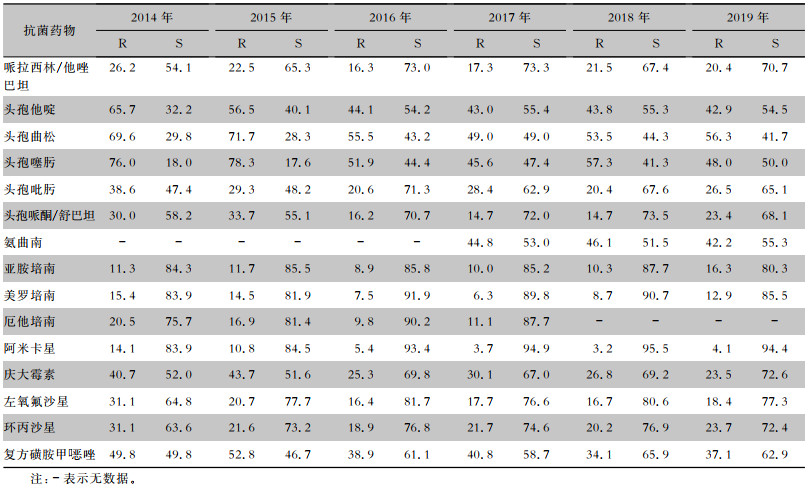
表 11 2014—2019年CARSS脑脊液分离阴沟肠杆菌对常见抗菌药物药敏情况(%)
Table 11
Antimicrobial susceptibility testing results of Enterobacter cloacae isolated from CSF, CARSS, 2014-2019 (%)
| 抗菌药物 |
2014年 |
|
2015年 |
|
2016年 |
|
2017年 |
|
2018年 |
|
2019年 |
| R |
S |
R |
S |
R |
S |
R |
S |
R |
S |
R |
S |
哌拉西林/他唑
巴坦 |
26.2 |
54.1 |
|
22.5 |
65.3 |
|
16.3 |
73.0 |
|
17.3 |
73.3 |
|
21.5 |
67.4 |
|
20.4 |
70.7 |
| 头孢他啶 |
65.7 |
32.2 |
|
56.5 |
40.1 |
|
44.1 |
54.2 |
|
43.0 |
55.4 |
|
43.8 |
55.3 |
|
42.9 |
54.5 |
| 头孢曲松 |
69.6 |
29.8 |
|
71.7 |
28.3 |
|
55.5 |
43.2 |
|
49.0 |
49.0 |
|
53.5 |
44.3 |
|
56.3 |
41.7 |
| 头孢噻肟 |
76.0 |
18.0 |
|
78.3 |
17.6 |
|
51.9 |
44.4 |
|
45.6 |
47.4 |
|
57.3 |
41.3 |
|
48.0 |
50.0 |
| 头孢吡肟 |
38.6 |
47.4 |
|
29.3 |
48.2 |
|
20.6 |
71.3 |
|
28.4 |
62.9 |
|
20.4 |
67.6 |
|
26.5 |
65.1 |
| 头孢哌酮/舒巴坦 |
30.0 |
58.2 |
|
33.7 |
55.1 |
|
16.2 |
70.7 |
|
14.7 |
72.0 |
|
14.7 |
73.5 |
|
23.4 |
68.1 |
| 氨曲南 |
- |
- |
|
- |
- |
|
- |
- |
|
44.8 |
53.0 |
|
46.1 |
51.5 |
|
42.2 |
55.3 |
| 亚胺培南 |
11.3 |
84.3 |
|
11.7 |
85.5 |
|
8.9 |
85.8 |
|
10.0 |
85.2 |
|
10.3 |
87.7 |
|
16.3 |
80.3 |
| 美罗培南 |
15.4 |
83.9 |
|
14.5 |
81.9 |
|
7.5 |
91.9 |
|
6.3 |
89.8 |
|
8.7 |
90.7 |
|
12.9 |
85.5 |
| 厄他培南 |
20.5 |
75.7 |
|
16.9 |
81.4 |
|
9.8 |
90.2 |
|
11.1 |
87.7 |
|
- |
- |
|
- |
- |
| 阿米卡星 |
14.1 |
83.9 |
|
10.8 |
84.5 |
|
5.4 |
93.4 |
|
3.7 |
94.9 |
|
3.2 |
95.5 |
|
4.1 |
94.4 |
| 庆大霉素 |
40.7 |
52.0 |
|
43.7 |
51.6 |
|
25.3 |
69.8 |
|
30.1 |
67.0 |
|
26.8 |
69.2 |
|
23.5 |
72.6 |
| 左氧氟沙星 |
31.1 |
64.8 |
|
20.7 |
77.7 |
|
16.4 |
81.7 |
|
17.7 |
76.6 |
|
16.7 |
80.6 |
|
18.4 |
77.3 |
| 环丙沙星 |
31.1 |
63.6 |
|
21.6 |
73.2 |
|
18.9 |
76.8 |
|
21.7 |
74.6 |
|
20.2 |
76.9 |
|
23.7 |
72.4 |
复方磺胺甲 唑 唑 |
49.8 |
49.8 |
|
52.8 |
46.7 |
|
38.9 |
61.1 |
|
40.8 |
58.7 |
|
34.1 |
65.9 |
|
37.1 |
62.9 |
| 注:-表示无数据。 |
|
2.2.7 鲍曼不动杆菌
2014—2019年脑脊液分离的鲍曼不动杆菌对多粘菌素B耐药率极低,对米诺环素的耐药率为20%左右,对其他测试药物的耐药率均>40%。其中对头孢他啶、头孢吡肟的耐药率均>70%,但呈下降趋势,大约下降10%。对亚胺培南、美罗培南的耐药率持续为70%左右。见表 12。
表12(Table 12)
|
表 12 2014—2019年CARSS脑脊液分离鲍曼不动杆菌对常见抗菌药物药敏情况(%)
Table 12
Antimicrobial susceptibility testing results of Acinetobacter baumannii isolated from CSF, CARSS, 2014-2019 (%)
|
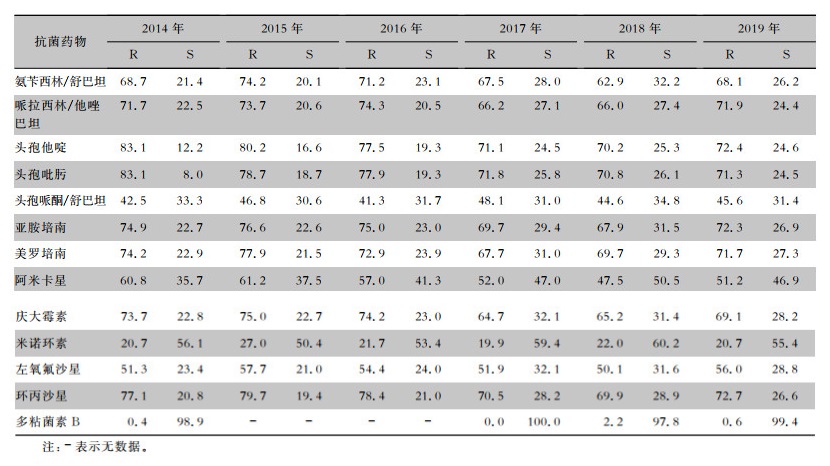
表 12 2014—2019年CARSS脑脊液分离鲍曼不动杆菌对常见抗菌药物药敏情况(%)
Table 12
Antimicrobial susceptibility testing results of Acinetobacter baumannii isolated from CSF, CARSS, 2014-2019 (%)
| 抗菌药物 |
2014年 |
|
2015年 |
|
2016年 |
|
2017年 |
|
2018年 |
|
2019年 |
| R |
S |
R |
S |
R |
S |
R |
S |
R |
S |
R |
S |
| 氨苄西林/舒巴坦 |
68.7 |
21.4 |
|
74.2 |
20.1 |
|
71.2 |
23.1 |
|
67.5 |
28.0 |
|
62.9 |
32.2 |
|
68.1 |
26.2 |
哌拉西林/他唑
巴坦 |
71.7 |
22.5 |
|
73.7 |
20.6 |
|
74.3 |
20.5 |
|
66.2 |
27.1 |
|
66.0 |
27.4 |
|
71.9 |
24.4 |
| 头孢他啶 |
83.1 |
12.2 |
|
80.2 |
16.6 |
|
77.5 |
19.3 |
|
71.1 |
24.5 |
|
70.2 |
25.3 |
|
72.4 |
24.6 |
| 头孢吡肟 |
83.1 |
8.0 |
|
78.7 |
18.7 |
|
77.9 |
19.3 |
|
71.8 |
25.8 |
|
70.8 |
26.1 |
|
71.3 |
24.5 |
| 头孢哌酮/舒巴坦 |
42.5 |
33.3 |
|
46.8 |
30.6 |
|
41.3 |
31.7 |
|
48.1 |
31.0 |
|
44.6 |
34.8 |
|
45.6 |
31.4 |
| 亚胺培南 |
74.9 |
22.7 |
|
76.6 |
22.6 |
|
75.0 |
23.0 |
|
69.7 |
29.4 |
|
67.9 |
31.5 |
|
72.3 |
26.9 |
| 美罗培南 |
74.2 |
22.9 |
|
77.9 |
21.5 |
|
72.9 |
23.9 |
|
67.7 |
31.0 |
|
69.7 |
29.3 |
|
71.7 |
27.3 |
| 阿米卡星 |
60.8 |
35.7 |
|
61.2 |
37.5 |
|
57.0 |
41.3 |
|
52.0 |
47.0 |
|
47.5 |
50.5 |
|
51.2 |
46.9 |
| 庆大霉素 |
73.7 |
22.8 |
|
75.0 |
22.7 |
|
74.2 |
23.0 |
|
64.7 |
32.1 |
|
65.2 |
31.4 |
|
69.1 |
28.2 |
| 米诺环素 |
20.7 |
56.1 |
|
27.0 |
50.4 |
|
21.7 |
53.4 |
|
19.9 |
59.4 |
|
22.0 |
60.2 |
|
20.7 |
55.4 |
| 左氧氟沙星 |
51.3 |
23.4 |
|
57.7 |
21.0 |
|
54.4 |
24.0 |
|
51.9 |
32.1 |
|
50.1 |
31.6 |
|
56.0 |
28.8 |
| 环丙沙星 |
77.1 |
20.8 |
|
79.7 |
19.4 |
|
78.4 |
21.0 |
|
70.5 |
28.2 |
|
69.9 |
28.9 |
|
72.7 |
26.6 |
| 多粘菌素B |
0.4 |
98.9 |
|
- |
- |
|
- |
- |
|
0.0 |
100.0 |
|
2.2 |
97.8 |
|
0.6 |
99.4 |
| 注:-表示无数据。 |
|
2.2.8 铜绿假单胞菌
2014—2019年脑脊液分离的铜绿假单胞菌对亚胺培南和美罗培南的耐药率为30%左右,是所有测试药物中除氨曲南以外耐药率最高的,但近两年呈下降趋势;对头孢他啶、头孢吡肟、环丙沙星、左氧氟沙星、哌拉西林/他唑巴坦和头孢哌酮/舒巴坦的耐药率在20%上下波动,对阿米卡星和多粘菌素B保持较低耐药率,且近两年明显下降。见表 13。
表13(Table 13)
|
表 13 2014—2019年CARSS脑脊液分离铜绿假单胞菌对常见抗菌药物药敏情况(%)
Table 13
Antimicrobial susceptibility testing results of Pseudomonas aeruginosa isolated from CSF, CARSS, 2014-2019 (%)
|
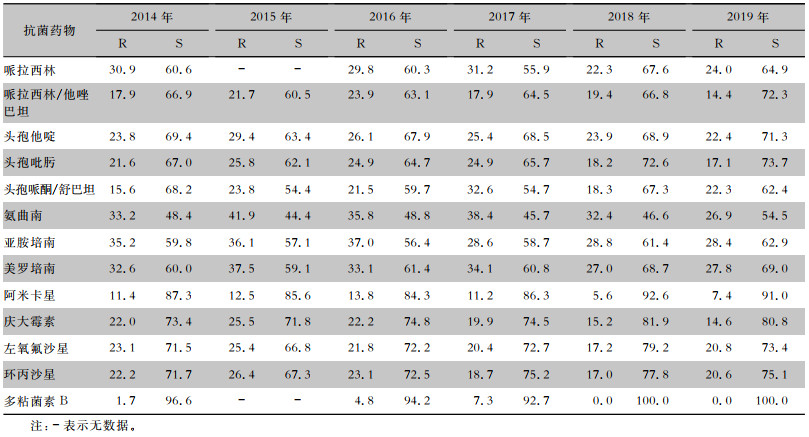
表 13 2014—2019年CARSS脑脊液分离铜绿假单胞菌对常见抗菌药物药敏情况(%)
Table 13
Antimicrobial susceptibility testing results of Pseudomonas aeruginosa isolated from CSF, CARSS, 2014-2019 (%)
| 抗菌药物 |
2014年 |
|
2015年 |
|
2016年 |
|
2017年 |
|
2018年 |
|
2019年 |
| R |
S |
R |
S |
R |
S |
R |
S |
R |
S |
R |
S |
| 哌拉西林 |
30.9 |
60.6 |
|
- |
- |
|
29.8 |
60.3 |
|
31.2 |
55.9 |
|
22.3 |
67.6 |
|
24.0 |
64.9 |
哌拉西林/他唑
巴坦 |
17.9 |
66.9 |
|
21.7 |
60.5 |
|
23.9 |
63.1 |
|
17.9 |
64.5 |
|
19.4 |
66.8 |
|
14.4 |
72.3 |
| 头孢他啶 |
23.8 |
69.4 |
|
29.4 |
63.4 |
|
26.1 |
67.9 |
|
25.4 |
68.5 |
|
23.9 |
68.9 |
|
22.4 |
71.3 |
| 头孢吡肟 |
21.6 |
67.0 |
|
25.8 |
62.1 |
|
24.9 |
64.7 |
|
24.9 |
65.7 |
|
18.2 |
72.6 |
|
17.1 |
73.7 |
| 头孢哌酮/舒巴坦 |
15.6 |
68.2 |
|
23.8 |
54.4 |
|
21.5 |
59.7 |
|
32.6 |
54.7 |
|
18.3 |
67.3 |
|
22.3 |
62.4 |
| 氨曲南 |
33.2 |
48.4 |
|
41.9 |
44.4 |
|
35.8 |
48.8 |
|
38.4 |
45.7 |
|
32.4 |
46.6 |
|
26.9 |
54.5 |
| 亚胺培南 |
35.2 |
59.8 |
|
36.1 |
57.1 |
|
37.0 |
56.4 |
|
28.6 |
58.7 |
|
28.8 |
61.4 |
|
28.4 |
62.9 |
| 美罗培南 |
32.6 |
60.0 |
|
37.5 |
59.1 |
|
33.1 |
61.4 |
|
34.1 |
60.8 |
|
27.0 |
68.7 |
|
27.8 |
69.0 |
| 阿米卡星 |
11.4 |
87.3 |
|
12.5 |
85.6 |
|
13.8 |
84.3 |
|
11.2 |
86.3 |
|
5.6 |
92.6 |
|
7.4 |
91.0 |
| 庆大霉素 |
22.0 |
73.4 |
|
25.5 |
71.8 |
|
22.2 |
74.8 |
|
19.9 |
74.5 |
|
15.2 |
81.9 |
|
14.6 |
80.8 |
| 左氧氟沙星 |
23.1 |
71.5 |
|
25.4 |
66.8 |
|
21.8 |
72.2 |
|
20.4 |
72.7 |
|
17.2 |
79.2 |
|
20.8 |
73.4 |
| 环丙沙星 |
22.2 |
71.7 |
|
26.4 |
67.3 |
|
23.1 |
72.5 |
|
18.7 |
75.2 |
|
17.0 |
77.8 |
|
20.6 |
75.1 |
| 多粘菌素B |
1.7 |
96.6 |
|
- |
- |
|
4.8 |
94.2 |
|
7.3 |
92.7 |
|
0.0 |
100.0 |
|
0.0 |
100.0 |
| 注:-表示无数据。 |
|
3 讨论
2014—2019年CARSS纳入数据分析的医院从1 110所增加至1 375所,脑脊液分离细菌占比从0.8%下降至0.5%,与2010年李耘等[3]报道的0.7%相近。脑脊液分离细菌占比存在地区差异,河南省最高,青海省最低。
脑脊液分离细菌中,凝固酶阴性葡萄球菌居首位,虽然检出率呈下降趋势(从58.1%下降至53.1%),但仍远高于第二位分离菌。目前我国脑脊液分离细菌主要来自颅脑手术后患者,脑脊液分流术相关脑膜炎/脑室炎是主要的医疗保健相关中枢神经系统感染,11%~37%由凝固酶阴性葡萄球菌引起,其中主要是表皮葡萄球菌(67%~73%),其次是溶血葡萄球菌(12%~29%)[4]。凝固酶阴性葡萄球菌是皮肤和黏膜的共生菌,易黏附于导管/假体的表面并形成生物膜,是导管/假体相关感染的主要致病因素。与血培养一样,脑脊液分离的凝固酶阴性葡萄球菌首先要排除标本采集污染的可能性,应提示医生结合临床症状和其他脑脊液检查判断是否为感染,同时医院应加强标本规范化采集管理。虽然MRCNS的检出率呈逐年下降趋势,但仍高于70%,而MRCNS对几乎所有抗菌药物的耐药率均高于MSCNS,近两年还出现了利奈唑胺耐药菌株,这给凝固酶阴性葡萄球菌引起的中枢神经系统感染的治疗带来挑战。鲍曼不动杆菌居脑脊液分离菌第二位(7.7%),近6年检出率为6.7%~9.8%。该菌对除多黏菌素B和米诺环素以外的多数抗菌药物均表现出较高的耐药性,而药物必须透过血脑屏障,在脑脊液和脑组织中达到有效治疗浓度才能发挥抗感染作用,因而鲍曼不动杆菌引起中枢神经系统感染时可选择的抗菌药物有限,给治疗带来困难。大肠埃希菌检出比率居脑脊液分离菌第三位(5.6%),对第三代头孢菌素耐药性较高,对含酶抑制剂和碳青霉烯类耐药性低,但近两年呈上升趋势。肺炎克雷伯菌检出比率居脑脊液分离菌第四位(4.7%),对第三代头孢菌素耐药性较高,对碳青霉烯类耐药率呈快速上升趋势。全国细菌耐药监测历年报告显示,脑脊液分离的肺炎克雷伯菌对碳青霉烯类耐药率远高于同期总体标本(6.4%~10.9%)。金黄色葡萄球菌检出比率居脑脊液分离菌第五位(4.3%),MRSA检出率逐年下降,但均高于同期全国细菌耐药监测报告总体标本MRSA检出率(36.0%~30.2%),表明脑脊液中金黄色葡萄球菌可能更易发生获得性耐药。金黄色葡萄球菌对万古霉素、利奈唑胺和替考拉宁一直保持100%的敏感率,2014—2018年MRSA对其他测试药物的耐药率均明显高于MSSA,而同期全国细菌耐药监测报告和历年来CHINET监测数据显示[5-7],总体标本的MRSA仅对复方磺胺甲 唑的耐药率低于MSSA,对其他药物的耐药率则高于MSSA,表明脑脊液分离的金黄色葡萄球菌可能有较为特殊的耐药性。
唑的耐药率低于MSSA,对其他药物的耐药率则高于MSSA,表明脑脊液分离的金黄色葡萄球菌可能有较为特殊的耐药性。
革兰阳性球菌对利奈唑胺、万古霉素和替考拉宁高度敏感,肺炎链球菌未发现耐药株,葡萄球菌近两年偶尔出现利奈唑胺耐药株,肠球菌对三者的耐药率范围为0~3.6%。因而利奈唑胺、万古霉素和替考拉宁对临床常见革兰阳性球菌感染的治疗仍保持绝对优势。青霉素是治疗非脑膜炎肺炎链球菌感染的首选药物,耐药率极低(全国平均1.6%),由于该药物在脑脊液中的浓度明显低于血清中的浓度,监测结果显示,脑脊液分离的肺炎链球菌对青霉素耐药率均超过70%,青霉素显然不适合用于肺炎链球菌脑膜炎的经验治疗。肺炎链球菌对阿莫西林/克拉维酸、头孢曲松和头孢噻肟有较高的敏感性。
革兰阴性菌的耐药现象较为严重。过去十几年,第三代头孢菌素在临床上大量使用,脑脊液分离的肠杆菌目细菌对头孢噻肟、头孢曲松耐药率多超过60%,阴沟肠杆菌更高达78.3%,但2014—2019年耐药率逐渐下降。碳青霉烯类作为抗革兰阴性菌感染的最后一道防线,其耐药现象更为突出。鲍曼不动杆菌和铜绿假单胞菌对碳青霉烯类耐药率分别为70%和30%左右,近6年呈下降趋势;大肠埃希菌和肺炎克雷伯菌对美罗培南的耐药率呈升高趋势,分别由2.6%上升至4.6%,13.1%上升至30.9%。碳青霉烯类耐药菌多为广泛耐药菌,同时对多种抗菌药物耐药。因此,对碳青霉烯类耐药菌进行筛查和防控对于控制医院感染尤为重要。
中枢神经系统感染是最为严重的感染之一,病死率极高。细菌耐药性监测可为正确有效的抗感染治疗提供依据,由于中枢神经系统特殊的解剖结构,抗菌药物选择还需考虑药物对血脑屏障的穿透作用[8]。
参考文献
| [1] | |
| [2] |
Tunkel AR, Hasbun R, Bhimraj A, et al. 2017 Infectious Diseases Society of America's clinical practice guidelines for healthcare-associated ventriculitis and meningitis[J]. Clin Infect Dis, 2017, 64(6): e34-e65. DOI:10.1093/cid/ciw861 |
| [3] | |
| [4] |
Becker K, Heilmann C, Peters G. Coagulase-negative staphylococci[J]. Clin Microbiol Rev, 2014, 27(4): 870-926. |
| [5] | |
| [6] | |
| [7] |
Hu FP, Guo Y, Zhu DM, et al. Resistance trends among clinical isolates in China reported from CHINET surveillance of bacterial resistance, 2005-2014[J]. Clin Microbiol Infect, 2016, 22(Suppl 1): S9-S14. |
| [8] | |


















