2. 厦门市疾病预防控制中心;
3. 福建省气候中心
流行性感冒(流感)是流感病毒引起的急性呼吸道感染,主要通过飞沫、接触等途径传播,传染性强、传播速度快,儿童发病率高,容易引起学校聚集性事件,社会影响较大。近年国内流感流行季发病处于较高水平,福建省厦门市流感发病率居全省前列,引起相关部门高度重视。气象因素可影响气候变化敏感性的传染病病原体存活、变异和孳生分布,进而影响传染病的疫情发展[1 – 3]。近年来,气象因素对流感的影响受到国内外广泛关注[4 – 7],越来越多的研究也提出了时空异质性的重要性[1, 8 – 10],国内外现有的气象因素对流感的影响结论不能简单地外推至厦门市。目前,未见厦门市气候对流感发病的影响研究报到,本研究拟采用分布滞后非线性模型(distributed lag nonlinear model, DLNM)分析气压、湿度、气温等气象因素对福建省厦门市2013年1月1日 — 2019年2月28日流感发病的影响,为预警预测和防控提供理论依据。
1 资料与方法 1.1 资料来源厦门市2013年1月1日 — 2019年2月28日流感发病数据来源于中国疾病预防控制信息系统。日气象数据来自于中国气象局气象数据网,包括日均本站气压(hPa)、日本站气压差(hPa)、日均相对湿度(%)、日均气温(℃)、日气温差(℃)、日24 h累计降水量(mm)、日均风速(m/s)和日照时数(h)。气象数据经福建省气候中心校对并补全2018年12月1日、15日和17日缺失值。
1.2 相关定义(1)日本站气压差(hPa):日本站最高气压 – 日本站最低气压;(2)日气温差(℃):日最高气温 – 日最低气温;(3)滞后天数(d):本研究指流感发病日期比相应气象因素统计日期的延迟天数。
1.3 统计分析采用R 3.4.3软件进行统计分析,包括:流感发病数与气象因素的时间序列图绘制;气象因素与流感日发病数之间的Spearman相关性分析和相关系数显著性检验,P < 0.05为差异有统计学意义;气象因素与流感日发病数之间的DLNM分析。DLNM同时显示了非线性依赖性和延迟效应,核心思想是通过交叉基函数向暴露 – 反应关系添加滞后维度,从而同时描述其效应在自变量维度和滞后维度的变化分布 [11 – 13]。对气象数据和流感日发病数建立交叉基矩阵,采用quasi-Poisson连接函数进行拟合,在控制星期几效应、季节性和长期趋势影响后[1, 14],采用DLNM模型对日气象数据与日流感发病数之间关系进行拟合,基本模型:log[E(Yt)] = α + βixi + NS(Zj,df) + Dow,Yt 是t 日流感发病数,α是常数项,xi 是影响因素,βi 是系数,Zj 是潜在混杂因素,Dow 是星期几效应哑变量,df是自由度,NS(…)是自然样条函数。df和滞后天数是由赤池信息量准则(Akaike information criterion, AIC)最小准则确定,最终确定日均本站气压、日本站气压差、日均气温和日照时数的相应df均定义为3,最大滞后天数为15 d。
2 结 果 2.1 一般情况(表1、图1)| 表 1 厦门市流感日发病数与气象因素基本情况 |
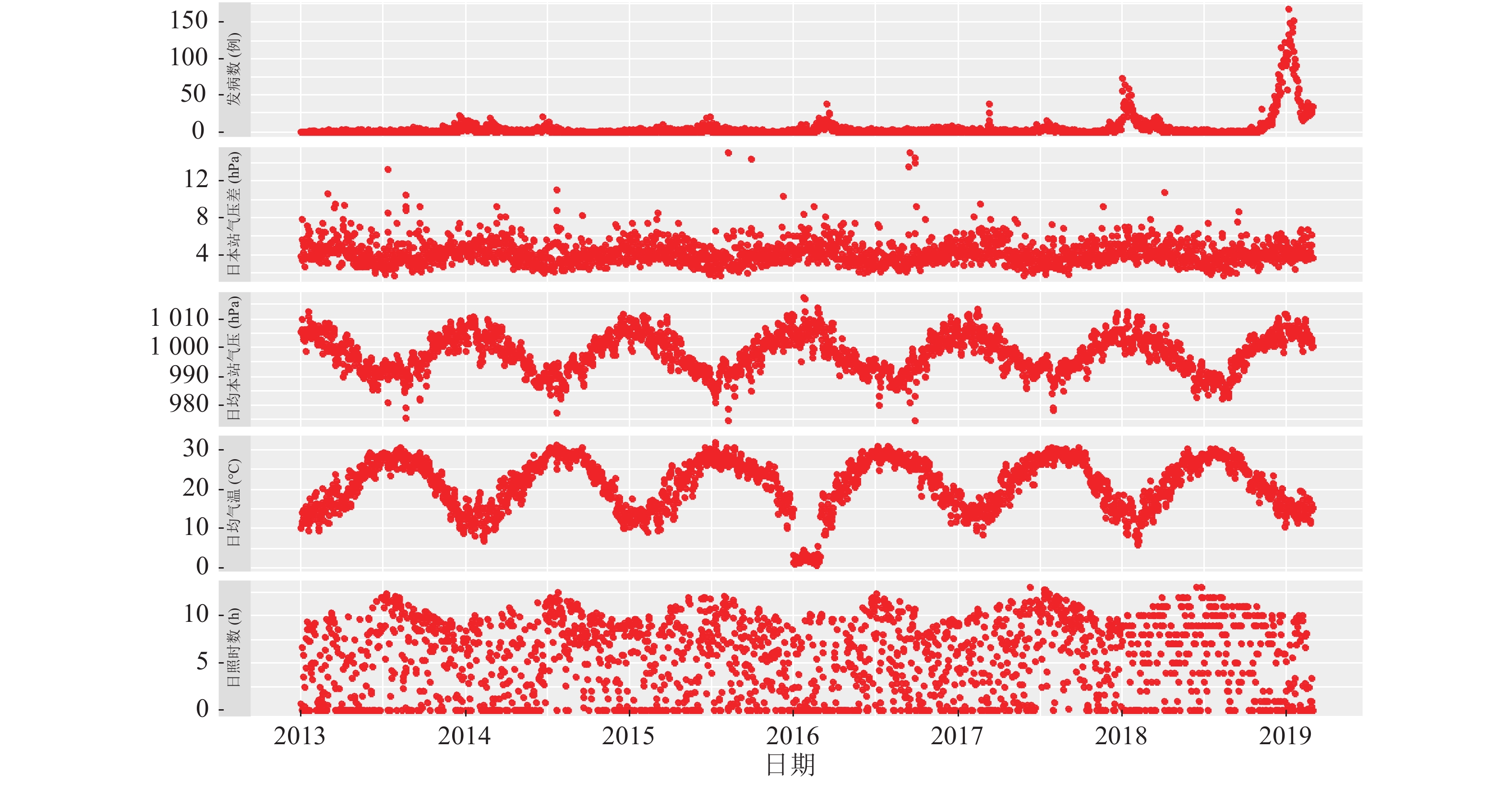
|
注:本图未纳入日本站气压差 > 16 hPa值,共3项。 图 1 厦门市流感日发病数和气象因素的时间分布图 |
厦门市2013年1月1日 — 2019年2月28日流感报告发病数10 573例,无死亡病例。其中男性5 956例,女性4 617例,男女性别比1.29 : 1;0~组、4~组、13~组和60~岁组人群依次为3 403、5 545、1 488和442例,占比依次为32.19 %、52.44 %、14.74 %和4.18 %。2013 — 2018年各年报告发病数依次为332、610、433、809、612和4 061例,2019年1 — 2月报告3 716例。日报告均数4.70例,最高169例,最低0例,中位数1例。男性和女性日发病数差异有统计学意义( t = 20.192,P = 0.000),0~岁、4~岁、13~岁和60~岁年龄组之间发病数差异有统计学意义(F = 80.300,P = 0.000)。日均本站气压、日本站气压差、日均相对湿度、日累计降水量、日均气温、日气温差、日均风速和日照时数均数分别为:998.00 hPa、4.30 hPa、76.90 %、3.73 mm、21.12 °C、6.61 °C、2.75 m/s和5.31 h(见表1)。厦门市流感日病发病数、日本站气压差、日均本站气压、日均气温、日照时数等存在一定的季节周期性,提示流感发病与各气象因素之间可能存在相关性和滞后性(见图1)。
2.2 相关性分析对厦门市各气象因素与流感发病数之间关联性进行Spearman等级相关分析和相关系数显著性检验,结果显示,日均本站气压、日本站气压差、日均气温和日照时数与流感发病相关(P < 0.05)。日均本站气压、日本站气压差与流感发病呈正相关( r > 0),日均气温、日照时数与流感发病呈负相关( r < 0)。厦门市日均本站气压与日气温差之间、日本站气压差与日累计降水量和日照时数之间、日均风速与日照时数等之间相关性无统计学意义,其他气象因素间具有相关性。
2.3 DLNM分析气象因素对流感发病影响(图2)

|
图 2 厦门市气象因素在不同滞后时间对流感影响的三维图和累计滞后效应图 |
2.3.1 日平均本站气压
以厦门市日均本站气压中位数998 hPa作为参考值。日均本站气压与流感发病之间存在非线性暴露反应关系,呈现波浪型,气压较低(< 980 hPa)和较高(999~1 007 hPa)滞后0~5 d时是流感发病的危险因素,气压999 hPa滞后4 d时发病风险最高(RR = 1.05,95 % CI = 1.01~1.11);流感发病与滞后天数的非线性关系呈“U”型。见图2-A1。较低气压经滞后3d对流感发病风险累积效应最为显著,气压 < 978 hPa和999~1 007 hPa经滞后15 d仍有一定的风险累积效应。见 图2-A2。
2.3.2 日本站气压差以厦门市日本站气压差中位数4 hPa作为参考值。气压差与流感发病之间存在非线性暴露反应关系,> 18 hPa对流感发病是风险因素,随气压差的增加而增加,< 3 hPa也是风险因素,总体呈现“U”型;流感发病与滞后天数的非线性关系呈倒“U”型,滞后6~8d发病风险最高。见图2-B1。气压差 < 4 hPa经滞后0~3 d对流感发病风险累积效应最为显著,经滞后0~15 d仍有一定的风险累积效应,> 4 hPa均呈保护性滞后累积效应。见 图2-B2。
2.3.3 日均气温以厦门市日均气温中位数22 ℃作为参考值。日均气温与流感发病之间存在非线性暴露反应关系,< 9 ℃和 > 23 ℃对流感发病是危险因素,呈现“U”型;滞后天数 < 6 d和 > 11 d是风险因素,也呈“U”型。日均气温为1 ℃、滞后4 d时发病风险最高(RR = 2.40,95 % CI = 1.01~5.71)。见图2-C1。日均气温 < 10 ℃和 > 24 ℃经滞后4 d对流感发病风险累积效应较为显著,其中 < 10 ℃经滞后15 d风险累积效应最为显著,23~27 ℃经滞后15 d也有一定的风险累计效应。见 图2-C2。
2.3.4 日照时数以厦门市日照时数中位数6 h作为参考值。日照时数与流感发病之间存在非线性暴露反应关系,日照1~5 h和11~13 h滞后1~15 d对流感发病是危险因素;日照时数13 h时滞后15 d发病风险最高(RR = 8.79, 95 % CI = 1.22~63.30)。见图2-D1。日照均数6~10 h经滞后4 d有一定的风险累积效应,但1~6 h和 > 11 d经滞后15 d风险累积效应最为显著。见 图2-D2。
2.4 气象因素对不同人群流感发病风险累积滞后效应(表2)| 表 2 气象因素对不同人群流感发病累积滞后效应风险[RR(95 % CI)] |
日均本站气压低值和高值对男性和女性人群在整个滞后期累计效应均无统计学意义。低气压975 hPa经滞后0~15 d对4~岁组儿童效应影响有统计学意义(RR = 7.82, 95 % CI = 6.40~9.55),高气压1 017 hPa经滞后0~3 d对60~岁组老年人累计效应有统计学意义(RR = 2.41, 95 % CI = 1.04~5.61)。日本站气压差低值2 hPa经滞后0~3 d对女性以及滞后0~15 d对4~岁儿童累计效应有统计学意义。高气压差5 hPa经滞后0 d对13~岁组人群以及整个滞后期内对60~岁组老年人累积效应均有统计学意义,其中气压差5 hPa滞后0~15 d对60~岁组老年人累积效应最高 (RR = 3.69, 95 % CI = 1.56~8.68)。日均气温低值1 ℃经滞后0~15 d对男性和女性人群均有显著性累积效应,其中前者较高(RR = 8.46, 95 % CI = 1.27~56.26);低温1 ℃经滞后0~4 d对女性人群累积效应也有统计学意义。低温1 ℃和高温31 ℃滞后0~15 d对13~岁组人群和4~岁组儿童均有显著性累积效应,前者较高(RR = 40.82, 95 % CI = 3.53~554.19)。日照时数低值3 h和高值13 h对各人群的累计效应影响分布在滞后0~15 d,日照13 h对4~岁组儿童累积效应最为显著(RR = 20.41, 95 % CI = 4.12~99.34)。
3 讨 论由于时空异质性,厦门市与国内其它省市流行特征不尽相同[4, 15 – 16],2018年前厦门市每年有夏季和冬春季两个发病高峰期,近两年流行季主要分布在12月 — 次年2月。影响流感发病的因素是多方面的,包括病毒流行株变化、长期趋势、疫苗接种、气象因素、环境因素、人口密度、免疫力等。目前,气象因素影响流感发病是不争事实,本研究尝试分析厦门市2013年1月 — 2019年2月气象因素对流感发病的影响,分析规律,以期为预警预测和制定防制策略起到重要作用。
本研究显示,日均相对湿度、日累计降水量、日气温差和日均风速与流感发病之间相关性无统计学意义,与国内外研究结果不完全一致,康燕[4]等报道广州市相对湿度、降水量和气温差等与流感发病呈正相关,Gomez-Barroso[17]等报道西班牙绝对湿度和降雨量与流感发病有关,Vittecoq[5]等报道低相对湿度和高人口密度是决定流感病毒在国家层面早期传播的决定因素,但Skog[6]等报道降水量并未影响亚洲流感流行。厦门属于亚热带海洋性季风气候,温和多雨,每年5 — 8月份雨量最多,此时段是流感的发病小高峰期,但近两年冬春流行季发病数占了很大比例,此时国内北方受冷高压控制,空气较为干燥,但厦门受冷暖空气共同作用下常处于阴雨天气,相对湿度并不低,降水量相对较少。另外,厦门临海,冬无严寒,具有海洋性气候特征,流感流行季温差小。因此,由于厦门独特的地理特征以及近年冬春流行季流感流行等原因,并未发现相对湿度、降水量、气温差等气象因素与流感发病之间的关联性,也说明时空异质性的重要性。
研究发现,低气压(< 980 hPa)和较高气压(999~1 007 hPa)对厦门市流感发病是危险因素,由表1和图1可知厦门市气压绝大部分在990~1 010 hPa之间,所以流感发病气压影响因素主要是999~1 007 hPa,而从图1可知,此气压区间基本上没有分布在夏季流感发病高峰期,而是发生在冬春流行季,低流行期恰恰与气压低关联区(980~999 hPa)一致。显然,厦门市流感流行季疫情与冷高压的影响关联比较明确,但需要注意的是经滞后0~15d仍有一定的风险累积效应。另外,值得一提的是,60~岁老年人对高气压(比如1 017 hPa)受到感染流感的风险较大,但风险累积效应一般是经滞后0~3 d,主要是由于60~岁老年人对极端天气冷高压伴随低温更易感染流感,尤其是有基础性疾病的老年人群。
气压差对流感发病的影响鲜有报道,本研究结果提示,一是 > 18 hPa高气压差和 < 3 hPa气压差对流感发病是危险因素,前者影响最为显著,但是极端天气日气压差,在厦门市存在于少数日期,而后者才是主要影响因素;二是滞后长达0~15 d仍有一定的风险累积效应;三是对60~岁老年人影响时间长,气压差5 hPa在整个滞后期对均存在风险累积效应,图1显示5 hPa主要分布在冬春季流感流行季及前后,可见老年人对气压变化罹患流感的敏感性,尤其是在伴随低温高气压的时候。
气温是对流感影响最受关注的气象因素,主要是低温的影响。但本研究结果不同的是日均气温 < 9℃和 > 23℃对厦门市流感发病均是危险因素。日均气温 < 9℃分布在冬春流感流行季期间,低温降低了身体的抵抗力;伴随冷高压带来的干燥,鼻黏膜易发生细小皲裂,病毒易于入侵;气温下降时鼻腔局部温度降至32℃左右,适合病毒繁辑生长;受寒后鼻腔局部血管收缩,鼻腔内局部分泌的免疫球蛋白等抗病毒免疫物质在降温后也明显减少,为病毒人侵提供有利条件;流感病毒具有耐低温特点;低温天气人们在室内活动增多,开窗门通风较少,利于病毒传播。日均气温 > 23℃分布在夏季流感发病小高峰期,这时日最高气温往往已达到较高水平,居家和公共场所普遍使用空调,室内低温干燥有利于病毒生长、室内外温差较大、自身免疫力降低、长期密封的室内环境也容易造成流感的传播等,可能都是日均气温 > 23℃对流感发病形成危险因素的原因。另外,低温对女性流感发病影响更为明显,滞后累计效应大于男性,可能与女性抵抗力偏低、低温时仍喜欢穿戴单薄等原因有关。表2显示日照时数与日均气温呈正相关,图1也显示二者时间序列趋势基本一致,低和高日照时数对流感发病都是风险因素,原因类似于日均气温,但日照时数滞后累积效应长达0~15 d,因此应充分重视其长期累积效应。
综上所述,厦门市日均本站气压、日本站气压差、日均气温和日照时数等气象因素影响流感发病,可为预警预测和防控提供理论依据。但同时也应进一步探讨厦门市邻近地区,如漳州市、泉州市等,以及福建省不同地理环境和社会人口的城市,进行研究比较。
| [1] | 高景宏, 李丽萍, 王君, 等. 气候变化对儿童健康影响的研究进展[J]. 中华流行病学杂志, 2017, 38(6): 832–836. DOI:10.3760/cma.j.issn.0254-6450.2017.06.028 |
| [2] | Watts N, Adger WN, Agnolucci P, et al. Health and climate change: policy responses to protect public health[J]. Lancet, 2015, 386(10006): 1861–1914. DOI:10.1016/S0140-6736(15)60854-6 |
| [3] | Whitmee S, Haines A, Beyrer C, et al. Safeguarding human health in the Anthropocene epoch: report of The Rockefeller Foundation-Lancet Commission on planetary health[J]. Lancet, 2015, 386(10007): 1973–2028. DOI:10.1016/S0140-6736(15)60901-1 |
| [4] | 康燕, 李晓宁, 陆剑云, 等. 2010 — 2014年广州市气象因子与流感发病关联的时间序列研究[J]. 中国病毒病杂志, 2016, 6(4): 294–299. |
| [5] | Vittecoq M, Roche B, Cohen JM, et al. Does the weather play a role in the spread of pandemic influenza? A study of H1N1pdm09 infections in France during 2009 – 2010[J]. Epidemiol Infect, 2015, 143(16): 3384–3393. DOI:10.1017/S0950268815000941 |
| [6] | Skog L, Linde A, Palmgren H, et al. Spatiotemporal characteristics of pandemic influenza[J]. BMC Infect Dis, 2014(14): 378–391. |
| [7] | Dangi T, Jain B, Singh AK, et al. Influenza virus genotypes circulating in and around Lucknow, Uttar Pradesh, India, during post pandemic period, August 2010 – September 2012[J]. Indian J Med Res, 2014, 139(3): 418–426. |
| [8] | 施小明. 空气污染、气候变化与健康: 从证据到行动[J]. 中华预防医学杂志, 2019, 53(1): 1–3. DOI:10.3760/cma.j.issn.0253-9624.2019.01.001 |
| [9] | Zhu L, Wang XJ, Guo YM, et al. Assessment of temperature effect on childhood hand, foot and mouth disease incidence (0 – 5 years) and associated effect modifiers: a 17 cities study in Shandong province, China, 2007 – 2012[J]. Sci Total Environ, 2016, 551-552: 452–459. DOI:10.1016/j.scitotenv.2016.01.173 |
| [10] | 施小明. 应重视大气污染和气候变化急性健康风险评估与适应研究[J]. 中华流行病学杂志, 2017, 38(3): 280–282. DOI:10.3760/cma.j.issn.0254-6450.2017.03.002 |
| [11] | 张琪, 刘文东, 吴莹, 等. 江苏省气象因素对猩红热发病影响[J]. 中国公共卫生, 2018, 34(3): 385–389. DOI:10.11847/zgggws1116823 |
| [12] | Gasparrini A, Armstrong B, Kenward MG. Distributed lag non-linear models[J]. Stat Med, 2010, 29(21): 2224–2234. DOI:10.1002/sim.3940 |
| [13] | 杨军, 欧春泉, 丁研, 等. 分布滞后非线性模型[J]. 中国卫生统计, 2012, 29(5): 772–773, 777. |
| [14] | 王金玉, 李盛, 马汉平, 等. 2008 — 2016年兰州市日均气温与水痘发病的关联性研究[J]. 中华预防医学杂志, 2018, 52(8): 842–848. DOI:10.3760/cma.j.issn.0253-9624.2018.08.013 |
| [15] | 劳家辉, 刘志东, 刘言玉, 等. 昼夜温差对老年人群流感的影响及亚组分析[J]. 中华流行病学杂志, 2018, 39(11): 1454–1458. DOI:10.3760/cma.j.issn.0254-6450.2018.11.007 |
| [16] | 孙妍兰, 李伟, 吴晶, 等. 西宁市流感样病例与气象因素关系的研究[J]. 中国病毒病杂志, 2018, 8(5): 378–383. |
| [17] | Gomez-Barroso D, Leon-Gomez I, Delgado-Sanz C, et al. Climatic factors and influenza transmission, Spain, 2010 – 2015[J]. Int J Environ Res Public Health, 2017, 14(12): 1469–1977. DOI:10.3390/ijerph14121469 |
 2019, Vol. 35
2019, Vol. 35


