流感是一种严重危害全球和中国公众健康的传染性极强的呼吸系统疾病,流感疫苗接种目前被认为是预防和控制流感大流行最有效的方法[1]。全球主要使用的流感疫苗为三价流感疫苗(trivalent influenza vaccine,TIV),其可预防A型病毒毒株或B型病毒毒株,但由于流感病毒的高突变性,TIV的有效性受到了严重影响[1]。为此,2012年世界卫生组织决定研发和使用四价流感疫苗(quadrivalent influenza vaccine, QIV)[2 – 3]。QIV具有所有4种流感谱系,然而其抗原含量的增加也提高了不良事件的发生率。有研究表明,与TIV相比,QIV的免疫接种可以减少2种B型流感病毒的传播以及流感相关疾病的发生率,同时QIV的实施可以不同程度地节省社会成本[4]。虽然目前QIV在中国大陆地区已经获得上市,但关于疫苗经济学评价的研究仍较为缺乏[5 – 7]。为此,本研究通过收集1998年1月1日 — 2018年8月7日公开发表的关于QIV与TIV成本效益比较的相关文献进行系统评价和meta分析,对QIV上市后的接种经济负担和效益进行较为全面的评价,旨在为相关部门在制定扩大免疫规划工作时提供更为客观全面的证据。
1 资料与方法 1.1 文献检索策略在中国知网数据库、万方数据知识服务平台、PubMed数据库和Web of science数据库中检索1998年1月1日 — 2018年8月7日公开发表的相关中、英文文献,末次检索日期为2018年8月7日。中文和英文检索主题词分别为:“三价流感疫苗”、“四价流感疫苗”、“成本效益”、“卫生经济学评价”和“trivalent influenza vaccine”、“quadrivalent influenza vaccine”、“cost-effectiveness analysis”、“economic evaluation”。同时补充检索了health economic evaluation database、national health service economic evaluation database和CEA registry等卫生经济学文献库收集更多相关文献。
1.2 纳入与排除标准纳入标准:(1)预防接种流感疫苗人群的研究;(2)比较TIV与QIV的卫生经济学评价、成本效益分析、成本效用分析、成本效果分析中1种或多种的研究;(3)成本和效益分析相关数据可获得。排除标准:(1)其他药物或非流感疫苗接种的干预研究;(2)系统评价或综述等二次研究、数据重复使用的研究;(3)无法准确获取数据或数据缺失的研究。
1.3 数据提取和质量控制收集文献资料,内容包括第一作者、调查年份、调查地区、评价类型、研究人群、样本量、增量成本效益比(incremental cost effectiveness ratio, ICER)和贴现率等。由2名研究者分别对每篇文献质量进行评估,当2人对同篇文献意见有分歧时,通过协商寻得共同标准并达成一致,如若找不到共同标准可加入第3名研究者进行协商讨论。采用卫生经济学评价报告规范(consolidated health economic evaluation reporting standards, CHEERS)[8]对纳入的文献进行方法学质量评价,从标题和摘要、背景介绍、方法、结果、讨论和其他内容6个方面24个条目进行评分,每个条目完全报告计1分、不完全报告计0.5分、未报告计0分,单篇文献所有条目的最高总得分为24分。
1.4 统计分析应用Stata/SE 12.0软件进行统计分析,效应指标采用效应量净增效益值(incremental net benefit,INB)和总净增效益值(total incremental net benefit,TINB)及其95 % CI进行描述。采用I2和Q检验评估纳入研究间的异质性,若I2 < 50 %,且 Q检验的P > 0.10则说明研究间同质性较好,采用固定效应模型;反之,则采用随机效应模型合并。采用敏感性分析检测meta分析结果的稳定性;采用漏斗图判断文献是否存在发表偏倚。在传统的成本效益分析中,采用的效应量多为增量成本效益比(incremental cost effectiveness ratio,ICER),本研究采用Crespo等 [9]提出的净增效益方法,其提供了对干预结果的明确评估,通过使用阈值来转换健康结果和货币价值[10]。INB为QIV的效益减去TIV的效益与支付意愿阈值的乘积减去成本差(QIV与TIV的成本),即INB = (e1 – e 2) * k – (c 1 – c 2) = k * e – c。其中,e代表健康效益;c代表成本;k代表支付意愿阈值,多采用30 000美元/质量调整生命年(quality adjusted life year,QALY)。如果k*(QIV的效益 – QIV的成本) > (TIV的效益 – TIV的成本),则可以认为QIV比TIV更具有成本效益 [11 – 14]。为了系统评价QIV与TIV的成本效益,计算TINB综合各研究报告对综合指标进行的假设检验。TINB的计算采取逆方差加权法,公式为:TINB = Σϖs * INBs = Σϖs * [k * (es1 – e s2) – (c s1 – c s2)] = k * Σϖs * (es1 – e s2) – Σϖs(c s1 – c s2)。其中,s代表研究数;1代表接种QIV;2代表接种TIV;ωs 代表所有研究的逆方差加权[9]。
2 结 果 2.1 文献基本情况(图1、表1)
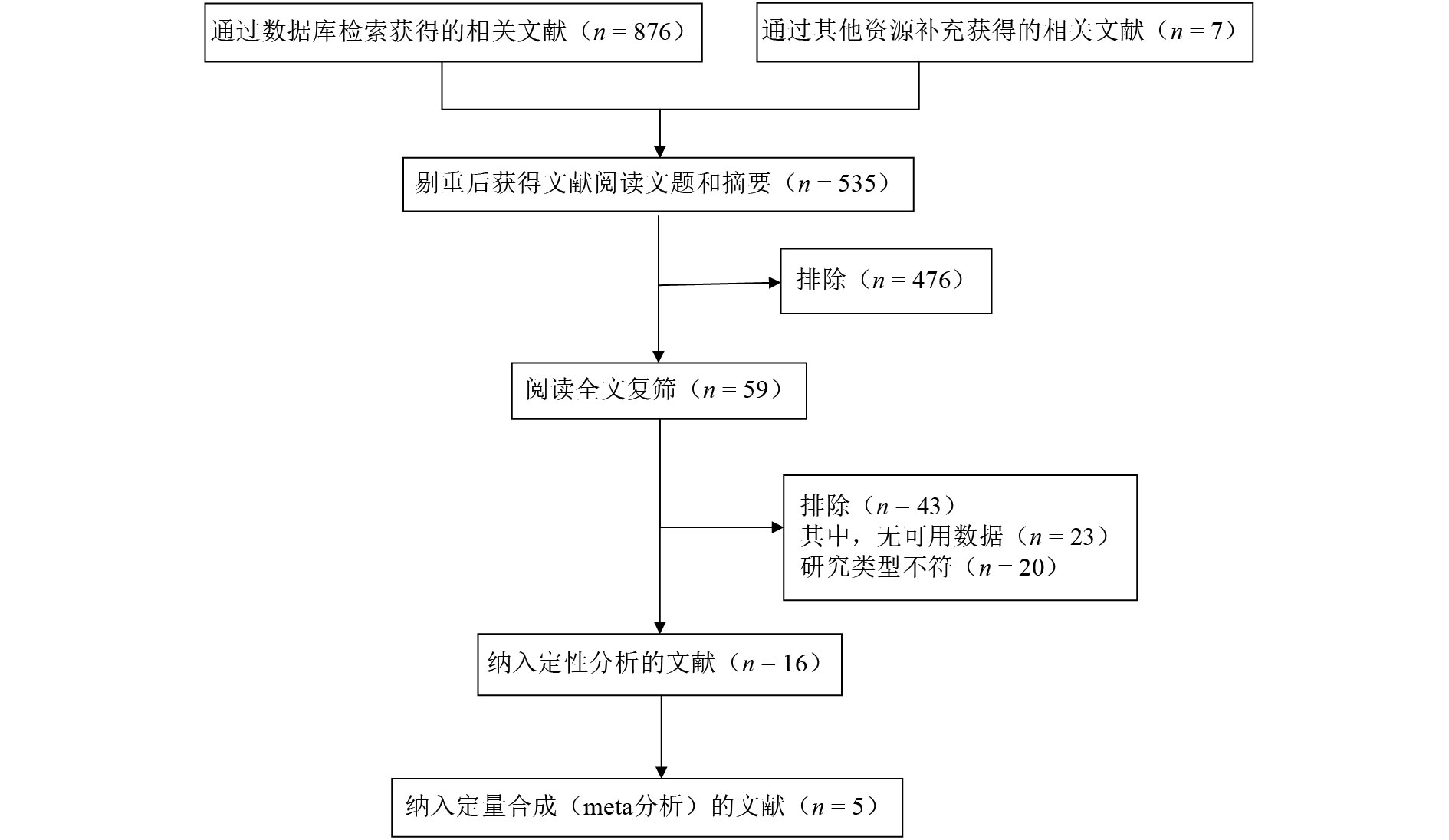
|
图 1 文献检索流程图 |
| 表 1 纳入meta分析文献的一般特征 |
共检索到535篇中、英文文献,经逐层筛选后,最终纳入5篇英文文献6个地区的研究,累计研究对象96 727 891人。CHEERS质量评分中,单篇最低为17分,最高为23分,整体文献报告较为规范。
2.2 基于INB流感疫苗成本效益的meta分析(表2、图2)| 表 2 基于INB流感疫苗成本效益的meta分析 |
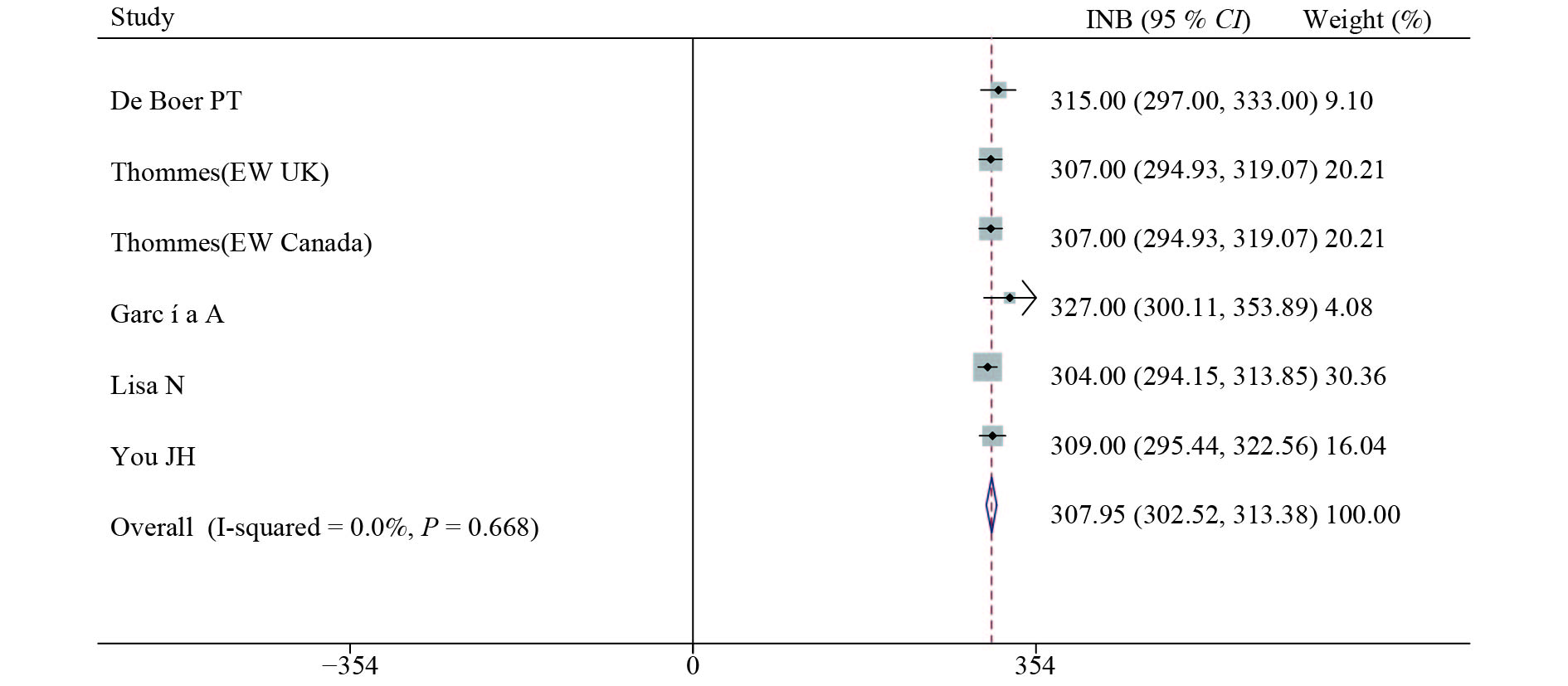
|
图 2 基于INB流感疫苗成本效益meta分析的森林图 |
对纳入的5篇英文文献进行异质性检验,文献间不存在显著异质性(I2 = 0 %,P > 0.10),故采用固定效应模型。meta分析结果显示,QIV与TIV比较,合并的TINB为308(95 % CI = 303~313),接种QIV比接种TIV更具有成本效益。
2.3 敏感性分析及发表偏倚剔除权重系数较低的单个研究后,对余下的研究进行meta分析以评价结果的稳定性,结果显示,剔除权重系数较低研究后合并效应值TINB为307(95 % CI = 302~313),与剔除前研究的合并效应值结果比较接近。同时,假设对疫苗总成本价格上、下移动10 %进行的敏感性分析结果显示,TIV与QIV成本价格上移10 %以后,TINB为309(95 % CI = 303~314);TIV与QIV成本价格下移10 %以后,TINB为307(95 % CI = 302~313)。成本上、下移动前后的TINB值比较接近,提示本研究meta分析结果较为稳定。发表偏倚结果显示,本研究所纳入文献可能存在发表偏倚,但因纳入的文献较少,发表偏倚的检验仍需作进一步研究。
3 讨 论本研究检索了1998 — 2018年预防接种TIV转换为接种QIV的成本效益研究文献,并就最近提出的一个新的效应指标进行meta分析。ICER的定义明确,易于解释,但由于指标为比值,其统计学理论分布常常不服从正态分布[18],并不符合经典meta分析加权合并的基本假设,因此该指标的直接合并需要采用其他非常用的统计方法及非标准meta分析软件来完成[19 – 22]。本研究尝试采用INB作为meta分析效应指标,定量合成TINB。与ICER相比,该指标为数值元素的线性组合,对于指标的不同分布估计效果稳健[9]。通过基于copula函数生成多变量数值的模拟研究显示,在数值元素的不同分布情形下,该指标的估计均比较稳健[23]。而且,对于该综合指标的合并计算,符合传统meta分析软件如Stata等的数据形式,在实现方法上更加方便。但在采用INB的成本效益分析时,由于成本和效益的计量单位存在差异,需要结合支付意愿阈值这一外生评价标准对经济效益结果进行比较[24],因此支付意愿阈值的选择在成本效益分析中对结果的影响是十分重要的[25]。然而在实际应用中,研究者多采用人均国内生产总值法来代替成本效益阈值的大小,但人均国内生产总值法不具有灵活性,无法适应社会经济的发展;此外,是采用社会支付意愿法来确定成本效益阈值,社会支付意愿法代表着社会支持改善健康的意愿,可充分考虑公众的意愿,但其应用会受到制度环境的影响,不适用于固定预算的体制[26]。因此在卫生经济评价中,如何合理选择出适当的支付意愿阈值,仍然是一个需要解决的问题[27]。有研究表明,在6~59岁人群中接种QIV较在 ≥ 65岁老年人群中接种更具有成本效益[28]。本研究结果显示,与接种TIV相比,接种QIV对全年龄组人群而言更具有成本效益。
综上所述,接种QIV与TIV相比更具有成本效益。由于本研究基于接种QIV与TIV比较的meta分析所采用的指标和meta分析中遇到的问题对于成本效益的meta分析具有普遍性,因此本研究采用的方法可用于其他成本效益分析研究的meta分析。但本研究仍存在一定的局限性,如,由于纳入文献数量偏少和大多数文献提供的信息有限等原因,导致计算合并效应量的95 % CI范围过大,估计误差较大,可能存在发表偏倚,但meta分析归纳总结出的结果要比独立研究更为可信,更具有说服力,在后续的研究中将收集更多相关研究内容进一步作更为全面地分析。
| [1] | Zhou J, Wang D, Gao R, et al. Biological features of novel avian influenza a (H7N9) virus[J]. Nature, 2013, 499(7459): 500–503. DOI:10.1038/nature12379 |
| [2] | Silvennoinen H, Huusko T, Vuorinen T, et al. Comparative burden of influenza A/H1N1, A/H3N2 and B infections in children treated as outpatients[J]. Pediatric Infectious Disease Journal, 2015, 34(10): 1081–1085. DOI:10.1097/INF.0000000000000814 |
| [3] | de Boer PT, van Maanen BM, Damm O, et al. A systematic review of the health economic consequences of quadrivalent influenza vaccination[J]. Expert Review of Pharmacoeconomics and Out-comes Research, 2017, 17(3): 249–265. DOI:10.1080/14737167.2017.1343145 |
| [4] | Yang MC, Tan CH, Su JJ. Cost-effectiveness analysis of quadrivalent versus trivalent influenza vaccine in Taiwan: a lifetime multi-cohort model[J]. Hum Vaccin Immunother, 2017, 13(1): 81–89. DOI:10.1080/21645515.2016.1225636 |
| [5] | Pan XF, Griffiths UK, Pennington M, et al. Systematic review of economic evaluations of vaccination programs in mainland China: Are they sufficient to inform decision making?[J]. Vaccine, 2015, 33(46): 6164–6172. DOI:10.1016/j.vaccine.2015.09.081 |
| [6] | 李明, 冯录召, 曹玉, 等. 中国 2005 — 2013年流感暴发疫情的流行病学特征分析[J]. 中华流行病学杂志, 2015, 36(7): 705–708. DOI:10.3760/cma.j.issn.0254-6450.2015.07.009 |
| [7] | 杨静, 汪立杰, 祝菲, 等. 中国大陆地区2016 — 2017监测年度流感暴发疫情流行病学特征分析[J]. 中国公共卫生, 2018, 34(6): 839–842. |
| [8] | Husereau D, Drummond M, Petrou S, et al. Consolidated Health Economic Evaluation Reporting Standards (CHEERS) statement[J]. BMC Medicine, 2013, 11(4): 80. |
| [9] | Crespo C, Monleon A, Díaz W, et al. Comparative efficiency research (COMER): meta-analysis of cost-effectiveness studies[J]. BMC Medical Research Methodology, 2014, 14(1): 1–9. DOI:10.1186/1471-2288-14-1 |
| [10] | Black S. The role of health economic analyses in vaccine decision making[J]. Vaccine, 2013, 31(51): 6046–6049. DOI:10.1016/j.vaccine.2013.08.008 |
| [11] | De Boer PT, Pitman RJ, Macabeo B, et al. Cost-effectiveness of quadrivalent versus trivalent influenza vaccine in the United States[J]. Value in Health, 2014, 17(7): A679. |
| [12] | Chit A, Roiz J, Aballea S. An assessment of the expected cost-effectiveness of quadrivalent influenza vaccines in Ontario, Canada using a static model[J]. PLoS One, 2015, 10(7): e133606. |
| [13] | Mullikin M, Tan L, Jansen JP, et al. A novel dynamic model for health economic analysis of influenza vaccination in the Elderly[J]. Infect Dis Ther, 2015, 4(4): 459–487. DOI:10.1007/s40121-015-0076-8 |
| [14] | García A, Ortiz de Lejarazu R, Reina J, et al. Cost-effectiveness analysis of quadrivalent influenza vaccine in Spain[J]. Human Vaccines and Immunotherapeutics, 2016, 12(9): 2269–2277. DOI:10.1080/21645515.2016.1182275 |
| [15] | Lisa N, Terho H, Alfred S, et al. The clinical impact and cost effectiveness of quadrivalent versus trivalent influenza vaccination in Finland[J]. Pharmacoeconomics, 2016, 34(9): 939–951. DOI:10.1007/s40273-016-0430-z |
| [16] | Thommes EW, Ismaila A, Chit A, et al. Cost-effectiveness evaluation of quadrivalent influenza vaccines for seasonal influenza prevention: a dynamic modeling study of Canada and the United Kingdom[J]. BMC Infect Dis, 2015, 15(1): 465. DOI:10.1186/s12879-015-1193-4 |
| [17] | You JH, Ming WK, Chan PK. Cost-effectiveness analysis of quadrivalent influenza vaccine versus trivalent influenza vaccine for elderly in Hong Kong[J]. BMC Infect Dis, 2014, 14(618): 1471–2334. |
| [18] | Naveršnik K, Rojnik K. Handling input correlations in pharmacoeconomic models[J]. Value in Health, 2012, 15(3): 540–549. DOI:10.1016/j.jval.2011.12.008 |
| [19] | 胡昱, 李倩, 陈雅萍, 等. 18岁以上人群接种四价流感病毒灭活疫苗免疫原性和安全性的Meta分析[J]. 国际流行病学传染病学杂志, 2017, 44(1): 47–52. DOI:10.3760/cma.j.issn.1673-4149.2017.01.010 |
| [20] | 朱琳, 刘国恩, 李冬美, 等. 儿童七价肺炎球菌结合疫苗的成本效果分析[J]. 中国卫生经济, 2013, 32(4): 71–75. |
| [21] | 冯录召, 彭质斌, 王大燕, 等. 中国流感疫苗预防接种技术指南(2018 — 2019)[J]. 中华预防医学杂志, 2018, 35(11): 1101–1113. DOI:10.3760/cma.j.issn.0253-9624.2018.11.003 |
| [22] | 刘民, 刘改芬, 王岩, 等. 北京市老年人群流行性感冒疫苗免疫效果及成本效益评价[J]. 中华流行病学杂志, 2005, 26(6): 412–416. DOI:10.3760/j.issn:0254-6450.2005.06.007 |
| [23] | Fontaine C, Daurès JP, Landais P. On the censored cost-effectiveness analysis using copula information[J]. BMC Medical Research Methodology, 2017, 17(1): 27. DOI:10.1186/s12874-017-0305-9 |
| [24] | Jenkyn KB, Hoch JS, Speechley M. How much are we willing to pay to prevent a fall? Cost-effectiveness of a multifactorial falls prevention program for community-dwelling older adults[J]. Can J Aging, 2012, 31(2): 121–137. DOI:10.1017/S0714980812000074 |
| [25] | 孙杰, 孙利华. 社会意愿支付法确定成本 – 效果阈值的实施[J]. 中国卫生经济, 2016, 35(5): 19–21. |
| [26] | 李茜瑶, 周莹, 黄辉, 等. 疾病负担研究进展[J]. 中国公共卫生, 2018, 34(5): 777–780. |
| [27] | Devlin N, Parkin D. Does NICE have a cost-effectiveness threshold and what other factors influence its decisions? A binary choice analysis[J]. Health Economics, 2004, 13(5): 437–452. DOI:10.1002/(ISSN)1099-1050 |
| [28] | Kim YK, Song JY, Jang H, et al. Cost effectiveness of quadrivalent influenza vaccines compared with trivalent influenza vaccines in young children and older adults in Korea[J]. Pharmacoeconomics, 2018, 36(12): 1475–1490. DOI:10.1007/s40273-018-0715-5 |
 2019, Vol. 35
2019, Vol. 35


