2. 青海省海东市平安区中医医院,青海 海东 810666
2. Haidong Ping ’an District Hospital of Traditional Chinese Medicine, Haidong 810666 China
椎管内硬膜外脂肪增多症(spinal epidural lipomatosis,SEL)是一种罕见的疾病,其特征是正常无包膜脂肪组织在硬膜外间隙过度堆积,主要影响腰骶椎,可压迫硬膜囊及侵犯脊髓、马尾神经以及神经根[1-3]。根据病变位置和程度不同,可以引起腰背痛、神经性跛行、急性或进行性截瘫、马尾神经综合征和神经根病等多种临床症状[4-10]。由于腰椎间盘突出症与SEL症状尤为相似,从而导致患者错诊、误诊、漏诊等问题的发生,严重时将导致患者错失最佳治疗时机。目前,SEL确切的发病机制尚未完全阐明。
MRI是诊断SEL敏感度、特异度最高的成像方式,典型表现为椎管内硬膜外连续且大量脂肪沉积,T1WI及T2WI序列均呈高信号,硬膜囊及脊髓受压,在横断面形成字母“Y”的三叶形状。SEL的诊断标准各有千秋、尚未统一:Kumar等[11]提出硬膜外脂肪前后径 > 7 mm是SEL诊断参考标准;葛宇曦等[12]研究认为,硬膜外脂肪前后径 > 10.5 mm具有更高的诊断价值。但既往研究阳性病例数较少,此外针对高海拔地区人群的相关临床研究鲜见。因此,本研究旨在通过分析高海拔地区SEL患者与非SEL患者在T12/L1至L5/S1节段椎管内硬膜外脂肪厚度的差异,评价不同椎体节段水平各截断值下的SEL诊断效能,以期对SEL的诊断提供科学有力的依据。
1 材料与方法 1.1 研究对象回顾性连续纳入于2021年1月1日—2022年12月31日在海东市平安区中医医院因腰背部疼痛行腰骶部MRI检查的患者。SEL组纳入标准:①MRI图像质量满足诊断需求;②患者病史和体格检查符合脊髓压迫的症状和体征;③MRI图像提示受压区域的硬膜外脂肪连续性增多,T12/L1至L5/S1节段硬膜外脂肪前后径与椎管前后径之比平均值 > 0.4[13-14]。SEL组排除标准:①临床资料缺失;②脊柱畸形;③椎管内占位性病变。非SEL组纳入标准:①MRI图像质量满足诊断需求;②T12/L1至L5/S1硬膜外脂肪前后径与椎管前后径之比平均值 ≤ 0.4。非SEL组排除标准:①临床资料缺失;②脊柱畸形;③椎管内占位性病变;④无糖皮质激素长期服用史或库欣综合征。本研究通过海东市平安区中医医院和无锡惠山区人民医院伦理委员会批准。
1.2 检查方法采用西门子1.5T磁共振扫描,常规使用腰椎线圈。扫描视野(FOV)32 cm × 32 cm。矩阵 51 2 × 512,层厚4 mm,扫描间隙0.5 mm。所有病例MRI检查包括SE序列,T1WI矢状位,TR 540 ms,TE 7.9 ms,FSE序列T2WI矢状位及轴位,TR
由2名具有5年以上诊断经验的放射科医师对每位入组患者的MRI影像进行分析,记录T12~S1水平椎管内脂肪的分布特点及椎管内硬膜外脂肪厚度,其中腹侧脂肪以各椎体中央水平为准,背侧脂肪以各节段椎间盘水平平面为准。
1.3.2 统计学方法采用SPSS 23.0 和 MedCalc15.0 软件进行统计分析。采用组内相关系数(interclass correlation coefficient,ICC)对2名医师的图像分析结果进行一致性检验,> 0.75认为一致性较好,< 0.40则认为一致性差。定量参数取两者测量的平均值。采用Kolmogorov Smirnov对数据分布进行正态性检验。符合正态分布的计量资料用
本研究共纳入370例患者,SEL组60例,非SEL组310例。2组间年龄、性别、身高、体重及BMI差异均无统计学意义(P均 > 0.05),详见表1。
|
|
表 1 两组间临床基线特征比较 Table 1 Comparison of clinical baseline characteristics between the two groups |
2名放射科医师图像分析结果具有较高的一致性,ICC值均 > 0.80;取2位医师测量结果的平均值进行统计分析。
在不同椎体节段水平,SEL组的硬膜外脂肪厚度均显著高于非SEL组,差异有统计学意义(P均 < 0.05),详见表2。大多数(45例,75%)SEL患者椎管内脂肪组织分布于硬膜囊背侧,以L4/L5及L5/S1水平为著,最厚约15.23 mm(L5/S1背侧)。
|
|
表 2 两组间不同椎体节段水平硬膜外脂肪厚度差异 Table 2 Differences in epidural fat thickness in different vertebral segments between the two groups |
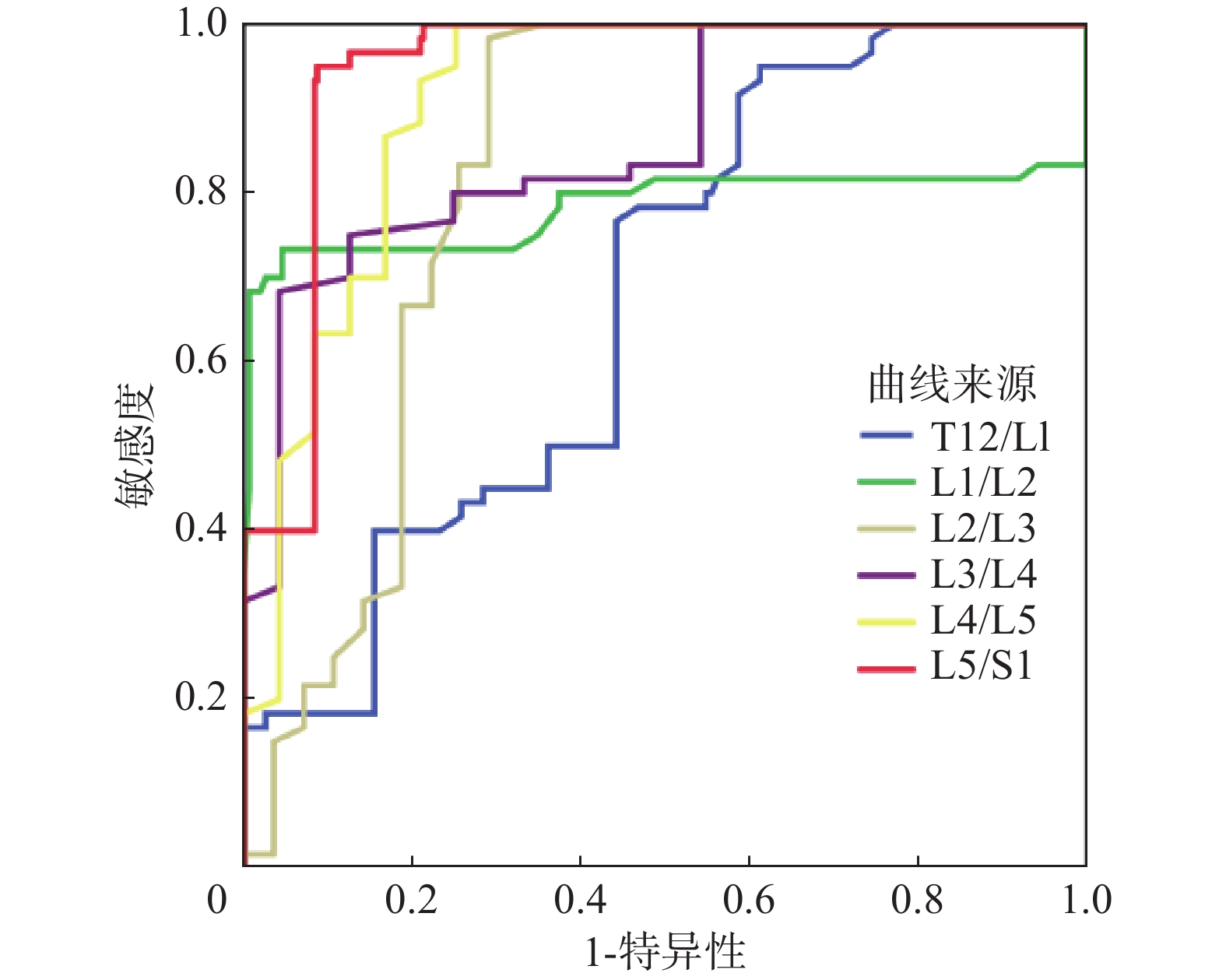
采用ROC曲线分析以明确不同椎体节段水平硬膜外脂肪厚度的诊断分界点(截断值),结果如下:从T12/L1至L5/S1水平硬膜外脂肪厚度的SEL诊断截断值依次为2.23、4.25、4.85、5.57、7.21、8 mm。基于L5/S1水平硬膜外脂肪厚度的诊断SEL的AUC值最大,为0.945(95%CI:0.916~0.966,P < 0.001)。详见表3、图1。
|
|
表 3 ROC中各水平硬膜外脂肪厚度的AUC值及截断值 Table 3 AUC and cut-off values for SEL diagnosis with epidural fat thickness in different vertebral segments |
|
图 1 不同椎体节段水平硬膜外脂肪厚度的ROC曲线下面积 Figure 1 AUC for SEL diagnosis with epidural fat thickness in different vertebral segments |
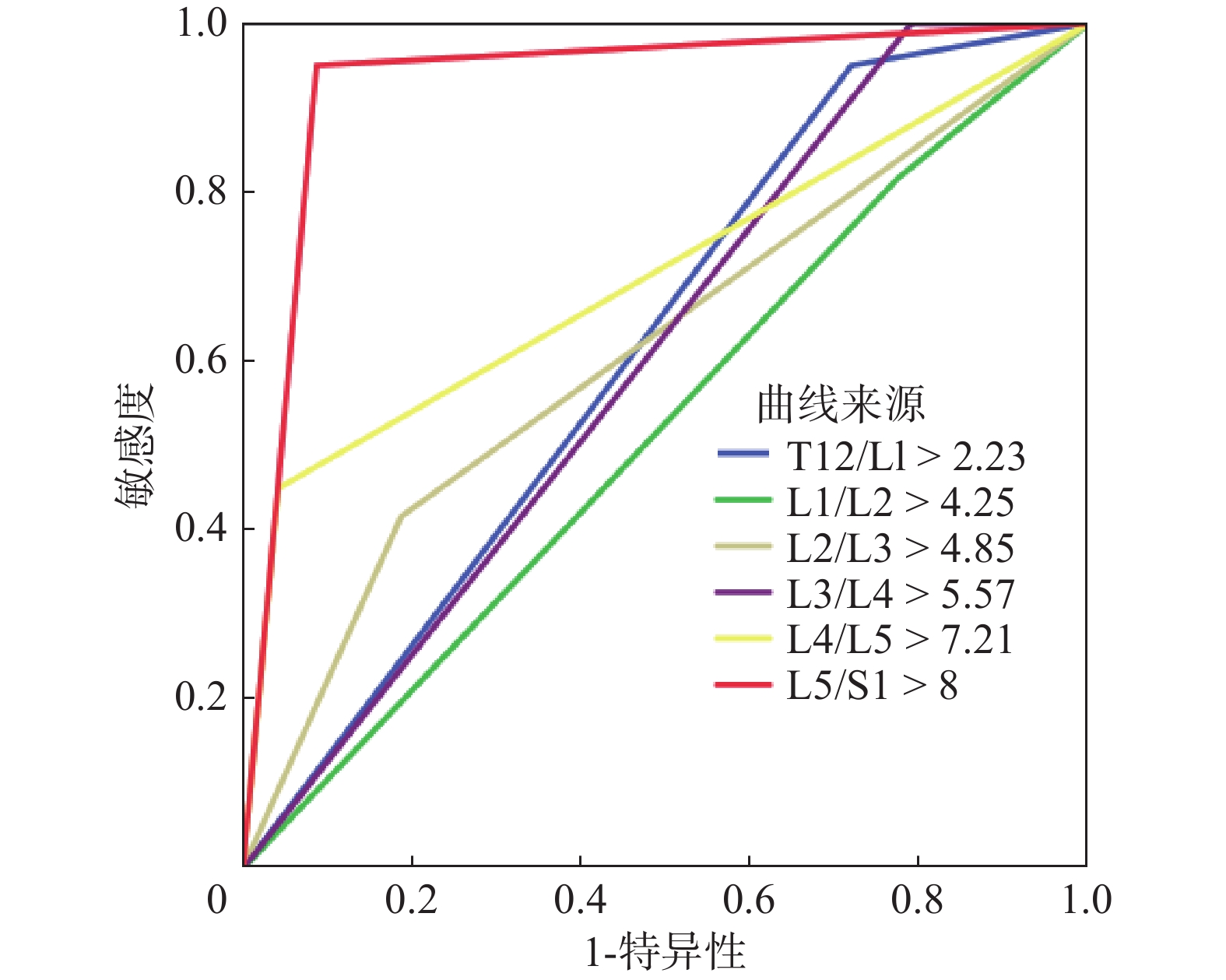
基于不同椎体节段水平硬膜外脂肪厚度截断值诊断SEL的效能比较结果如下:以L5/S1水平硬膜外脂肪厚度 > 8 mm来诊断SEL最准确,AUC值为0.931(95%CI:0.901~0.955,P < 0.001)、敏感度为95.0%、特异度为91.3%;其AUC值明显高于其他截断值,且差异存在统计学意义(P均 < 0.05)。其次为L4/L5水平硬膜外脂肪厚度 > 7.21 mm,AUC值为0.704(95%CI:0.655~0.750,P < 0.001)、敏感度为45.0%、特异度为95.8%。详见表4、5,图2。
|
|
表 4 不同椎体节段水平截断值下诊断SEL的效能 Table 4 Efficacy of SEL diagnosis with cut-off values of epidural fat thickness in different vertebral segments |
|
|
表 5 各水平截断值下诊断SEL的AUC值差异 Table 5 Differences in AUC values for SEL diagnosis with cut-off values of epidural fat thickness in different vertebral segments |
|
图 2 不同椎体节段水平硬膜外脂肪厚度截断值的ROC曲线下面积 Figure 2 AUC for SEL diagnosis with cut-off values of epidural fat thickness in different vertebral segments |
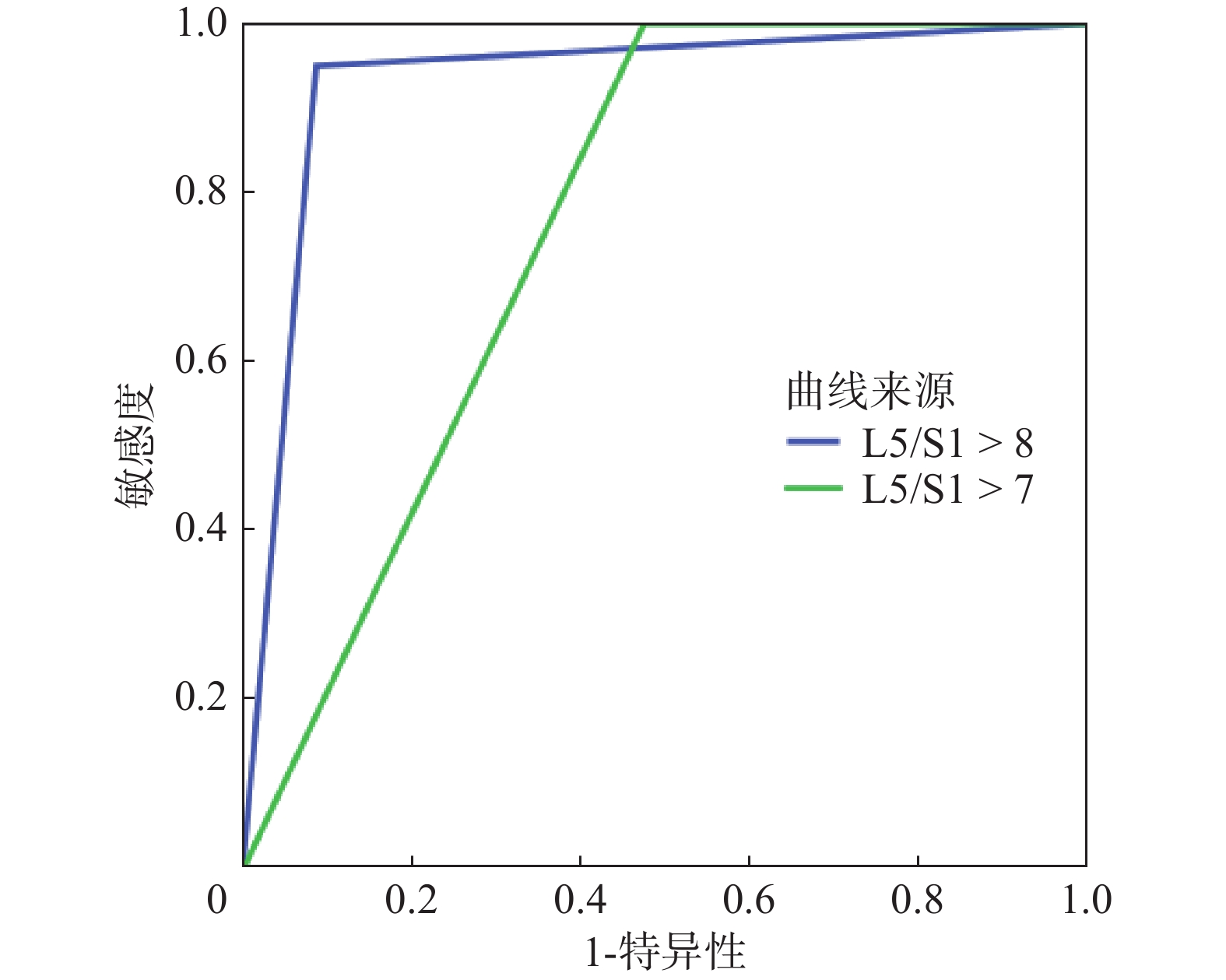
以L5/S1水平硬膜外脂肪厚度 > 7 mm诊断SEL的AUC值为0.763(95%CI:0.716~0.805,P < 0.001)、敏感度为100.0%、特异度为52.6%;其AUC值及特异度显著低于硬膜外脂肪厚度 > 8 mm(P均 < 0.05)。详见图3。
|
图 3 L5/S1水平不同截断值下的ROC曲线下面积 Figure 3 AUC for SEL diagnosis with different cut-off values of epidural fat thickness in segment L5/S1 |
本研究是首次针对高原地区人群探究SEL者与非SEL患者在不同椎体节段水平椎管内硬膜外脂肪厚度的差异,并评价各截断值下的SEL诊断效能。结果表明以L5/S1水平硬膜外脂肪厚度 > 8 mm来诊断SEL最为准确,其AUC值(0.931)显著高于其他椎体节段水平下不同界值(P均 < 0.05)。
椎管内硬膜外脂肪增多症(SEL)是一种相对罕见的疾病,脂肪组织在硬膜外间隙过度堆积,压迫硬膜囊及侵犯脊髓、马尾神经以及神经根,从而引起腰背痛、神经性跛行、急性或进行性截瘫、马尾神经综合征和神经根病等症状。椎管内硬膜外脂肪厚度是SEL诊断重要参考标准之一,在既往研究中存在较大争议:Kumar等[11]提出硬膜外脂肪厚度 > 7 mm是SEL诊断标准,而葛宇曦等[12]研究认为,当L3/L4水平硬膜外脂肪厚度 > 10.15 mm更具参考价值。因此在本研究中,我们重点分析在不同椎体节段水平硬膜外脂肪厚度诊断SEL的界值,并比较不同界值下诊断效能差异。结果表明,以L5/S1水平硬膜外脂肪厚度 > 8 mm来诊断SEL最为准确,AUC值为0.931(95%CI:0.901~0.955,P < 0.001)、敏感度为95.0%、特异度为91.3%;其AUC值明显高于其他界值(P均 < 0.05)。此外,在本研究中以L5/S1水平硬膜外脂肪厚度 > 7 mm诊断SEL的AUC值为0.763(95%CI:0.716~0.805,P < 0.001),显著低于截断值8 mm(P=0.000)。
既往研究[11,13-18]认为,肥胖是SEL的潜在危险因素,与SEL的严重程度呈正相关,但肥胖与SEL发生与否尚无定论。在本研究中也有类似发现,SEL组的体重及BMI略大于非SRL组,但差异均无统计学意义(P均 > 0.05)。笔者推测可能原因是SEL是代谢综合征的一种表现形式;而代谢综合征是一种重要的全身性疾病,其特征是内脏脂肪堆积、脂质代谢异常、高血糖和高血压[19]。换而言之,SEL与内脏脂肪密切相关而非皮下脂肪,同时BMI并不能准确反映内脏脂肪。由此可见,肥胖作为SEL诊断标准意义不大。目前,SEL的诊断应该依靠临床病史、患者症状体征、相关体格检查以及影像学检查。
本研究中存在以下几点不足:一,该研究是一项单中心研究,可能存在着选择偏倚,且患者群体相对较小,需要进一步大规模、多中心的研究予以验证;二,本研究只包括了腰背部疼痛的腰骶椎SEL患者,其他胸椎SEL患者及无症状SEL患者没有被纳入;三,本研究中并未针对腰骶部椎管内硬膜外脂肪增多症展开进一步定量分级(0级~Ⅲ级)。
综上所述,SEL患者椎管内硬膜外脂肪明显增多,当L5/S1水平硬膜外脂肪厚度 > 8 mm可以为诊断SEL提供更有效、更准确的参考价值。
| [1] |
Patel AJ, Sellin J, Ehni BL, et al. Spontaneous resolution of spinal epidural lipomatosis[J]. J Clin Neurosci, 2013, 20(11): 1595-1597. DOI:10.1016/j.jocn.2012.09.049 |
| [2] |
Quint DJ, Boulos RS, Sanders WP, et al. Epidural lipomatosis[J]. Radiology, 1988, 169(2): 485-490. DOI:10.1148/radiology.169.2.3174998 |
| [3] |
Fujita N, Ishihara S, Michikawa T, et al. Negative impact of spinal epidural lipomatosis on the surgical outcome of posterior lumbar spinous-splitting decompression surgery: a multicenter retrospective study[J]. Spine J, 2019, 19(12): 1977-1985. DOI:10.1016/j.spinee.2019.06.022 |
| [4] |
Kim YS, Ju CI, Kim SW, et al. Cauda Equina syndrome caused by idiopathic epidural lipomatosis[J]. Korean J Spine, 2015, 12(4): 272-274. DOI:10.14245/kjs.2015.12.4.272 |
| [5] |
Akhaddar A, Ennouali H, Gazzaz M, et al. Idiopathic spinal epidural lipomatosis without obesity: a case with relapsing and remitting course[J]. Spinal Cord, 2008, 46(3): 243-244. DOI:10.1038/sj.sc.3102099 |
| [6] |
Al-Khawaja D, Seex K, Eslick GD. Spinal epidural lipomatosis-a brief review[J]. J Clin Neurosci, 2008, 15(12): 1323-1326. DOI:10.1016/j.jocn.2008.03.001 |
| [7] |
Ferlic PW, Mannion AF, Jeszenszky D, et al. Patient-reported outcome of surgical treatment for lumbar spinal epidural lipomatosis[J]. Spine J, 2016, 16(11): 1333-1341. DOI:10.1016/j.spinee.2016.06.022 |
| [8] |
Kim K, Mendelis J, Cho W. Spinal epidural lipomatosis: a review of pathogenesis, characteristics, clinical presentation, and management[J]. Global Spine J, 2019, 9(6): 658-665. DOI:10.1177/2192568218793617 |
| [9] |
Kniprath K, Farooque M. Drastic weight reduction decrease in epidural fat and concomitant improvement of neurogenic claudicatory symptoms of spinal epidural lipomatosis[J]. Pain Med, 2017, 18(6): 1204-1206. DOI:10.1093/pm/pnw313 |
| [10] |
Yildirim B, Puvanesarajah V, An HS, et al. Lumbosacral epidural lipomatosis: a retrospective matched case-control database study[J]. World Neurosurg, 2016, 96: 209-214. DOI:10.1016/j.wneu.2016.08.125 |
| [11] |
Kumar K, Nath RK, Nair CP, et al. Symptomatic epidural lipomatosis secondary to obesity. Case report[J]. J Neurosurg, 1996, 85(2): 348-350. DOI:10.3171/jns.1996.85.2.0348 |
| [12] |
葛宇曦, 秦方晖, 岳建国, 等. 椎管内硬膜外脂肪增多症的MR I诊断标准初探[J]. 实用放射学杂志, 2016, 32(12): 1970-1972. Ge YX, Qin FH, Yue JG, et al. To preliminary investigate the standard diagnosis of spinal epidural lipomatosis on MRI[J]. J Pract Radiol, 2016, 32(12): 1970-1972. DOI:10.3969/j.issn.1002-1671.2016.12.046 |
| [13] |
Fujita N, Hosogane N, Hikata T, et al. Potential involvement of obesity-associated chronic inflammation in the pathogenesis of idiopathic spinal epidural lipomatosis[J]. Spine (Phila Pa 1976), 2016, 41(23): E1402-E1407. DOI: 10.1097/BRS.0000000000001646.
|
| [14] |
Abe T, Miyazaki M, Ishihara T, et al. Spinal epidural lipomatosis is associated with liver fat deposition and dysfunction[J]. Clin Neurol Neurosurg, 2019, 185: 105480. DOI:10.1016/j.clineuro.2019.105480 |
| [15] |
Sugaya H, Tanaka T, Ogawa T, et al. Spinal epidural lipomatosis in lumbar magnetic resonance imaging scans[J]. Orthopedics, 2014, 37(4): e362-e366. DOI:10.3928/01477447-20140401-57 |
| [16] |
Theyskens NC, Paulino Pereira NR, Janssen SJ, et al. The prevalence of spinal epidural lipomatosis on magnetic resonance imaging[J]. Spine J, 2017, 17(7): 969-976. DOI:10.1016/j.spinee.2017.02.010 |
| [17] |
Ishihara S, Fujita N, Azuma K, et al. Spinal epidural lipomatosis is a previously unrecognized manifestation of metabolic syndrome[J]. Spine J, 2019, 19(3): 493-500. DOI:10.1016/j.spinee.2018.07.022 |
| [18] |
Al-Omari AA, Phukan RD, Leonard DA, et al. Idiopathic spinal epidural lipomatosis in the lumbar spine[J]. Orthopedics, 2016, 39(3): 163-168. DOI:10.3928/01477447-20160315-04 |
| [19] |
Zając-Gawlak I, Kłapcińska B, Kroemeke A, et al. Associations of visceral fat area and physical activity levels with the risk of metabolic syndrome in postmenopausal women[J]. Biogerontology, 2017, 18(3): 357-366. DOI:10.1007/s10522-017-9693-9 |




