扩散加权成像(diffusion-weighted imaging,DWI)是从分子水平反应人体组织内水分子扩散运动受限的方向和程度,间接反映周围结构微观变化的MRI功能成像方法。水分子的扩散程度用表观弥散系数(apparent diffusion coefficient,ADC)值来进行量化,ADC值作为量化指标可在体反应肿瘤组织内部的微观结构变化,目前已广泛应用于多部位良恶性肿瘤的诊断、鉴别诊断以及恶性肿瘤放、化疗的疗效检测[1]。理论上认为肿瘤的分化程度越高,水分子的扩散受限程度越低,其ADC值也就越高,反之肿瘤的分化程度越低,水分子扩散受限程度越高,其ADC值也就越低,故可以用来反应肿瘤的病理分级。肿瘤的分化程度是反映结直肠癌的恶性程度、提示预后的指标之一。本研究将DWI及ADC值应用于结直肠管状腺癌术前检查,测量瘤体的ADC值,预测肿瘤的分化程度,并对照术后病理,探讨ADC值与结直肠管状腺癌分化程度的相关性。
1 资料与方法 1.1 临床资料回顾性分析2015年3月-2016年3月期间于中国石油中心医院就诊的经病理证实为结直肠管状腺癌,并于术前均行MRI及DWI检查的患者36例,患者术前均未行放疗、化疗及新辅助化疗,其中男性21例,女性15例,年龄34~79岁,中位年龄59岁。患者临床多以大便习惯改变、乏力消瘦、便血、腹痛就诊,其中4例以肠梗阻为首发症状。病灶位于升结肠5例、横结肠2例、降结肠10例、乙状结肠13、直肠6例。
1.2 检查方法采用西门子公司3.0T Verio磁共振成像仪,使用12单位腹部相控阵线圈覆盖患者腹部,头先进,嘱患者平静规律呼吸,仰卧位扫描,层厚5mm,层间距1mm。扫描序列包括矢状位、冠状位T2WI、轴位FS-T2WI、FS-T1WI、DWI(b=100、800 s/mm2,呼吸门控,矩阵106×160)、同反相位、轴位动态增强(DCE)检查,除蒙片期外,DCE一般在屏气状态下分7次动态采集多方位图像,对比剂使用钆喷酸葡胺注射液(Gd-DTPA),用量为0.1 mmol/kg体重,注射流率2 ml/s(经肘静脉团注)。
1.3 图像分析图像由2位腹部影像学医师(主治及以上职称)采用双盲法进行测量ADC值, 如意见不一致,将由上级医师审核确定结果。采用天健影像工作站从医学影像存储及传输系统(PACS)存储服务器调阅影像测量ADC值,选取DWI清晰度最佳以及癌灶与正常组织对比最为显著的图像,圆形感兴趣区放置在病灶中央或根据情况放置在病灶扩散受限最显著位置,尽可能选择选在肿瘤的实质部分,尽量避开出血、囊变坏死区,至少包括5个体素(约8 mm2),测量3次,取平均值作为该病灶的最终ADC值。
1.4 病理学分析肿瘤的分化程度由术后病理报告获得。根据美国癌症联合会第七版《AJCC结直肠癌TNM分期系统》,按照腺管形态学特征及腺样结构的百分率[2]判定肿块的分化程度:高分化腺癌(Ⅰ级)为肿瘤组织内腺样结构占95%以上者,中分化腺癌(Ⅱ级)为腺样结构占50%~95%者,低分化腺癌(Ⅲ级)为腺样结构占5%~50%者,而5%以下的定为未分化癌(Ⅳ级),由于本实验中未分化腺癌例数为0,故将分化程度分为高分化组、中分化组、低分化组,共三组进行分析。
1.5 统计学方法所有数据运用SPSS 21.0统计软件的单因素方差分析(one-way ANOVA)进行分析,统计不同的病理分级组间平均ADC值的差异,P < 0.05时,差异具有统计学意义。ADC值与不同分化程度相关性采用Pearson相关分析:r为0.8~1.0,极强相关;r为0.6~0.8,强相关;r为0.4~0.6,中等程度相关;r为0.2~0.4,弱相关;r为0.0~0.2,极弱相关或无相关。
2 结果 2.1 MRI表现肿瘤表现为肠壁明显不规则增厚或肿块形成,可伴有肠梗阻表现, T1WI呈等信号, T2WI呈等/稍高信号, DWI图呈高信号, 对应ADC图呈低值,增强扫描呈明显不均匀强化。
2.2ADC值36例结直肠管状腺癌患者中,低分化组2例,平均ADC值为(0.734±0.070)×10-3 mm2/s,中分化组24例,平均ADC值为(0.966±0.157)×10-3 mm2/s,高分化组10例,平均ADC值为(1.244±0.156)×10-3mm2/s。
ADC值与分化程度具有强相关性(r=0.692, P=0.000)(见表 1)。低、中分化组与高分化组间平均ADC值差异明显(P=0.000),见表 1、2。
|
|
表 1 36例b=800 s/mm2时不同分化程度与ADC值的相关性研究 |
|
|
表 2 36例b=800 s/mm2时低、中分化组与高分化组结直肠管状腺癌差异具有显著性 |
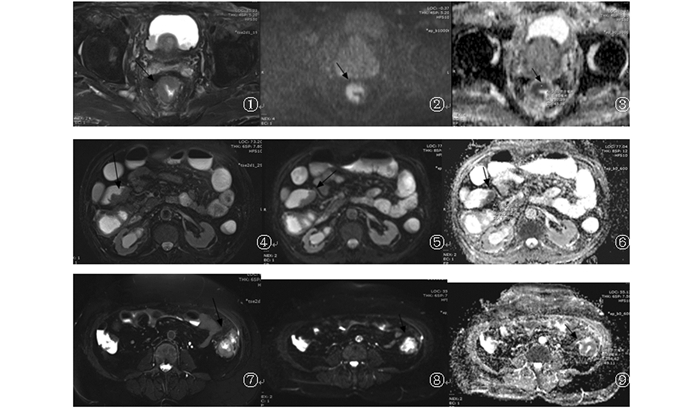
|
图 1~3 低分化腺癌,直肠管壁增厚(箭头所示),DWI明显扩散受限表现,对应ADC图呈低值,ADC值为0.797×10-3mm2/s 图 4~6 中分化腺癌升结肠管壁偏心性增厚(箭头所示),可见软组织肿块形成,表现为T2WI软组织信号,DWI明显扩散受限表现,对应ADC图呈低值,ADC值为0.912×10-3mm2/s 图 7~9 高分化腺癌,降结肠管壁不规则增厚(箭头所示),DWI明显扩散受限表现,对应ADC图呈低值,ADC值为1.368×10-3mm2/s |
结直肠癌的病理类型绝大多数是腺癌,而瘤体内部含有黏液湖的黏液腺癌、印戒细胞癌,由于其ADC值偏高,影响对肿瘤分化程度的判断,故本文只对结直肠管状腺癌进行研究。
目前DWI研究主要用于结直肠腺癌的病灶检出及提高术前分期的准确率、鉴别良恶性病变、预判化疗、放疗敏感性及治疗后随访及监测复发[1, 3-5]。目前关于评估结直肠管状腺癌侵袭能力及预后的研究结论尚未达成共识[6]。肿瘤的分化程度与肿瘤的ADC值相关性研究的结论仍存在争议,有学者认为可以用ADC值来反映结直肠腺癌的分化程度[7],恶性肿瘤的病理分级越低,细胞增殖越活跃,其瘤细胞数目越多、体积越大且紧密排列,使自由水分子扩散受到抑制,在DWI上呈扩散受限表现,ADC值减低。所以低分化腺癌就因上述原因使细胞内、外水分子扩散运动受到抑制,其扩散受限程度应高于高、中分化组,ADC值应低于高、中分化组,反之亦然。还有一些学者认为[8]提供组织学信息ADC值不仅受细胞密度的影响,还受到血管分布、细胞外液粘度和细胞膜完整性的影响。Akashi等[2]、寇如刚[6]、乔辉[9]等认为瘤体ADC值与分化程度有相关性,且分化程度越低,ADC值约小。而张文娟[10]等的研究结果是不同组间的ADC值差异无统计学意义。王铮[11]等从结直肠癌的平均ADC值和最低ADC值两方面进行研究,结果显示不同分化程度的最低ADC值间差异存在统计学意义,但平均ADC值与病理分级无明确相关性。而本研究所得结论与多数学者的研究结果基本一致,我们采用的是病灶平均ADC值进行分析,结果显示ADC值与结直肠管状腺癌分化程度呈强相关,而高中低分化的三组间ADC值对照无统计学意义,我们分析原因可能为低分化组病例数过少,所以将低分化组与中分化组合并为低-中分化组进而与高分化组进行对照,结果差异有统计学意义。
总之,结直肠管状腺癌病灶的ADC值与肿瘤分化程度呈强相关,对鉴别结直肠管状腺癌的分化程度具有参考价值。虽然结直肠管状腺癌的病理学特征不能仅依靠肿瘤ADC值这个单一指标来准确判断,但本研究结果显示分化程度越高的瘤体,其ADC值也越高,为术前评价结直肠管状腺癌分化程度提供有力依据。DWI作为无创性检查技术在MRI对肿瘤形态学诊断的同时还能快捷地预判肿瘤的恶性程度,这对MRI功能影像技术发展和结直肠癌诊疗水平进步有重要意义。而本研究病例数较少,尤其是低分化腺癌仅为2例,我们需要大样本研究来进一步证实结直肠管状腺癌ADC值与其分化程度的相关性。
| [1] |
亓俊霞, 白人驹, 于长路, 等. 磁共振扩散加权成像对直肠癌的显示及其恶性程度评估的初步研究[J]. 实用放射学, 2013, 29(3): 400-404. DOI:10.3969/j.issn.1002-1671.2013.03.016 |
| [2] |
Akashi M, Nakahusa Y, Yakabe T, et al. Assessment of aggressiveness of rectal cancer using 3-T MRI:correlation between the apparent diffusion coefficient as a potential imaging biomarker and histologic prognostic factors[J]. Acta Radiologica, 2014, 55(5): 524-531. DOI:10.1177/0284185113503154 |
| [3] |
Trang T P, Gary L, Karen W, et al. Study protocol:multi-parametric magneticresonance imaging for therapeutic response prediction in rectal cancer[J]. BMC Cancer, 2017, 17: 465. DOI:10.1186/s12885-017-3449-4 |
| [4] |
孙应实, 张晓鹏, 唐磊, 等. 表观扩散系数值评价直肠癌术前放化疗疗效的价值[J]. 中华放射学杂志, 2010, 44(4): 392-396. DOI:10.3760/cma.j.issn.1005-1201.2010.04.015 |
| [5] |
石丽莉, 余红. 扩散加权成像在子宫内膜样腺癌侵犯肌层、宫颈中的应用研究[J]. 中国辐射卫生, 2015, 3: 301-302. |
| [6] |
寇如刚, 卢俊, 宋殿行, 等. DWI术前评价直肠腺癌侵袭能力的应用价值研究[J]. 医学影像学杂志, 2016, 26(4): 694-694. |
| [7] |
孙轶群, 童彤, 信超, 等. 直肠癌弥散加权成像与病理预后因子的对照研究[J]. 肿瘤影像学, 2015, 24(2): 123-128. |
| [8] |
Palmucci S, Piccoli M, Piana S, et al. Diffusion MRI for rectal cancer staging:ADC measurements before and after ultrasonographic gel lumen distension[J]. European Journal of Radiology, 2017, 86: 119-126. DOI:10.1016/j.ejrad.2016.11.017 |
| [9] |
乔辉, 刘筠, 许亮, 等. 表观扩散系数值及相对表观扩散系数值对直肠腺癌分化程度的诊断价值[J]. 中国医学影像学杂志, 2013, 21(08): 611-613, 616. DOI:10.3969/j.issn.1005-5185.2013.08.014 |
| [10] |
张文娟, 蒋健, 叶建军, 等. 扩散加权成像ADC值与直肠癌预后因素的相关性研究[J]. 中国医学影像技术, 2013, 29(10): 1665-1669. |
| [11] |
王铮, 苏丹柯, 赖少侣, 等. 直肠癌扩散加权成像ADC值与病理分级的相关性研究[J]. 临床放射学杂志, 2017, 36(6): 828-832. |




