2. 上海市胸科医院
随着社会进步和医学技术的快速发展, 核医学已成为现代医学的重要分支学科, 为人类的疾病诊断和治疗做出了巨大的贡献。上海市疾病预防控制中心在2008年曾调查了本市43家医疗机构的临床核医学诊疗工作量及其分布情况, 调查结果显示:全市核医学诊断年频率为6.63人次/千人口, 是1998年全市的1.9倍, 是同年我国大陆平均水平的11.4倍。全市核医学的放射性核素治疗年频率是1998年的2.8倍; 也是同年我国大陆平均水平的6.8倍[1]。从中可以看出上海市临床核医学诊断和治疗工作的发展速度之快, 同时也应该进一步认识到切实加强临床核医学诊疗中对各类人员, 尤其是非职业放射工作人员, 如临床医护、医技等工作人员和病人家属、探视者等密切接触者的放射防护工作的重要性。
本次研究调查主要针对上海市胸科医院2014年度各病区住院病人中接受核医学诊断检查的基本情况和病区分布, 住院病人中经放射性核素显像检查者的防护管理现状, 以及为后续研究核素受检者在医院期间对临床医护、医技等工作人员和病人家属、探视者等非职业人员的密切接触者的辐射影响和防护提供依据。
1 资料与方法 1.1 资料收集2014年1月1日至12月31日上海市胸科医院住院病人中接受核素显像检查患者资料。
1.2 调查方法汇总分析内容涉及患者基本情况, 检查项目, 所处病区科室, 筛选出重点病区及病房内核素显像检查患者的安置情况。
1.3 统计分析方法应用SPSS 19.0软件进行数据统计分析。
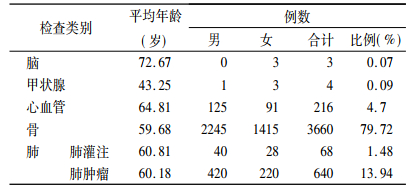
2 结果 2.1 基本情况上海市胸科医院核医学科常用诊断核素为99mTc和18F, 2014年全院核素显像检查患者总计8020例, 其中门诊3429例(占42.76%), 住院4591例(占57.24%)。住院病人中男性2831例(61.66%), 女性1760例(38.34%); 根据检查类别, 脑显像3例, 甲状腺4例, 心脏216例, 肺部708例(其中肺通气灌注68例, 肺肿瘤显像640例, 占住院总数13.94%), 骨显像3660例, 所占比例最高, 为79.72%。详见表 1。
|
|
表 1 核素检查住院患者基本情况 |
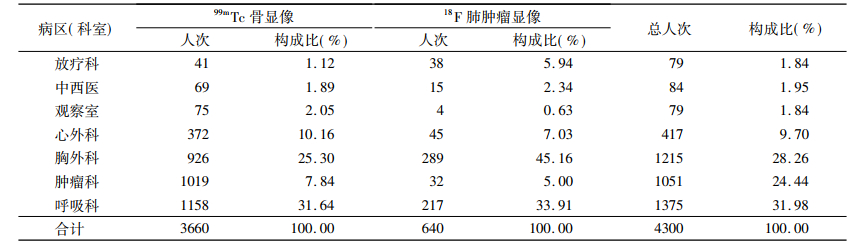
99mTc骨显像和18F肺肿瘤显像受检者所占比例最高, 超过住院受检者总数的95%。在病区(科室)分布上还是肿瘤相关科室所占比例最高, 胸外科99mTc骨显像和18F肺肿瘤显像患者分别为926例和289例, 分别占此核素受检者总量的25.30%和45.16%;肿瘤科分别为1019例和32例, 比例分别为27.84%和5.00%;呼吸科分别为1158例和217例, 比例分别为31.64%和33.91%。以上三个病区(科室)的骨显像和肺肿瘤显像患者总数占了全院的85%左右, 其中又以呼吸科所占比重最高。详见表 2。
|
|
表 2 99mTc骨显像和18F肺肿瘤显像受检者病区(科室)分布情况 |
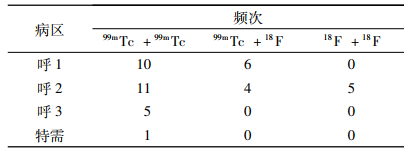
根据对99mTc骨显像和18F肺肿瘤显像病例最多的呼吸科病区患者在病房内分布情况分析, 每间病房最多会出现2位核素显像受检病人同时入住情况, 其不同核素显像受检病人组合分布情况会出现以下三种(详见表 3): 2位99mTc骨显像; 2位18F肺肿瘤显像; 1位99mTc骨显像+ 1位18F肺肿瘤显像; 在这几种特定情况下, 其病房内外照辐射强度对医护人员以及临近其他病员、探视者等密切接触者的影响会高于无核素显像受检者的病房。
|
|
表 2 呼吸科病区单个病房出现2位受检者频次数 |
上海市胸科医院是国内较早成立的以诊治心胸疾患为主的三级甲等专科医院, 其中胸部肿瘤诊治又占了很大的比重。医院核医学科主要从事核医学诊断工作, 主要使用核素为99mTc和18F。99mTc是一种在骨扫描、心血管检查、肺灌注、甲状腺扫描等多种临床检查中广泛使用的核素, 18F是医院在SPECT肺肿瘤显像检查中常用的核素。在住院核素显像受检患者中99mTc骨显像和18F肺肿瘤显像占了90%以上, 这些病人主要集中在和肿瘤相关诊疗病区, 如胸外科、肿瘤科以及呼吸科。当这些核素显像受检病人入住在病房内时, 由于核素显像受检病人体内尚含有一定活度水平的99mTc或18F, 其本身就是一个可以流动的外照射源, 当病房医护人员会按常规对这些病人进行临床诊疗或护理工作时, 有时可能是更近距离接触, 这些非放射诊疗专业人员对于自身是否会受到辐射影响, 是否会造成健康损害的疑虑非常大。医院和放射卫生监管部门为此采取一些放射防护培训、宣传和评估措施, 如对有多项检查的患者, 在预约登记时将核素检查安排在最后; 请院内外核医学专家进行核医学检查辐射安全与防护宣教; 对重点病区少量医护人员配备热释放剂量计(TLD)定期进行辐射剂量检测; 控制核素显像受检者的家属探视、陪护等。虽然医院也在努力通过一些方式以期减少这些工作人员的顾虑, 但面对着核素受检患者, 院内临床科室医护人员以及医技科室工作人员都存在有意无意的回避心理。同时, 由于家属的关心, 经常有探视者和陪护者等密切接触核素显像受检者, 这类人群的认识上也存在了一定的误区。作为放射防护管理层如何消除这些特殊人群对辐射的恐惧心理, 着重还是要提供客观可信的检测依据, 推荐他们适当的防护, 这才是解决问题的关键。
根据对核医学科工作细节的梳理, 对于骨扫描, 一般注射99mTc核素后2.5 h后进行检查, 检查时间15 min左右, 因为核医学科条件有限, 大多数情况下患者注射99mTc后即回病房等待。由于99mTc的半衰期为6 h, 所发射γ射线能量为140 keV, 每次给药活度为925 MBq, 因此骨扫描患者首次回到病房时其外照射剂量还是处于高位。18F是在SPECT检查中使用的核素, 用于肺肿瘤显像。18F半衰期更短为1.83 h, γ射线的能量为511 keV, 每次给药活度为370 MBq。其检查流程是注射核素显像剂后, 在核医学科等待约45 min后进行检查, 检查时间约为45min, 完毕后再回病房。因此肺肿瘤显像患者从注药等待到完成检查回到病房时, 其体内核素18F已经过近1个半衰期, 但仍存在一定水平的外照射剂量。
同时通过对重点科室病房分布的调查, 一般情况下一个病房内会有一位核素受检者, 但少数情况也会出现一天内一个病房有两位受检者, 或者是相同核素检查患者, 或者是各一位99mTc和18F受检者。临床医护人员在工作中经常身处在这样的病房中, 护士要打针发药, 医生有查房、体检等诊疗活动, 其受到的外照射影响到底有多大, 是否要在放射防护上采取一定的措施, 目前还没有客观明确的规定。
在核医学的辐射防护研究中, 国内外重点均集中在专业人员的职业暴露防护, 受检者的辐射防护[2-4]。一些研究者也对核医学建设的布局流程, 辐射监测, 病人管理提出了合理化的建议[5-7]。《电离辐射防护与辐射源安全基本标准》(GB 18871-2002)中, 对职业工作人员, 对公众成员以及对那些自愿陪护者的受照剂量控制都有要求。而接触核素受检者的临床科室医护人员、医技科室工作人员、探视者以及陪护者等, 都可能在病人服用或注射核素后的一段时间内和病人有近距离接触, 对于这类人群的剂量控制要求还没有确切标准规定。
本调查下一步拟在重点病区(科室), 如呼吸科住院病人中对99mTc和18F受检者的外照射剂量进行检测, 测定骨扫描患者99mTc注射后以及18F肺肿瘤显像检查患者检查完毕后一定时间段的近距离辐射剂量。从医护人员的工作习惯和受照剂量最大化角度考虑, 期望所测数据能反映这类人群在常规工作中受到的辐射影响, 推荐适当的防护, 消除其疑虑。
| [1] |
高林峰, 钱爱君, 郑钧正, 等. 上海市2008年临床核医学的医疗照射水平分析[J]. 环境与职业医学, 2009, 26(6): 541-544. |
| [2] |
袁志斌, 周志俊. 核医学从业人员的职业暴露与放射防护[J]. 国际放射医学核医学杂志, 2011, 35(1): 49-53. DOI:10.3760/cma.j.issn.1673-4114.2011.01.014 |
| [3] |
刘增, 顾虹, 康宇龙. 核医学检查患者的放射防护[J]. 中国实用医药, 2014, 9(12): 243-244. |
| [4] |
Buls N, Covens P, Nieboer K, et al. Dealing with pregnancy in radiology: a thin line between science, social and regulatory aspects[J]. JBR-BTR, 2009, 92(6): 271-279. |
| [5] |
宋培峰, 王晓涛, 陈栋梁, 等. 医院核医学科辐射安全与防护管理应注意的问题及对策探讨[J]. 辐射防护通讯, 2011, 31(4): 16-18. DOI:10.3969/j.issn.1004-6356.2011.04.006 |
| [6] |
杨新芳, 赵进沛, 刘士敏, 等. 医院核医学项目的放射防护现况与管理对策[J]. 中国辐射卫生, 2011, 20(2): 172-173. |
| [7] |
蒋云. 医院核医学辐射安全与防护管理探讨[J]. 中国辐射卫生, 2012, 21(3): 324-325. |