2. 山东省交通医院放射科
2. Department of Radiology, Shandong Jiaotong Hospital
盆底痉挛综合症(spastic pelvic floor syndrome; SPFS)为力排时盆底肌肉不松弛反而收缩的一种疾病, 为一种常见的慢性功能型便秘[1], 1985年由荷兰外科医生Kuijpers[2]最早命名。动态直肠排粪造影是1968年由Broden和Snellman最早开展的, 是一种比传统钡灌肠、肛门指诊、肛门镜检查更敏感可靠的检查方法, 能为临床诊治便秘等肛肠疾病提供可靠依据[3]。作为一种简单有效、经济易推广的诊断出口梗阻型便秘的方法, 动态直肠排粪造影对盆底痉挛综合征的诊断尤其具有特殊价值。本文回顾性分析我院自2011年9月至2013年10月明确诊断为盆底痉挛综合征患者44例及22例直肠排粪造影未见异常者静息状态下与力排时肛直角及其差异, 旨在探讨动态直肠排粪造影对盆底痉挛综合征的诊断价值。
1 材料与方法 1.1 临床资料搜集山东省交通医院放射科自2011年9月至2013年10月行直肠排粪造影检查明确诊断为盆底痉挛综合征的患者44例, 排粪造影检查未见异常者22例。SPFS中女性患者25例(56%), 男性患者19例(44%), 年龄14~77岁。未见异常组中女性6例(27%), 男性16例(73%), 年龄19~78岁。纳入标准:所有患者均有长期便秘、排便困难、排便不尽感及肛门下坠感等非特异性症状; 全部病例钡灌肠检查均为阴性; 行肛门指诊检查排除器质性疾病; 全部病例均无精神异常。
1.2 检查方法使用意大利GMM OPERA大平板全功能数字胃肠机, 动态观察并抓拍。配以特制座便桶, X射线透过度良好, 要求座便桶高度可调, 可旋转, 目的是保持每个患者坐姿正确。检查前给患者做好解释工作, 减轻紧张情绪, 以配合检查顺利进行。检查前一日14时、16时、20时分别用9~15 g番泻叶冲泡饮服, 每次500 ml以清除积粪; 或检查当日用肥皂水清洁灌肠2~3次。用160%(W/V)的硫酸钡混悬液300 ~400 ml灌肠, 硫酸钡采用青岛东风化工有限公司生产的硫酸钡(Ⅱ型)干混悬剂。灌肠使用一次性灌肠包, 灌钡时肛管不易插入过深, 以充分充盈直肠为宜。嘱患者坐在座便桶上, 取侧坐位, 使双股骨重叠, 上半身直立, 以充分显示耻骨联合。透视下观察, 并分别摄取静息、提肛(肛门紧闭并上提收紧)、强忍(做出排便动作而肛门不打开)、力排(用力排便, 肛门打开)各状态下直肠侧位像及排出钡剂后的直肠粘膜像。患者配合并维持正确体位是检查成功的关键因素之一, 要求检查前与患者充分沟通, 尽量模拟患者日常排便过程。图像要求对比度良好, 范围应包括进耻骨联合、骶尾椎、肛管。
1.3 图像评价诊断数据的测量依据长海医院卢任华教授制定的测量标准[4]。
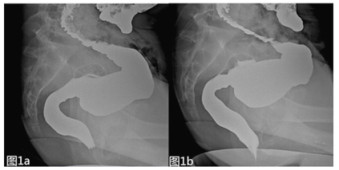
正常人在静息状态下, 耻骨直肠肌呈轻度收缩状态, 肛直角(anorectal angle; ARA)为101.9° ± 16.4° (62°~155°), 用力排便时耻骨直肠肌松弛, 肛直角增大, 为120.2° ± 16.7°(70°~173°), 力排与静坐差为18.3° ± 16.5°(-19°~66°)[5]。力排时肛上距增大, 肛管呈漏斗状(图 1)。力排后直肠内钡剂基本排空, 粘膜可以粗细不均。
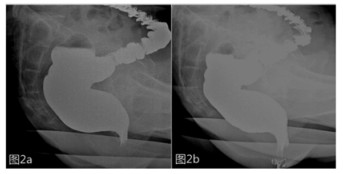
盆底痉挛综合征患者, 在力排状态下肛直角不增大, 保持在90°左右甚至更小, 肛直角后缘可见半弧形耻骨直肠肌痉挛压迹(PRMI)[6](图 2和图 3)。通过动态观察模拟排便过程中直肠形态的变化, 测量静息状态、提肛状态、强忍状态、力排状态下肛直角大小, 观察耻骨直肠肌痉挛压迹深度的变化来诊断SPFS, 敏感性为69%~86%, 假阳性为6%~9%[7]。部分SPFS患者在静息状态下, 不会出现耻骨直肠肌痉挛压迹, 随着排便过程的继续, 耻骨直肠肌持续痉挛, 压迹可在强忍和力排时出现, 并逐步加深。力排状态下观察到盆底颤抖, 可以作为诊断SPFS比较有价值的影像学依据[7]。
|
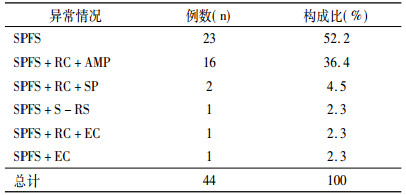
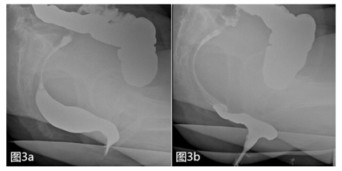
图 3 盆底痉挛综合征合并直肠前突排粪造影表现 注:女性, 33岁, 便秘史2年。静息状态下(图 3a)可见较深耻骨直肠肌压迹, 肛直角近似90°, 力排时可见直肠前壁明显向前突出, 肛直角变小(图 3b)。 |
SPFS常合并其他异常, 比如直肠前突(rectocele; RC)、直肠粘膜脱垂(anterior mucosal prolapse; AMP)、乙状结肠疝(EC)、骶直分离(S-RS)等。SPFS合并RC时, 则一定会出现"鹅征"(goose sign), 此征象有确诊意义[8](图 3b)。合并AMP时, 可见增粗的直肠粘膜迂曲脱垂于肛管上部。合并肠疝时, 可以清楚看到疝囊的位置及内容物。骶直分离指力排时第3骶椎前缘水平处的骶直间距> 20mm, 直肠近段下移。
1.4 统计学分析运用SPSS 19.0软件进行统计学分析。把SPFS组与排粪造影未见异常组的测量结果进行分析, 数据均用均数±标准差(x ± s)表示, 采用t检验, P<0.05认为差异有统计学意义。
2 结果25例女性SPFS患者中, 单纯诊断为SPFS的有5例, SPFS合并直肠前突(RC)、直肠粘膜脱垂(AMP)的有16例, SPFS合并RC、内脏下垂(SP)的2例, SPFS合并RC、乙状结肠疝(EC)的1例, 合并骶直分离(S- RS)的1例。19例男性SPFS患者中, 1例合并有乙状结肠疝(EC), (见表 1)。
|
|
表 1 44例SPFS及其合并异常汇总 |
44例SPFS组, 力排状态下肛直角较静息状态下变化较小。22例正常对照组中, 力排时肛直角明显增大, 两组肛直角差之间差异存在显著性意义(t=3.684, P<0.01), 见表 2。
|
|
表 2 SPFS和对照组肛直角比较 |
SPFS组静坐时即出现耻骨直肠肌压迹者19例(43%), 力排时全部病例均出现不同深度的耻骨直肠肌痉挛压迹。静息状态下有耻骨直肠肌痉挛压迹者力排时此压迹往往进一步加深。有7例(15.9%)在力排观察到盆底颤抖。
3 讨论便秘临床多见, 病因复杂。虽不至于危及生命, 但影响患者生活质量。在西方国家成人中的发病率约7%, 在50岁以上的中老年女性中发病率可高达35%[9]。在我国情况大体类似, 在经产妇中发病率较高。盆底痉挛综合征作为一种常见的导致出口梗阻型便秘的疾病, 常规钡灌肠、内镜检查及肛门指诊较难发现, 而行动态直肠排粪造影, 影像表现典型, 并且与传统钡灌肠相比不会增加X射线剂量, 可以为SPFS的诊断提供可靠依据。
3.1 肛直角的形成与耻骨直肠肌肛直角是指肛管轴线与直肠轴线的夹角, 它的变化可以反映盆底肌群主要是耻骨直肠肌的活动度。耻骨直肠肌与前列腺提肌(耻骨阴道肌)共同起于耻骨支后面和肛提肌腱弓前部, 向后下方延伸, 绕过阴道或前列腺的外侧, 于肛管直肠连接处的后方连合成"U"形, 将肛管直肠连接部向前牵引, 上提肛管的同时加曲了肛直角。肛直角的形成与维持主要依赖于会阴体、前列腺提肌(或耻骨阴道肌)及耻骨直肠肌的牵拉[10]。耻骨直肠肌在控便过程中起决定的作用; 排便时, 耻骨直肠肌松弛, 肛直角增大, 促进粪便进入肛管; 耻骨直肠肌收缩时, 肛直角减小, 帮助控便。
3.2 动态直肠排粪造影对盆底痉挛综合征的诊断价值通过模拟日常排便过程, 对盆底进行动态观察是动态直肠排粪造影的最大优点; 对比剂使用医用硫酸钡造影简单、经济; 与传统钡灌肠相比并不会增加X射线剂量, 也是它的优点之一。
盆底痉挛综合征表现为盆底肌群主要是耻骨直肠肌不松弛, 呈持续性收缩。排粪造影表现典型, 力排时肛直角变化不明显, 保持在90°左右或更小, 肛直角后缘可有半弧形的耻骨直肠肌痉挛压迹。静息状态下与力排时肛直角变化较小, 本组为(10.4 ± 7.9)°; 而正常人群力排时由于耻骨直肠肌的松弛, 肛直角增大, 肛直角差亦增大; 两组的肛直角差存在显著性差异(P<0.01)。随着排便过程的进行, 可以观察到耻骨直肠肌压迹逐步加深, 增宽。
对于盆底痉挛综合并其他异常, 直肠排粪造影检查显示亦较明确, 而且可以较临床检查有新的发现。比如SPFS合并乙状结肠疝、骶直分离等, 这些疾病专科体格检查和常规钡剂灌肠并不能发现, 而直肠排粪造影可以一并观察。本组44例SPFS患者中共有21例(48%)合并有其他异常。合并直肠前突时, 可见直肠壶腹部远端前壁呈囊袋状向前突出, 严重者突出部分可以达到5 cm以上, 有时可见液平面。SPFS合并RC在女性尤其是经产妇中较为常见, 此时100%会出现"鹅征":前突的直肠看做"鹅头", 肛管为"鹅嘴", 痉挛且出现耻骨直肠肌压迹的直肠远段似"鹅颈", 直肠近端和乙状结肠为"鹅身尾、"; 它对SPFS+RC的诊断有确诊价值[5]。盆底痉挛合并肠疝时, 排粪造影检查则可以清楚的显示疝的内容物(乙状结肠、小肠)、疝囊的深达部位, 是目前最简单可靠、最好的诊断方法[5]。对于带有节育器的女性肠疝患者, 由于节育器的位置基本固定, 则更容易观察疝囊的位置及内容物。骶直分离为力排时第3骶椎水平处的骶直间距大于20 mm。合并直肠粘膜脱垂时可见增粗松弛的直肠粘膜脱垂于肛管上部的前方。
综上所述, 盆底痉挛综合征患者动态直肠排粪造影表现典型, 检查方法经济易用, 较传统钡灌肠不会增加X射线剂量, 对合并其他可以导致出口梗阻型便秘的疾病可一并观察。通过动态排粪造影, 测量肛直角, 观察盆底形态上的动态改变, 能对盆底痉挛综合征的诊断提供可靠依据。
| [1] |
刘宝华. 便秘的诊断与治疗[M]. 北京: 军事医学科学出版社, 2002: 108-127.
|
| [2] |
Kuijpers HC, Bleijenberg G. The sptastic floor syndrome-a case of constipation[J]. Dis Colon Rectum, 1985, 28(9): 669. DOI:10.1007/BF02553449 |
| [3] |
卢任华, 刘崎, 章韵, 等. 排粪造影的临床应用[J]. 中华放射学杂志, 1990, 24(3): 170. |
| [4] |
卢任华. 排粪造影的检查方法和正常测量[J]. 第二军医大学学报, 1990, 11: 244. DOI:10.3321/j.issn:0258-879X.1990.03.013 |
| [5] |
尚克中. 中华影像医学消化系统卷[M]. 2版. 北京: 人民卫生出版社, 2002: 28.
|
| [6] |
卢任华. 盆底痉挛综合征的X线诊断[J]. 中华医学杂志, 1990, 70: 268. |
| [7] |
王绍臣, 仇琳, 卢任华. 盆底痉挛综合征型便秘的诊断和治疗[J]. 日本医学介绍, 2003, 24(4): 187-188. |
| [8] |
卢任华, 刘崎, 章韵, 等. 排粪性造影的临床应用[J]. 中华放射学杂志, 1990, 24: 173-174. |
| [9] |
Rush CB, Entman SS. Pelvic organ prolapse and stress urinary incontinence[J]. Med Clin North Am, 1995, 79(11): 1473-479. |
| [10] |
崔龙, 邰浩清, 姜文芳. 肛管直肠角形成和维持的解剖机制及其临床应用[J]. 中华小儿外科杂志, 2000, 21(10): 298-301. |



 ,
,