2. 扬州大学第五临床医学院(常熟市第二人民医院), 江苏 常熟 215500
自1942年Hailton等首次使用131I治疗甲状腺功能亢进症(甲亢)以来, 131I现已被广泛的应用于功能自主性甲状腺瘤并甲亢、毒性或非毒性多结节性甲状腺肿、分化型甲状腺癌术后残留甲状腺组织及分化型甲状腺癌转移灶等疾病的放射核素治疗[1]。131I治疗甲亢是利用甲状腺组织对131I的选择性浓集特性, 使131I高度聚集在甲状腺内, 由131I放射出的β和γ射线杀死多余的甲状腺组织、减少甲状腺激素的合成和分泌而起到治疗作用; 同时对邻近组织(如甲状旁腺)的损伤甚微[2]。然多年来就其对放射诊疗工作人员、工作场所、周围环境产生的辐射影响一直缺乏详细的测量数据。为了客观评估131I治疗患者对治疗场所产生的辐射影响, 本文选择测定了10例131I治疗的甲亢患者进行了实地测量, 观察使用131I后患者周围辐射场剂量分布。
1 对象和方法 1.1 对象甲亢131I治疗患者:测量的10例患者周围辐射场剂量分布基本一致, 随机选取2例已明确诊断为甲亢, 并来院进行131I治疗的患者, 其中有1人为第二次131I治疗; 年龄在28~68岁之间; 4h摄碘率在50%~60%之间, 24h最高摄碘率均大于85%。所有131I治疗患者肝肾功能指标、白细胞、血小板等血常规参数均无病理变化。近期内也未发生全身性的炎症感染。治疗前一天已接受过131I治疗的宣教, 并签订了核素治疗知情同意书。
1.2 方法 1.2.1 测量前准备先记录甲亢131I治疗患者基本信息及本次服用131I活度; 配置预测并校正电离室巡测仪备用; 测量工作场所及周围环境辐射剂量率的本底水平(本文本底为0.12~0.25μSv/h)。
1.2.2 测量方法分别于患者服药后0h、2h、4h、24h及48h将巡检仪置于距离患者甲状腺部位水平位置前后左右5cm、50cm、100cm处, 监测周围剂量当量率水平。连续测量三次数据取其均值。测量方法参照《中华人民共和国国家职业卫生标准GBZ126 -2002》相应的标准[3]。测量设备为上海原子核研究所生产的451P-DE-S1-YGG型电离室巡测仪, 技术性能:可检测的辐射包括超过1MeV的β射线、超过25keV的γ射线和X射线, 操作量程:0~50mSv/ h, 准确度:在任何量程下, 准确度为满刻度的10%~ 100%之间任何读数的10%之内。测量环境:核医学科给药室, 设计符合国家标准[3], 室内温度24℃, 室内湿度60%, 大气压1.032×105Pa。
2 结果 2.1 131I用药量与周围剂量当量率的关系在不同剂量131I施用与甲亢患者之前, 于131I药物5cm处前、后、左、右不同方向测辐射剂量值, 按均数±标准差表示相应的辐射剂量值。结果显示甲亢患者131I用药量越大, 所测得周围剂量当量率(mSv/h)也越强, 核医学操作人员所受的职业辐射也越多。详细数据见表 1。
|
|
表 1 131I用药量与周围剂量当量率的关系 |
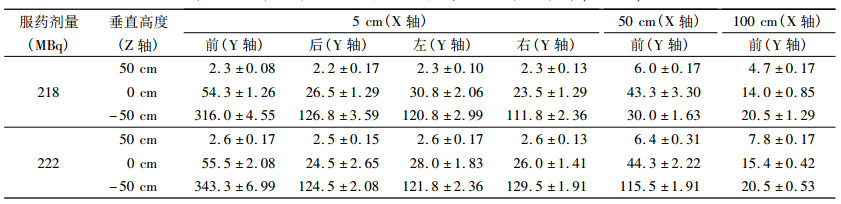
患者服药后即刻, 以甲状腺中心为原点, 距甲状腺正前方不同距离为X轴, 前后左右不同方向为Y轴, 上下为Z轴, 取Z轴的0cm、上50cm、下50cm (-50cm)三个平面, 与X轴5cm、50cm、100cm处的交叉点, 进行前、后、左、右不同方位进行剂量当量率测量, 每个测试点测4次, 取其均数±标准差为相应的辐射剂量值记录于表 2。随着距甲状腺距离的增加, 剂量当量率成明显的减少趋势。同时, 数据显示: -50cm处剂量当量率明显高于0cm及50cm处, 原因为刚服用的131I由于服药时间较短, 尚未被甲状腺吸收, 而主要集中在胃部所致。数据详见表 2。
|
|
表 2 距甲状腺不同距离、方向和高度上剂量当量率( mSv /h) |
以甲状腺中心为原点, 服药后不同时间为X轴, 上下为Y轴, 取Y轴的0cm、上50cm、下50cm(-50cm)三个平面, 于X轴的服药后即刻、2h、4h、24h及48h在距甲状腺正前方5cm处检测其辐射剂量当量率, 由表 3可以看出, 131I治疗后患者甲状腺周围剂量当量率的大小随着时间延长有着明显的变化趋势:随着甲状腺摄取131I量的逐渐增多, 甲状腺部位的剂量当量率明显增加; 而与此相反的是, 距甲状腺-50cm处的131I量因为甲状腺的吸收及排泄原因而迅速减少。甲状腺部位的131I剂量当量率随着时间的延长, 达到一个最大的峰值。数据详见表 3。
|
|
表 3 服药后不同时间的剂量当量率( mSv /h) |
由表 1可知, 甲亢患者治疗中131I发射出来的射线与检测所得的剂量当量率跟131I的剂量值成正比关系, 给与治疗的131I剂量越大, 患者所受的治疗辐射越多, 同时操作的医务工作者所受的职业辐射也越多。自表 1所示, 以平均每位患者给予2.22×108Bq(6mCi)的131I为例, 6 mCi的131I在5cm范围所产生的辐射值为0.8mSv/ h, 而核医学工作者在配制患者所需剂量的131I溶液时(平均距离≤5cm)平均所需时间为180s, 治疗一例甲亢患者所接受的职业辐射平均为0.04mSv, 按平均每年治疗甲亢患者200人次计算, 超过年有效剂量5 mSv的工作人员管理限值, 所以必须多个工作人员轮流操作, 以减少个人年辐射剂量[4]。然而目前131I的年等效操作量占医院核医学科放射性核素总活度的比例越来越高, 131I治疗的病例也与日俱增, 核医学技术人员因操作接触131I的几率也越来越多, 所以进行病房环境的辐射安全性探讨越显必要[5]。
3.2 131I剂量当量率与方位、距离的关系由表 2可知, 甲状腺正前方的剂量当量率明显大于其正后方及左、右两侧, 这与甲状腺的解剖位置及131I所产生的射线特性有关, 甲状腺分左、右两叶, 位于甲状软骨下方、气管的两侧, 中间由峡部相连, 由被膜固定在气管和环状软骨上, 左右两叶上极内侧有悬韧带将甲状腺悬吊在环状软骨上, 因此在吞咽动作时, 腺体随之上下移动。正常情况下甲状腺靠近颈部的前方, 离后侧较远。131I是β衰变核素, 发射99%的β射线和1%的γ射线, 131I放射出的β射线90.4%的能量为191.7 keV, 因其能量低、射程短(约1~2.2mm), 基本上可被甲状腺或者软组织吸收, 又因甲状腺靠近颈部正前方, 而相对而言, 正后方、左、右侧的软组织较多, 所吸收的射线能量相对较多, 所以测得的剂量当量率明显低于正前方, 同时, 相同剂量的131I在距甲状腺不同高度不同水平距离上的剂量当量率, 也有着明显的差距:131I服药后即刻, 在相同水平距离, 不同高度上, 放射性碘液主要集中在胃部, 尚未被甲状腺所吸收, 所以距甲状腺水平-50cm处所能测得的剂量当量率明显大于其他两个高度所测得的剂量当量率。而在相同高度不同水平距离上, 甲状腺水平高度和距甲状腺-50cm高度位置, 所测剂量当量率随着距甲状腺水平距离的增加, 明显减少, 不同的是在距甲状腺高度+50cm处, 不同水平距离所测得的剂量当量率无明显变化, 分析原因如下:①服药后即刻放射性131I溶液主要集中在胃部, 与所测点直线距离较远, 辐射影响本身就较小。②131I放射出来的99%是β射线, β射线存在散射现象, 所以在距离较远处测量β射线的剂量当量率, 有一定的测量误差。有此测量, 其在职业辐射和公共辐射方面有一定的意义:即尽量避免与服用131I溶液的患者正面接触, 同时尽量与服药患者保持一定的距离(推荐100cm以上), 以避免受到不必要的照射。
3.3 131I剂量当量率与时间的关系由表 3可以看出, 131I治疗后患者甲状腺周围的剂量当量率随着时间延长有着明显的变化趋势:甲状腺对131I有着选择性浓聚的特性, 随着甲状腺摄取131I量的逐渐增多, 甲状腺部位的剂量当量率明显增加, 达到一个最大的稳定值; 而与此相反的是, 由于胃肠不吸收131I, 所以距甲状腺-50cm处的131I量因为甲状腺的吸收及排泄原因而迅速减少, 剂量当量率将逐渐趋向于同期的本底水平。此外, 131I存在核素衰变的现象, 131I物理半衰期为8.1d, 平均生物半排期为120d, 有效半减期为7.6d。也参与人体的新陈代谢, 随着时间的推移, 甲状腺内的131I量将逐渐衰变、代谢而减少[6], 所以周围辐射值也将会逐渐减少而最终达到自然本底水平。
因条件所限, 研究病例较少, 更进一步的研究尚待扩大患者的样本量, 以求数据更为合理科学。
| [1] |
陈再君. 碘-131治疗甲状腺疾病的研究现状[J]. 临床荟萃, 2004, 19(4): 228-229. DOI:10.3969/j.issn.1004-583X.2004.04.036 |
| [2] |
张承刚. 甲状腺疾病核治疗学[M]. 北京: 原子能出版社, 2003.
|
| [3] |
GBZ126-2002, 医用电子加速器卫生防护标准[S].
|
| [4] |
丁颖, 陆汉魁, 朱瑞森, 等. 大剂量131I治疗甲状腺癌的辐射防护安全性探讨[J]. 现代护理, 2011, 5(8): 125-126. |
| [5] |
贾强, 何雅静, 孟召伟, 等. 131I治疗病房环境辐射安全性探讨[J]. 中国医学创新, 2011, 16(6): 26-27. |
| [6] |
饶爱华, 叶津, 李巧平, 等. 分化型甲状腺癌术后口服大剂量131I治疗的护理[J]. 护理研究, 2007, 21(2B): 440-441. |