鼻咽癌是最常见的头颈部恶性肿瘤之一, 放射治疗简称放疗为首选治疗方式, 颈部是常规照射靶区, 而放疗后可导致甲状腺功能的异常, 特别是亚临床甲状腺功能减退(subclinical hypothyroidism, SHT)简称亚甲减的发生[1]。亚甲减是指无或有甲减的症状, 化验检查促甲状腺激素(TSH)升高(>4.5vIU/ ml)而游离甲状腺素(FT4)、游离三碘甲状腺原氨酸(FT3)在正常范围内的甲状腺功能减退程度最轻的形式。放疗后亚甲减指有颈部或甲状腺放疗的病史, 排除其他甲状腺疾病。笔者分析鼻咽癌放射治疗后SHT患者甲状腺功能及血脂的变化, 为其治疗提供依据。
1 材料与方法 1.1 临床资料自1998年11月至2002年11月首程治疗且经病理证实的76例鼻咽癌患者, 随访并资料完整者76例, 其中36例放疗后发生SHT为SHT组, 男26例, 女10例, 年龄13 ~75岁, 中位年龄50岁; 另外40例未出现甲状腺功能异常为对照组(NC组), 男28例, 女12例, 年龄14~73岁, 中位年龄52岁。所有患者均按UICC1997年分期:Ⅰ、Ⅱ、Ⅲ、Ⅳ期患者分别为2、18、21、35例, 病理类型低分化鳞癌69例、中分化鳞癌2例、未分化癌5例, SHT、NC两组在年龄、性别、分期及病理类型等方面比较, 差异均无显著性。
1.2 治疗76例患者均采用体外放疗, SHT、NC组常规放疗分别为17、18例, 适形放疗分别为19、22例; 单纯放疗分别为10、10例, 放疗联合化疗分别为26、30例。
1.2.1 常规放疗技术面颈联合野放疗至DT 36Gy/18次分割(fractions, f), 改耳前野避开脊髓加量至DT 50Gy/25f, 颈后及上颈电子线补量至DT 50Gy, 下颈、锁骨上野单前野垂直照射; 鼻咽原发灶和阳性淋巴结区DT (66~76) Gy/(33~38) f, 预防区DT (50~60) Gy/(25~30) f。
1.2.2 适形调强放疗鼻咽原发灶和阳性淋巴结区2.2Gy/f至DT (66~77) Gy/(30~35) f, 鼻咽预防区2.0Gy/f至DT50~ 66Gy/25~33f;下颈、锁骨上预防区1.8Gy/f至DT (50~59.4) Gy/(27~33) f。甲状腺受照射剂量DT40~60Gy, 中位剂量DT50Gy, 两组照射剂量无差异。
放疗前76例患者甲状腺功能均正常, 放疗结束后每2~6个月复查甲状腺功能及血脂, 36例并发SHT即TSH>4.5μIU/ ml、FT4、FT3正常, 其中20例患者有轻度甲减症状, 如乏力、表情淡漠、动作缓慢、记忆力减退、皮肤干燥肿胀、便秘、畏寒等。36例患者均给予左甲状腺素LT4口服, 从小剂量25μg/d开始, 逐渐加量直至TSH恢复正常0.3~4.5μIU/ml, 然后维持治疗。
1.3 血标本测定方法于早晨7:00空腹8h采取静脉血, 留取血清, 应用日本奥林帕斯公司AU640全自动生化分析仪, 测定血清中TC、TG、HDL-C、LDL-C浓度; 应用荧光免疫法测定TSH、FT3、FT4水平, 并分别进行比较。
1.4 随访放疗后2个月开始, 每2~6个月来院复查一次, 随访间期24~78个月, 中位随访时间48个月。末次随访至2006年2月。失访3人, 随访率96%。
1.5 统计方法使用SPSS11.0软件进行数据处理, 以P < 0.05为有统计学差异。
2 结果 2.1 近期疗效76例鼻咽癌放疗后完全缓解(CR)60例, 3个月后复查又有8例达CR, 总计CR率为89.5%, 部分缓解(PR)8例, 有效率(CR+PR)为100%。
2.2 毒性反应76例均发生粘膜炎, 其中1、2、3、4级分别有6、29、32、9例; 72例伴有口干, 4例无口干; 皮肤反应1、2级有58例, 3级18例。
2.3 SHT发生时间1例发生于放疗后1a内, 3例发生于放疗后1~2a, 10例发生于2~3a, 7例发生于3~4a, 6例发生于放疗后4~5a, 9例发生于放疗5a后。75%(27/36)的SHT发生于放疗后5a内。
经LT4治疗后, 20例有轻度甲减症状者, 18例(90%)症状消失, 1例症状减轻, 1例无明显变化。口服LT4剂量最小25μg, 最大100μg, 中位剂量50μg。治疗后无1例进展为甲减。
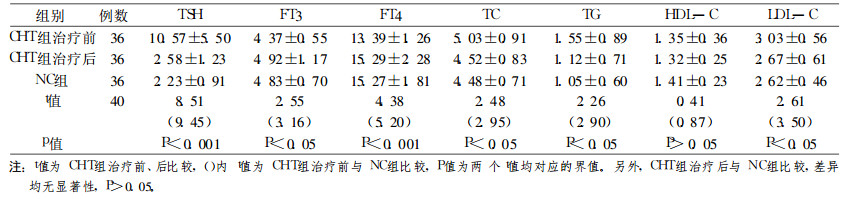
2.4 甲状腺功能及血脂的变化36例SHT患者LT4治疗前、后及NC组甲状腺功能及血脂的变化如表 1, 测定值以均数±标准差(x±s)表示。
|
|
表 1 SHT组LT4治疗前、后及NC组甲状腺功能及血脂的变化 |
放疗为鼻咽癌的首要治疗方式, 治愈率较高, 本组近期完全缓解率为89.5%, 有效率(CR+PR)为100%。主要急性毒性反应为粘膜炎与口干。黏膜炎经对症处理后, 均能痊愈, 口干随时间延长逐渐好转, 大多2a后基本恢复正常。近来研究发现, 随着随访时间的延长, 鼻咽癌患者放疗后, 可诱发甲状腺功能异常, 特别是亚甲减及甲减的发生, 最常见的为亚甲减, 其发生率与甲状腺的放疗体积、剂量及分割方式有关, 甲状腺受照射体积越多、剂量越大及每次照射分割剂量越大时, 发生亚甲减的几率越高[1]。亚甲减主要靠生化检测诊断, 人群发病率为3%~15%, 老年女性高达17% ~26%[2], 亚甲减约40%可进展为甲减, Fatourechi等[3]研究发现当患者的TSH分别大于6.0、7.0、9.0mU/L时, 进展为甲减的百分率将逐渐增高, 相对应为36%、48%、67%, 尤其是老年人, TSH升高明显>20.0mU/L、有头颈部放疗病史等是亚甲减向甲减发展的危险因素, 具有很强的预测价值。
亚甲减为甲状腺功能减退的最轻形式, 文献报道有25%~ 50%的患者可有甲状腺功能不足的症状[4], 如皮肤干燥、记忆力减退、疲乏无力、怕冷、眼睑浮肿、便秘等症状, 本组患者75% (20/36)有甲减症状, 经LT4治疗后, 90%(18/20)症状消失, 且无1例进展为甲减。亚甲减患者虽然FT3、FT4在正常值范围内, 但FT3、FT4值均较低, 与甲状腺功能正常的对照组相比有显著性差异, 经LT4补充治疗后, FT3、FT4值均有升高, 与对照组比较, 差异无显著性。因此, 鼻咽癌放疗后亚甲减患者应给予LT4补充治疗, 其治疗目的有三个:①改善亚甲减临床症状; ②防止其发展为临床甲减及与此相关的疾病; ③改善血脂谱, 降低患者心血管疾病的危险。本组亚甲减患者LT4治疗前TC、TG、LDLC均较高, 与对照组及治疗后比较, 差异均有显著性, 血脂代谢异常, 可增加心血管疾病的发生危险。Hak等[5]研究指出, 亚甲减是老年妇女动脉硬化及心肌梗死的独立危险因素, LT4干预治疗后可以降低心血管疾病的发病率及死亡率。
鼻咽癌患者甲状腺功能异常多发生在放疗后5a内, 高峰在放疗后2~3a[6], 本组75%(27/36)亚甲减发生在5a内, 因此, 鼻咽癌患者放疗后, 应至少每6个月检查一次TSH、FT3、FT 4连续5a以上, 以及时发现甲状腺功能异常, 并及时治疗, 以预防甲减及心血管疾病的发生。
| [1] |
Jereczek-Fossa B A, Alterio D, Jassem J, et al. Radio therapy -induced thyroid disorders[J]. Cancer Treat Rev, 2004, 30(4): 369-384. DOI:10.1016/j.ctrv.2003.12.003 |
| [2] |
SurksMI, Ortiz E, Damiels G H, et al. Subclinical thyroid disease:scientific reviewand guidelines for diagnosis and management[J]. JAMA, 2004, 291: 228-238. DOI:10.1001/jama.291.2.228 |
| [3] |
Fatourechi V, Lankarani M, Schryver P G, et al. Factors influencing clinical decision stointiatet hyroxine therapy for patients with mild increased serum thyrotropin (5.1-10. 0mIU/L)[J]. Mayo Clinproc, 2003, 78(5): 554-560. DOI:10.4065/78.5.554 |
| [4] |
Zulewski H, Muller B, Miserez A R, et al. Estimation of tissue hypothyroidism by a new clinical score:evaluation of patients with various grades of hypothyroidism and controls[J]. J Clin Endocrinol Metab, 1997, 82(3): 771-776. |
| [5] |
Hak A E, Pols H A, Visser T J, et al. subclinical hypothyroidism is an independent risk factor for a therosclerosis and myocardial infarction in elderly women:the Rotterdam Study[J]. Ann Intern Med, 2000, 132(4): 270-278. |
| [6] |
Colevas A D, Read R, Thornhill J, et al. Hypothyroidism incidenc eaftermulti modality treatment for stage Ⅲ and Ⅳ squamous cell carcinomas of the headandneck[J]. Int J Radiat Oncol Biol Phys, 2001, 51: 599-604. DOI:10.1016/S0360-3016(01)01688-1 |