介入放射学是近几年发展较快的一门新学科, 虽然它具有创伤小、疗效快可顺血管进入身体各部位等优点, 然而介入治疗时X射线曝光量大, 曝光时间长, 这给介入操作者在X射线床侧长时间工作带来较大剂量负担, 为了解淄博市介入操作人员的辐射效应, 就两种不同型号X射线机、两种不同照射条件, 并以标准模拟散射体[1]为参照对象, 对使用上球管及下球管介入治疗时的辐射场剂量进行了监测, 从中找出辐射场的分布规律, 以探讨辐射防护中存在的问题, 为搞好辐射防护提供一定的参考依据。
1 材料与方法 1.1 仪器与设备介入用X射线机、标准模拟体、国产BH3103A便携式x-r剂量率仪、钢卷尺。
1.2 被监测设备曝光测试条件床上球管机62 kV 1.3 mA (自调); 床下球管机70 kV 3 mA。
1.3 测量点的选择与测量方法以某医院日本产的DBN-1385324 C型臂(下球管)X射线机、南京产的NC100-A(上球管) X射线机为测量对象, 选择上球管机焦点到诊视床距离为75 cm, 焦皮距为60 cm, 诊视床上放置标准模拟散射体[1]。床下球管调整到模拟体的正下方, 不管上球管及下球管的监测均以模拟体中心与有用线束轴心相重合, 参照立、卧位防护测试法把照射野调到25 cm × 20 cm, 并把监测点设在介入治疗时的头位、胸位、腹位及性腺, 以有用线束轴心为中心, 沿床侧相应测试平面上向左向右每50 cm处作为一测试点。
2 辐射场的分布测试结果与分析床上与床下球管介入治疗时的空气比释动能率比较, 见表 1。
|
|
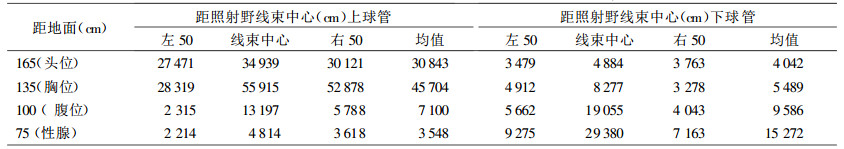
表 1 床上、床下球管介入治疗时空气比释动能率比较(×10-8 Gy/h) |
本次模拟监测中, 尽管床上球管机使用条件较床下球管机(kV、mA)小, 但是由于床上球管式的照射线呈淋浴式, 介入治疗人员大部分表露在X射线下, 受照剂量也就相应增高, 其平均剂量率值相应也较大。附表中还看出上球管式照射野线束中心向右50 cm处的剂量率高于照射野线束中心向左50 cm处的剂量率, 有的达到1.5倍, 下球管式与此正相反, 只有头位处照射野线束中心向右50 cm处的剂量率高于照射野线束中心向左50 cm处的剂量率0.08倍, 可忽略不计。目前未发现上述情况的有关类似报道, 分析原因, 这可能是物体对射线的折射有关, 也可能是有用线束照射量不对称性大于5 %的缘故, 所以说介入治疗X射线机有用线束不对称性测试也是介入放射防护中的一个重要环节。
3 讨论笔者测量的射线在性质上属于散射线, 测量结果受场所中诸多因素的影响, 但仍显示出它所具有的规律性, 即:射线束中心的辐射剂量率值较两边的辐射剂量率值大。从上球管剂量分布看以胸位最高, 其次是头位、腹位及性腺, 这与有关文献报道相一致[3], 下球管剂量分布以下肢>腹位>胸位>头位, 逐渐呈上升的趋势。从监测结果看介入治疗时上球管辐射场剂量率均值较下球管辐射场剂量率均值高, 使用床下球管的操作医生所受辐射剂量比使用床上球管低的多, 主要是床板能屏蔽部分射线, 病人也能吸收部分射线, 而床上球管式的既有有用线束又有较多的散射线, 从而使介入操作人员所接受的辐射剂量较高, 因此, 应尽可能使用下球管式的X射线机。
根据《医用诊断X射线卫生防护标准》 [1]中所规定的立、卧位透视防护区测试平面上的空气照射量率, 分别不大于1.29 × 10-6 C.kg-1和3.87 × 10-6 C.kg-1 (约相当于43 μSv/h和130 μSv/h)的限值及相关防护标准中规定的医用X射线机房控制室内的剂量率不大于0.645 ×10-6 C.kg-1(约相当于21 μSv/h)的限值, 从24个测试点中, 有16个测试点<3.87 × 10-6C.kg-1, 有9个测试点<1.29 × 10-6 C.kg-1, 只有2个测试点低于0.645 × 10-6 C.kg-1的限值要求, 分别占检测合格率的66.6%, 37.5%, 8.3 %, 从中看出介入操作医生比常规医用X射线诊断医生所接受的辐射剂量率高2.73倍至21.37倍, 所以, 对经常进行介入操作的医生所接受的X射线累计剂量应引起足够的重视。
我国开展介入放射学诊断和治疗起步较晚, 据报道[2]个人剂量监测没有发现超过50 mSv.a-1限值的情况, 这与工作量较小有关, 一般医院年工作量在20例上下, 仅是国外同行的五分之一左右, 若年工作量超过1 000例时预计可达66.6 mSv.a-1, 因此, 对经常进行介入的医生限制超剂量操作, 并经常轮换以加大二次操作间隔时间, 穿戴铅当量不小于0.25 mm的铅橡胶防护衣、脖套、头套及铅防护镜, 在不影响正常介入操作的条件下, 身体尽量远离X射线和病人, 避开有用线束的直接照射, 并要附加防护设施, 提高自身的防护意识。
| [1] |
GB8279-87, 医用诊断X射线卫生防护标准[S].
|
| [2] |
侯金鹏, 邓大平, 朱建国, 等. 介入放射学工作者剂量水平与评价[J]. 中国辐射卫生, 1997, 6(4): 216-217. |
| [3] |
胡芳芳, 许晓红. 介入治疗操作者受照剂量检测与分析[J]. 中国辐射卫生, 1996, 5(2): 112-113. |