扩展功能
文章信息
- 葛安琪, 吴昆哲, 徐晓华
- GE Anqi, WU Kunzhe, XU Xiaohua
- 毒蕈中毒并发多器官功能衰竭1例报告并文献复习
- Mushroom poisoning complicated with multiple organ disfunction syndrome:A case report and literature review
- 吉林大学学报(医学版), 2017, 43(02): 412-415
- Journal of Jilin University (Medicine Edition), 2017, 43(02): 412-415
- 10.13481/j.1671-587x.20170239
-
文章历史
- 收稿日期: 2016-04-25
在我国毒蕈中毒时有发生。毒蕈种类繁多,且一种毒蕈可含有多种毒素,毒素之间存在交替拮抗或相互增强其毒性作用,加之饮食习惯、个体差异等不同,毒蕈中毒临床表现复杂,目前尚无治疗毒蕈中毒的特效解毒药,病死率高[1-2]。由于毒蕈毒素主要以结合蛋白毒素为主,临床主要采用血浆置换清除毒素。近年来国内外相关研究[3-4]显示:血浆置换联合应用血液净化可取得较好的疗效。本院收治毒蕈中毒并发多器官功能衰竭患者,经血浆置换联合血液灌流及血液透析序贯血液净化治疗后好转,本文作者将救治经过进行总结,并进行相关文献复习,旨在深化对毒蕈中毒的认识并为其救治提供资料。
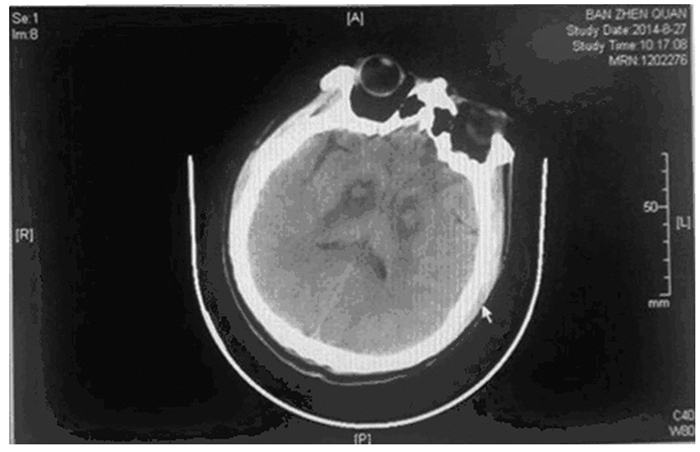
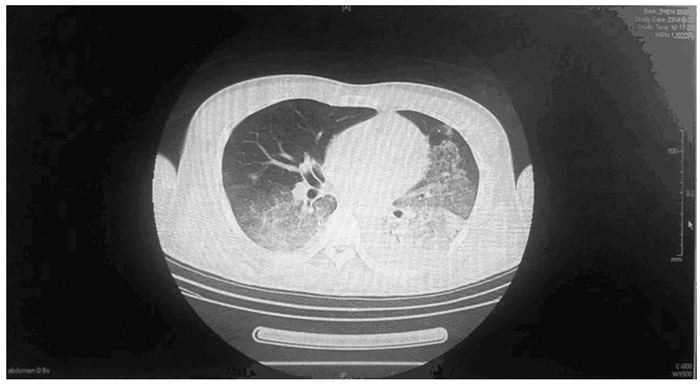
1 临床资料 1.1 一般资料患者,男性,25岁,因间断恶心、呕吐、腹泻伴腰背痛13h于2014年8月21日入院。缘于13h前食用蘑菇后出现恶心、呕吐,呕吐物为胃内容物,伴腹泻2次,为棕黑色水样便,伴腰背部、会阴区疼痛,无放散痛,小便量少,为棕黑色。急诊以“蘑菇中毒”收入本院。既往存在溶血、黄疸病史,给予对症治疗后好转,但病因不明。查体:意识清楚,体温37℃,血压118/83mmHg,呼吸15 min-1,脉搏60 min-1,血氧99%,双瞳等大同圆,直径约为3 mm,对光反射灵敏,巩膜轻度黄染,无球结膜水肿,未见蜘蛛痣、肝掌。双肺呼吸音粗,未闻及明显干湿啰音。心率60 min-1,律齐,各瓣膜未闻及杂音。腹部平软,无肌紧张,全腹有压痛,上腹为著,双肾区叩痛 (+),肝脾肋下未触及。四肢活动灵活,肌力5级,双下肢轻度发绀,无浮肿。其他医院泌尿系超声:双肾实质回声增强、增厚。入院后完善相关检查:全血细胞计数,白细胞计数29.87×109L-1,中性粒细胞88.6%,红细胞计数3.00×1012L-1。离子和肾功能检查:尿素15.1 mmol·L-1,肌酐375.0 μmol·L-1,钾6.9 mmol·L-1。肝功能检查:天门冬氨酸氨基转换酶558 IU·L-1,丙氨酸氨基转换酶486 IU·L-1,总胆红素82.9 μmol·L-1,直接胆红素43.5 μmol·L-1,间接胆红素39.4 μmol·L-1。直接抗人球蛋白实验阳性。APACHE Ⅱ评分28分。骨穿结果回报为增生性贫血伴血小板减少。头部CT (图 1) 示双侧基底节区可见对称性类圆形低信号影,边界不清,双侧基底节区改变,结合病史考虑中毒后脑缺氧、缺血所致。肺部CT (图 2) 示右肺上叶后段、下叶及左肺内可见斑片状、片状密度增高影,边界不清,以左肺下叶为著,考虑双肺炎症可能性大。脑功能监测示:异常脑电图,广泛、弥漫性的慢波活动,偶见不规则θ波,提示预后较差。综上,可明确多器官功能衰竭、溶血性贫血、毒蕈中毒等临床诊断。
|
| 图 1 毒蕈中毒并发多器官功能衰竭患者头部部分CT表现 Figure 1 Appcarence of part of head CT in patient with mushroom poisoning complicated with multiple organ disfunction syndrome |
|
|
|
| 图 2 毒蕈中毒并发多器官功能衰竭患者胸部部分CT表现 Figure 2 Appearence of part of chest CT in patient with mushroom poisoning complicated with multiple organ disfunction syndrome |
|
|
患者入院后即给予血浆置换 (隔日1次) 清除体内毒物,并辅以持续血液灌流清除体内蓄积的小分子毒素, 保护脏器,并给予护肝、抑酸、保肾和抗感染等对症治疗。经积极治疗后患者转氨酶和活化部分凝血活酶时间 (APTT) 有所下降,但血红蛋白和血小板持续下降,间接胆红素持续上升,尿素、肌酐下降不明显,期间患者曾出现谵妄、躁动,且于第2次血浆置换后出现呼吸骤停、心率血压下降,经气管插管,呼吸机辅助通气,积极心肺复苏,抢救后恢复自主呼吸,但意识未恢复。全院会诊后考虑: ①患者血红蛋白下降、乳酸脱氢酶升高、间接胆红素升高、网织红细胞升高、外周血破碎红细胞计数>2%,提示存在微血管病性溶血性贫血,又因有血小板下降,考虑不除外血栓性微血管病,治疗上可继续行血浆置换并辅以激素冲击治疗;②患者既往有溶血病史 (病因不明),入院查直接抗人球蛋白实验阳性,考虑并发自身免疫性溶血性贫血可能性大,给予激素冲击治疗,并完善抗核抗体系列等免疫系统检查;③患者病情进展迅速,已出现肝衰竭、肾衰竭,病情危重,预后差。继续给予血浆置换联合血液灌流及血液透析序贯血液净化治疗,应用甲强龙0.5g每日1次静点冲击治疗3d,并辅以间断输注红细胞与血小板及积极支持对症治疗。3d后激素逐渐减量应用,患者肝肾功能明显好转,血红蛋白及血小板较前略有恢复,但意识状态仍呈昏迷状态,反复发热,最高体温39.0℃,尿量少。进一步查头部CT,提示中毒后脑缺氧、缺血;脑功能监测提示脑功能抑制严重。肺CT提示双肺炎症可能性大。遂调整抗生素为亚胺培南西司他丁,并给予营养神经对症治疗,继续血浆置换联合血液灌流及血液透析序贯血液净化治疗。治疗3d后患者可自主睁眼,刺激有躲避动作,但痰量增多,仍反复发热,给予床头气管切开术,并送检痰培养,回报为泛耐药鲍曼不动杆菌,联合应用利奈唑胺及米卡芬净,并继续血液滤过治疗。
1.3 转归患者经血浆置换4次,联合血液灌流及血液透析序贯血液净化治疗,并辅以激素冲击等积极对症支持治疗后脱离生命危险,生命体征平稳,各生化指标较治疗前均明显改善。但出现小脑共济失调、智力下降和反应迟钝等并发症,后续辅以康复训练,现病情平稳。
2 讨论毒蕈毒素主要以与蛋白质结合的大分子毒素为主,其在机体内引起各脏器损伤又可导致各类内源性毒素增加,目前尚无解救毒蕈中毒的特效解毒药,临床主要采用血液净化及血浆置换等方法清除毒素。血液透析通过弥散清除毒素,适用于水溶性高、相对分子质量小、与血浆蛋白结合率低的中、小分子毒素[3]。血液透析在清除毒蕈毒素方面的效果不佳,但在纠正水电解质紊乱、清除炎症因子及多余水分,稳定水、电解质和酸碱平衡中起着不可替代的重要作用。血液灌流是借助体外循环,通过灌流器清除外源性或内源性毒物[4],适用于脂溶性中、大分子或血浆蛋白结合率高的毒物,另外对肝、肾功能衰竭所产生的中分子物质,如胆红素也能清除;但不能清除血肌酐、尿素氮、磷酸盐、水及电解质等小分子毒物,而且其主要清除血液中游离的毒素,对已与蛋白密切结合的毒素效果不佳。血浆置换通过与正常血浆进行置换,可直接清除血液有形成分以外的所有大、中和小分子物质,包括与血浆蛋白结合的外源性毒素、肝细胞损害时产生的大量内源性毒素和炎症因子等,其对有害物质的清除范围较传统血液净化方式更广,能明显降低血液及脑脊液中毒素浓度,减少毒素对靶器官的损害[5]。血浆置换还可通过补充新鲜血浆补充血浆蛋白、凝血因子和调理素等生物活性物质,有利于修复受损细胞和组织。血液透析、血液灌流和血浆置换在血液净化方面有各自的优点和不足,合理应用及联合应用能明显提高救治成功率及缩短病程[6-10]。血液净化是指把患者血液引出体外,通过血液净压装置除去某种致病物质 (毒素),达到血液净化、治疗疾病的目的。血液净化包括血液透析、血液滤过、血液灌流、血浆置换和免疫吸附。临床上为达到最佳净化效果,序贯地进行上述血液净化方法,称为序贯血液净化。
毒蕈中毒在食物中毒事件中占很大比例,临床症状又因毒素种类和含量、烹调方法、饮食习惯和个体差异等的不同而表现各异,且多为混合症状[11-13]。本例患者以消化道症状为首发症状,病情进展快,迅速波及肝、肾、血液及中枢神经等多系统,引起多器官功能衰竭,结合临床表现考虑为鹅膏菌属毒蕈中毒,该型毒蕈毒素包括鹅膏毒肽、鬼笔毒肽和毒伞素三大类。鹅膏毒肽属慢性毒素,毒力较强,通过抑制真核生物的RNA聚合酶 (尤其是RNA聚合酶Ⅱ) 的活性和DNA转录,导致细胞合成停止和细胞死亡。鬼笔毒肽和毒伞素是快作用毒素,毒力较弱。鬼笔毒肽能专一性地与丝状肌动蛋白F-actin结合,形成大量F-actin毒肽复合体,从而损害肝细胞的内质网。这3类毒素对肝脏、肾脏和心脑等各内脏组织均造成损害,中毒者最终因体内多器官功能衰竭而死亡,病死率高[14]。早期清除体内毒素,阻断其对体内重要脏器的损害尤为重要。血液透析清除大分子毒素效果差,但对小分子物质可快速、有效地清除,并可纠正水、电解质、酸碱平衡紊乱,稳定内环境;血液灌流可通过吸附作用将毒素清除,但易出现饱和现象,联合血浆置换既可除去患者体内的外源性和内源性毒性物质,又可补充血浆蛋白、凝血因子等生物活性物质,有利于肝细胞再生,并起到保护重要脏器功能的作用。患者病程中出现血红蛋白下降、乳酸脱氢酶升高、间接胆红素升高、网织红细胞升高、外周血破碎红细胞计数>2%、血小板下降,考虑存在血栓性微血管病,其本质上为微血管内皮细胞受损,损伤的内皮细胞刺激局部凝血系统和血小板,形成微血栓,从而导致微血管病性溶血性贫血、血小板下降及多器官损伤。经典血栓性微血管病可分为以微血管病性溶血性贫血、血小板下降、中枢神经系统损害、肾脏损耗及发热为临床表现的血栓性血小板减少性紫癜和以微血管病性溶血性贫血、血小板下降、肾脏损害为临床表现的溶血尿毒综合征。一些疾病,如系统性红斑狼疮、恶性高血压、妊娠相关肾病和药物也都可导致血栓性微血管病的病理损伤,因此又被称为继发性血栓性微血管病。不同病因的血栓性微血管病发病机制不同,治疗方法也不尽相同。目前认为血栓性血小板减少性紫癜为ADAMTS-13活性下降,不能将超大分子的血管性血友病因子 (vWF) 裂解为小分子,在血流剪切力的作用下vWF逐渐延长,可导致血小板聚集,进而形成微血管血栓。临床上以中枢神经系统受累为主,治疗上应尽快行血浆置换,因其可补充大量ADAMTS-12,清除ADAMTS-13抗体或大分子vWF,急性期可联合激素治疗[15]。溶血尿毒综合征是由细菌毒素直接损伤内皮细胞或细菌毒素产生的酶间接导致内皮损伤、或补体异常等因素所致。临床上以肾脏受损为主,因此治疗上应特别注意水电解质平衡,血液透析为重要措施[16]。而继发性血栓性微血管病发病机制多与原发病相关,如系统性红斑狼疮患者的自身抗体、免疫复合物可损伤血管内皮细胞;恶性高血压患者血压急剧升高可直接损伤血管内皮细胞并刺激机体产生多种缩血管物质进一步损伤血管内皮,其治疗原则多以治疗原发病为主。血栓性微血管病的诊治目前仍是一个挑战性的问题,如不能及时诊治易导致死亡。本例患者病程中出现微血管病性溶血性贫血、血小板减少,既往无系统性红斑狼疮、高血压等病史,临床出现中枢神经系统损伤、肾脏损伤、发热等,治疗上给予血浆置换联合激素治疗,治疗后血红蛋白、血小板均升至正常,乳酸脱氢酶降至正常,达到完全缓解。考虑为血栓性微血管病可能性大,但因缺少病理及相关特异性检查,故其诊断及病因尚不能明确。
综上所述,早期 (4~6h内最佳) 应用血浆置换联合血液灌流及血液透析序贯血液净化治疗 (一般3次以上的全量血浆置换) 可以迅速清除所有大、中和小分子毒素,不但将与血浆蛋白结合的毒素清除,还可同时清除各类炎症介质、内毒素,阻止由于炎症介质激发的“瀑布效应”,缓解全身炎症反应,修复受损细胞和组织,有效治疗毒蕈中毒并发多器官功能衰竭,快速恢复各组织器官功能,从而提高存活率,改善预后[17-20]。对于出现微血管病性溶血性贫血、血小板减少、微循环中血小板血栓造成的器官受累,如发热、头痛和少尿等表现时应考虑是否存在血栓性微血管病,治疗上可给予血浆置换联合激素治疗。如并发多器官功能衰竭,应加强抢救意识,提高自身对危重情况的处理能力。
| [1] | 卯晓岚. 中国毒菌物种多样性及其毒素[J]. 菌物学报, 2006, 25(3): 345–363. |
| [2] | Ward J, Kapadia K, Brush E, et al. Amatoxin poisoning:case reports and review of current therapies[J]. Emerg Med, 2013, 44(1): 116–121. |
| [3] | 兰祥莉. 血液透析抢救药物中毒及毒物中毒的护理[J]. 大家健康:学术版, 2012, 6(7): 53. |
| [4] | Ghannoum M, Gosselin S. Enhanced poison elimination in critical care[J]. Adv Chronic Kidney Dis, 2013, 20(1): 94–101. DOI:10.1053/j.ackd.2012.09.002 |
| [5] | Williams ME, Balogun RA. Principles of separation:indications and therapeutic targets for plasma exchange[J]. Clin J Am Soc Nephrol, 2014, 9(1): 181–190. DOI:10.2215/CJN.04680513 |
| [6] | 曾俊峰. 血液灌流急救53例重症中毒患者临床观察[J]. 当代医学, 2015, 21(20): 68–69. |
| [7] | 陈运超, 李婉媚, 李小强. 血浆置换治疗急性白毒伞中毒65例临床分析[J]. 海南医学, 2013, 4(7): 954–956. |
| [8] | Ward J, Kapadia K, Brush E, et al. Amatoxin poisoning:Case reports and review of current therapies[J]. Emerg Med, 2013, 44(1): 116–121. |
| [9] | 王辉, 张彧, 龚平, 等. 序贯性血液净化治疗毒蕈中毒并多器官功能损害的临床观察[J]. 中外健康文摘, 2012, 9(23): 69. |
| [10] | 毕喜兵, 牛明华. 蘑菇中毒肝脏损害的治疗体会[J]. 中国医药指南, 2014, 10(7): 19–21. |
| [11] | 韩东锋, 孙芳芳, 武艳萍, 等. 血液滤过抢救毒蕈中毒致多脏器衰竭1例[J]. 中国老年学杂志, 2012, 32(1): 173–174. |
| [12] | Vanooteghem S, Arts J, Decock S, et al. Four patients with Amanita Phalloides poisoning[J]. Acta Gastroenterol Belg, 2014, 77(3): 353–356. |
| [13] | Colak S, Kandis H, Afacan MA, et al. Assessment of patients who presented to the emergency department with mushroom poisoning[J]. Hum Exp Toxicol, 2015, 34(7): 725–731. DOI:10.1177/0960327114557902 |
| [14] | 张黎光, 李俊志, 祁鹏, 等. 毒蕈中毒及治疗方法研究进展[J]. 中国食用菌, 2014, 33(5): 1–5. |
| [15] | 于峰, 赵明辉. 血栓性微血管病诊治进展[J]. 实用医院临床杂志, 2012, 9(2): 8–10. |
| [16] | 王兆钺. 血栓性微血管病鉴别诊断与治疗的进展[J]. 中华血液学杂志, 2015, 36(3): 254–257. |
| [17] | Apperley S, Kroeger P, Kirchmair M, et al. Laboratory confirmation of Amanita smithiana mushroom poisoning[J]. Clin Toxicol (Phila), 2013, 51(4): 249–251. DOI:10.3109/15563650.2013.778995 |
| [18] | 陈桂花. 17例急性毒蕈中毒患者的临床分析[J]. 求医问药 (下半月), 2013, 11(10): 52–53. |
| [19] | 夏志伟, 丁红涛, 李永胜, 等. 血液灌注联合持续床边血液滤过抢救重度有机磷中毒的临床疗效[J]. 武汉大学学报:医学版, 2013, 32(2): 290–292. |
| [20] | Mengs U, Pohl RT, Mitchell T. Legalon® SIL:the antidote of choice in patients with acute hepatotoxicity from amatoxin poisoning[J]. Curr Pharm Biotechnol, 2012, 13(10): 1964–1970. DOI:10.2174/138920112802273353 |
 2017, Vol. 43
2017, Vol. 43


