扩展功能
文章信息
- 李铤, 陈媛媛, 孙洪帅, 于秀艳, 吴雪峰
- LI Ting, CHEN Yuanyuan, SUN Hongshuai, YU Xiuyan, WU Xuefeng
- 血液学相关指标在ICU肿瘤患者细菌感染早期诊断中的应用
- Application of hematology-related indexes in early diagnosis of bacterial infectionof tumor patients in ICU
- 吉林大学学报(医学版), 2020, 46(04): 816-821
- Journal of Jilin University (Medicine Edition), 2020, 46(04): 816-821
- 10.13481/j.1671-587x.20200424
-
文章历史
- 收稿日期: 2019-11-21
重症加强护理病房(intensive care unit,ICU)患者因自身免疫力低下而发生细菌感染非常常见,因细菌感染而死亡的ICU肿瘤患者也较多,细菌感染的早发现、早治疗可以大大降低ICU患者的死亡率[1],因此ICU肿瘤患者感染早期诊断是亟需解决的问题。细菌感染时患者血液学相关指标,如降钙素原(procalcitonin,PCT)、中性粒细胞/淋巴细胞比值(neutrophil-to-lymphocyte ratio,NLR)、凝血酶原时间(prothrombin time,PT)、活化部分凝血酶原时间(active part thrombin time,APTT)和D-二聚体(D-Dimer,DD)水平会发生相应改变。有研究[2-3]显示:ICU细菌感染的脓、毒血症患者外周血中PT、APTT和DD明显升高。也有研究[4-5]显示:ICU细菌感染性休克患者NLR会升高,PCT水平是影响ICU细菌感染性休克患者预后的因素。所以血液学相关指标PT、APTT、DD、PCT和NLR在ICU患者诊断细菌感染中发挥重要作用,而上述指标在ICU肿瘤患者细菌感染早期诊断中应用的相关研究未见报道。本研究通过检测ICU肿瘤患者血液学相关指标,探讨其在ICU肿瘤患者早期细菌感染诊断中的临床应用。
1 资料与方法 1.1 一般资料回顾分析2016年10月—2018年12月入住吉林省肿瘤医院ICU的患者,将资料完善的256例肿瘤患者纳入本研究,其中男性155例,女性101例,年龄35~80岁,平均年龄(53.7±9.2)岁;肺癌116例,肝癌63例,乳腺癌32例,宫颈癌20例,结直肠癌13例,胃癌8例,食管癌4例。
1.2 诊断和纳入标准所选肿瘤患者均有明确的病理学诊断依据;根据卫健委《医院感染诊断标准(试行)》进行细菌感染诊断;所有患者未接受过放、化疗或生物治疗等干预措施,均具有完整的病历资料,入院时间均2周以上。
1.3 排除标准① 严重心脏、肝、肾疾病和自身免疫性疾病患者;②近期有出血性疾病史(如脑血管意外和手术治疗等)的患者;③近期应用抗凝药物(如阿司匹林、肝素和华法林等)的患者;④有内分泌疾病、血液病、创伤、烧伤、凝血功能障碍性疾病及近期使用磺胺类和利尿剂等药物的患者。
1.4 分组256例患者根据感染标准分为感染组189例(泌尿道感染25例,呼吸道感染87例,腹腔感染41例,血流感染36例)和非感染组67例。根据死亡情况分为存活组193例和死亡组63例。根据患者外周血PCT水平,分为PCT<0.25 μg·L-1组53例、0.25 μg·L-1≤PCT<2.00 μg·L-1组41例、2.00 μg·L-1≤PCT<10.00 μg·L-1组137例和PCT≥10.00 μg·L-1组25例。感染组与非感染组、死亡组与存活组和不同PCT水平组患者性别和年龄比较差异均无统计学意义(P>0.05)。
1.5 标本采集血清:清晨空腹抽取静脉血3 mL注入无抗凝剂采血管,室温静置30 min后3500 r·min-1离心5 min获取血清。血浆:清晨空腹抽取静脉血3 mL注入枸橼酸钠抗凝剂采血管,室温静置30 min后3 500 r·min-1离心5 min获取血浆。全血:清晨空腹抽取静脉血3 mL注入EDTA-Na2抗凝剂采血管直接送检。痰、尿、无菌体液和静脉全血标本培养采集均按《全国临床检验操作规程(第四版)》规范操作,所有培养标本均在未使用抗生素之前留取,且所有研究对象均于入ICU当天采集标本,留取标本后1 h内送至检验科。
1.6 实验室检查方法采用美国BECKMAN COULTER LH780及配套试剂检测中性粒细胞(neutrophile,NEU)和淋巴细胞(lymphocyte,LYM)计数,采用美国沃芬ACLTOP700及配套试剂检测PT、APTT和DD水平,采用德国BRAHMA PCT单管式化学发光法试剂盒检测PCT水平。患者细菌培养阳性结果是病原菌感染的金标准,采用美国BD公司PHONENIX100仪器及相应配套试剂进行细菌鉴定。
1.7 统计学分析采用SPSS17.0统计软件进行统计学分析。患者PT、APTT、DD、PCT和NLR以x±s表示,采用描述性统计分析及正态性分析,资料均符合正态性分布,2组间样本均数比较采用t检验,不同PCT水平各组间样本均数比较采用单因素方差分析。计算PT、APTT、DD、PCT和NLR在诊断ICU肿瘤患者早期细菌感染中的灵敏度和特异度,并绘制受试者工作特征曲线(ROC曲线),计算ROC曲线下面积(AUC),评价PCT预测ICU早期细菌感染肿瘤患者的死亡风险。检验水准α=0.05。
2 结果 2.1 感染组和非感染组患者血液学相关指标与非感染组比较,感染组ICU肿瘤患者PT、APTT、DD、PCT和NRL均明显升高(P<0.05或P<0.01)。见表 1。
| (x±s) | |||||||||||||||||||||||||||||
| Group | n | PT(t/s) | APTT(t/s) | DD[ρB/(μg·L-1)] | PCT[ρB/(μg·L-1)] | NLR | |||||||||||||||||||||||
| Non-infection | 67 | 13.06±2.03 | 29.28±6.01 | 1 017.16±203.97 | 0.14±0.02 | 18.94±4.49 | |||||||||||||||||||||||
| Infection | 189 | 15.22±4.22* | 32.61±8.80* | 2 379.11±411.92** | 5.29±2.56** | 25.53±6.13* | |||||||||||||||||||||||
| *P<0.05, **P<0.01 vs non-infection group. | |||||||||||||||||||||||||||||
PT、APTT、DD和NLR与PCT<0.25 μg·L-1组比较,0.25 μg·L-1≤PCT<2.00 μg·L-1、2.00 μg·L-1≤PCT<10.00 μg·L-1和PCT≥10.00 μg·L-1组早期细菌感染肿瘤患者DD和NLR均明显升高(P<0.05或P<0.01),2.00 μg·L-1≤PCT<10.00 μg·L-1和PCT≥10.00 μg·L-1组早期细菌感染肿瘤患者PT和APTT水平均明显升高(P<0.05)。见表 2。
| (x±s) | |||||||||||||||||||||||||||||
| Group | n | PT(t/s) | APTT(t/s) | DD[ρB/(μg·L-1)] | NLR | ||||||||||||||||||||||||
| PCT<0.25 μg·L-1 | 53 | 13.12±2.16 | 29.08±6.24 | 980.05±218.07 | 17.08±3.66 | ||||||||||||||||||||||||
| 0.25 μg·L-1≤PCT<2.00 μg·L-1 | 41 | 13.66±2.74 | 30.34±5.63 | 1 552.67±376.99* | 24.70±4.25* | ||||||||||||||||||||||||
| 2.00 μg·L-1≤PCT<10.00 μg·L-1 | 137 | 16.11±4.12* | 35.15±8.24* | 2 584.48±405.29** | 28.37±4.34* | ||||||||||||||||||||||||
| PCT≥10.00 μg·L-1 | 25 | 16.29±5.47* | 35.63±6.93* | 3 684.82±521.25** | 29.31±6.02* | ||||||||||||||||||||||||
| *P<0.05, **P<0.01 vs PCT<0.25 μg·L-1 group. | |||||||||||||||||||||||||||||
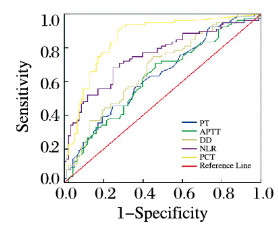
经ROC曲线分析显示:以约登指数最大时为标准,PT的AUC为0.636(95% CI: 0.554~0.719),灵敏度和特异度分别为60.8%和59.1%;APTT的AUC为0.622(95% CI: 0.538~0.706),灵敏度和特异度分别为64.6%和58.1%;DD的AUC为0.672(95% CI: 0.593~0.752),灵敏度和特异度分别为69.6%和58.1%;PCT的AUC为0.855(95%CI:0.797~0.913),灵敏度和特异度分别为70.9%和83.9%;NLR的AUC为0.752(95%CI:0.678~0.827),灵敏度和特异度分别为74.7%和65.6%;差异均有统计学意义(P<0.01)。见表 3和图 1(插页八)。
| Parameter | Sensitivity(η/%) | Specificity(η/%) | AUC | P | 95%CI |
| PT | 60.8 | 59.1 | 0.636 | <0.01 | 0.554-0.719 |
| APTT | 64.6 | 58.1 | 0.622 | <0.01 | 0.538-0.706 |
| DD | 69.6 | 58.1 | 0.672 | <0.01 | 0.593-0.752 |
| NLR | 74.7 | 65.6 | 0.752 | <0.01 | 0.678-0.827 |
| PCT | 70.9 | 83.9 | 0.855 | <0.01 | 0.797-0.913 |
|
| 图 1 PT、APTT、DD、NLR和PCT诊断ICU肿瘤患者早期细菌感染的ROC曲线 Fig. 1 ROC curves of PT, APTT, DD, NLR and PCT in diagnosis of early bacterial infection in tumor patients in ICU |
|
|
与生存组[(4.02±1.56) μg·L-1]比较,死亡组早期细菌感染肿瘤患者PCT水平[(7.28 ±2.79)μg·L-1]明显升高(P<0.05)。
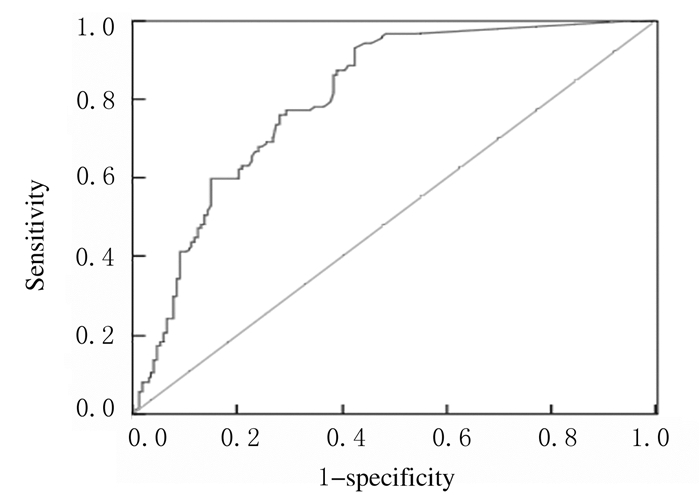
2.5 PCT对ICU早期细菌感染肿瘤患者死亡风险的预测价值PCT预测ICU早期细菌感染肿瘤患者死亡风险的AUC为0.803(95%CI:0.749~0.857),以约登指数最大时为标准,临界(Cut-off)值为6.72 μg·L-1,灵敏度和特异度分别为63.2%和79.1%,差异有统计学意义(P<0.01)。见图 2。
|
| 图 2 PCT预测ICU早期细菌感染肿瘤患者死亡风险的ROC曲线 Fig. 2 ROC curves of PCT in prediction of mortality risk in ICU tumor patients with early bacterial infection |
|
|
肿瘤患者是细菌感染的易感人群,而ICU肿瘤患者因为放化疗机体免疫力低,大大增加了细菌感染的风险,死亡率也相应增加,因此对ICU肿瘤患者进行早期监测并发现感染而给予抗感染治疗对患者生存具有重要意义。细菌感染会启动凝血机制,微血栓广泛形成,继发纤溶亢进,发生凝血功能紊乱,DD不同程度升高[6-7]。白细胞(white blood cells, WBC)计数作为临床诊断细菌感染的传统指标一直被应用,但WBC计数升高并非是细胞感染的独立指标,而最近研究[4, 8]显示:NLR在诊断细菌感染方面具有较高的灵敏度和特异度,与WBC和NEU等传统的炎症指标比较可以更好地辅助诊断肿瘤患者化疗后的细菌感染,也可以作为ICU感染休克患者死亡风险预测指标。PCT因其在诊断感染性疾病方面有更为精确的预测、诊断和灵敏性[9-10],且具有很高的早期感染疾病诊断价值[11],因此其可作为细菌感染检测的常用指标。在连续监测感染患者PCT水平情况下,PCT水平或可成为停药指征[12]。PCT是细菌感染败血症死亡风险的预测指标[13],也可作为脓毒症的预后指标[14]。
本研究结果显示:感染组ICU肿瘤患者PT、APTT、DD、PCT和NRL均较非感染组患者高,与有关研究[15-16]一致;0.25 μg·L-1≤PCT<2.00 μg·L-1、2.00 μg·L-1≤PCT<10.00 μg·L-1和PCT≥10.00 μg·L-1组ICU早期细菌感染肿瘤患者DD水平和NLR均高于PCT<0.25 μg·L-1组;2.00 μg·L-1≤PCT<10.00 μg·L-1和PCT≥10.00 μg·L-1组患者PT和APTT水平均高于PCT<0.25 μg·L-1组。PCT水平对诊断细菌感染具有较高灵敏度和特异度,患者体内PCT水平越高,细菌感染可能性越大,感染可能越严重[15];患者炎症介质大量释放,凝血功能紊乱,导致PT、APTT、DD和NLR升高[16-17]。本研究中不同PCT水平组间患者PT和APTT的变化趋势与曲远青等[18]报道结果一致。本研究结果显示:PT、APTT、DD、PCT和NLR诊断ICU肿瘤患者早期细菌感染的AUC、灵敏度和特异度差异均有统计学意义。陈崇等[19]研究发现:肿瘤患者感染组的NLR和PCT水平明显高于非感染组;ROC曲线分析结果显示:PCT和NLR诊断肿瘤患者感染的AUC、灵敏度和特异度分别为0.750、50.7%、88.5%和0.741、88.8%、57.6%。王宁等[20]研究也发现:感染组患者PCT水平和NLR明显高于非感染组,ROC曲线分析结果显示其AUC、灵敏度、特异度分别为0.736、88.4%、51.0%和0.731、61.3%、77.7%。也有研究[21]显示:PCT诊断脓毒症患者的AUC为0.80,灵敏度为65.8%,特异度为81.6%。从以上研究结果可以看出:PCT和NRL对于细菌感染的诊断灵敏度和特异度不同,而本研究结果显示:诊断细菌感染NRL灵敏度最高,PCT特异度最高。
PCT是判断细菌感染的指标,而细菌感染也是ICU肿瘤患者死亡的危险因素,国内外研究[22-24]显示:PCT对ICU细菌感染患者有死亡风险预测作用, PCT水平越高,死亡风险越大。本研究以PCT作为独立指标对死亡风险的预测进行了分析,结果显示:死亡组ICU早期细菌感染肿瘤患者PCT水平明显高于生存组,与有关研究[25-26]结果一致;PCT预测ICU早期细菌感染肿瘤患者死亡风险的AUC为0.803(95%CI: 0.749~ 0.857),Cut-off值为6.72 μg·L-1,灵敏度和特异度分别为63.2%和79.1%,差异有统计学意义。PCT与感染程度有关,PCT水平越高,细菌感染越严重,当PCT≥6.72 μg·L-1时,患者死亡风险大大增加,故PCT对ICU细菌感染患者有预警作用。
综上所述,PT、APTT、DD、PCT和NLR可作为ICU肿瘤患者早期细菌感染诊断指标,NLR灵敏度最高,PCT特异度最高;PCT可作为ICU早期细菌感染肿瘤患者死亡风险预测指标。早期检测ICU患者相关血液学指标,可以有效地监测患者感染情况,及时采取抗感染治疗措施,减轻病情的恶化,有效降低ICU肿瘤患者的死亡率,缩短感染患者相关住院时间,减轻其经济负担,对ICU肿瘤患者感染的早期诊断、早期治疗和死亡风险预测具有重要指导意义。
| [1] |
胡芸芸, 王江波. 降钙素原指导ICU危重患者抗菌治疗的临床价值[J]. 中外女性健康研究, 2016(16): 160, 162. |
| [2] |
任乐宁, 夏征. ICU脓毒血症者凝血功能及炎症因子相关性分析[J]. 现代医用影像学, 2018, 27(5): 1815-1816. |
| [3] |
丁政, 顾小宇. ICU感染患者凝血障碍与脓毒症严重程度的关系探讨[J]. 中外医疗, 2019, 38(1): 49-50, 167. |
| [4] |
SAR R, KARAKURT Z, AY M, et al. Neutrophil to lymphocyte ratio as a predictor of treatment response and mortality in septic shock patients in the intensive care unit[J]. Turk J Med Sci, 2019, 49(5): 1336-1349. |
| [5] |
YANG B, WANG J Q, TAO X G, et al. Clinical investigation on the risk factors for prognosis in patients with septic shock[J]. Zhonghua Wei Zhong Bing Ji Jiu Yi Xue, 2019, 31(9): 1078-1082. |
| [6] |
WARKENTIN T E, AIRD W C, RAND J H. Platelet-endothelial interactions:sepsis, HIT, and antiphospholipid syndrome[J]. Hematol Am Soc Hematol Educ Program, 2003, 2003: 497-519. |
| [7] |
GUO X Q, LIU Y H, LI D, et al. Plasma thrombomodulin levels are associated with endothelial injury in patients with bacterial infections[J]. Clin Lab, 2019. DOI:10.7754/Clin.Lab.2019.190134 |
| [8] |
刘乐乐, 李华. 中性粒细胞和淋巴细胞VCS参数与NLR对肿瘤患者化疗后细菌感染辅助诊断价值[J]. 中华肿瘤防治杂志, 2019, 26(3): 190-193. |
| [9] |
李宁, 孙文伟, 赵建军, 等. 血清降钙素原在社区获得性肺炎诊治中的临床应用价值[J]. 吉林大学学报(医学版), 2015, 41(2): 352-355. |
| [10] |
WANG H D. Predictive value of serum procalcitonin and hypersensitive C-reactive protein levels in patients with acute cerebral infarction complicated with infection[J]. Zhonghua Wei Zhong Bing Ji Jiu Yi Xue, 2019, 31(8): 962-966. |
| [11] |
BOZKAYA D, YIGIT Ş, YURDAKOK M. Is serum procalcitonin level a reliable indicator in early diagnosis of congenital pneumonia?[J]. Turk J Pediatr, 2019, 61(1): 34-39. |
| [12] |
ASSINK-DE JONG E, DE LANGE D W, VAN OERS J A, et al. Stop Antibiotics on guidance of Procalcitonin Study (SAPS):a randomised prospective multicenter investigator-initiated trial to analyse whether daily measurements of procalcitonin versus a standard-of-care approach can safely shorten antibiotic duration in intensive care unit patients:calculated sample size:1816 patients[J]. BMC Infect Dis, 2013, 13: 178. |
| [13] |
SPOTO S, FOGOLARI M, DE FLORIO L, et al. Procalcitonin and MR-proAdrenomedullin combination in the etiological diagnosis and prognosis of sepsis and septic shock[J]. Microb Pathog, 2019, 137: 103763. |
| [14] |
JEKARL D W, LEE S, KIM M, et al. Procalcitonin as a prognostic marker for sepsis based on SEPSIS-3[J]. J Clin Lab Anal, 2019, 33(9): e22996. |
| [15] |
刘阳桦, 吴敏. 细菌性血流感染所致脓毒症患者凝血-炎症生物标志物水平变化的临床意义[J]. 中国病原生物学杂志, 2017, 12(3): 270-273. |
| [16] |
洪峰, 周大勇. 降钙素原、血小板及D-二聚体检测在脓毒症预后中的价值[J]. 蚌埠医学院学报, 2018, 43(11): 1471-1473. |
| [17] |
门学千, 李贺明, 董茜, 等. 肿瘤内科住院患者静脉血栓危险因素分析及现有风险评估模型预测价值研究[J]. 中国实用内科杂志, 2019, 39(8): 694-697. |
| [18] |
曲远青, 刘涛, 刘媛, 等. 不同病程的细菌性炎症患者中降钙素原与凝血功能指标的相关性分析[J]. 免疫学杂志, 2015, 31(5): 417-420. |
| [19] |
陈崇, 周桃玉, 温旺荣. 中性粒细胞/淋巴细胞计数与降钙素原对肿瘤患者合并细菌感染的诊断价值[J]. 现代肿瘤医学, 2019, 27(10): 1786-1788. |
| [20] |
王宁, 刘利胜. 降钙素原与中性粒细胞和淋巴细胞计数比值对肿瘤患者细菌感染预测价值[J]. 中华肿瘤防治杂志, 2018, 25(8): 595-598. |
| [21] |
SONG J, PARK D W, MOON S, et al. Diagnostic and prognostic value of interleukin-6, pentraxin 3, and procalcitonin levels among sepsis and septic shock patients:a prospective controlled study according to the Sepsis-3 definitions[J]. BMC Infect Dis, 2019, 19(1): 968. |
| [22] |
卓慧, 范中红, 徐琛. 降钙素原指导ICU危重患者抗菌治疗的临床价值[J]. 世界最新医学信息文摘, 2019, 19(69): 205-206. |
| [23] |
SEN P, DEMIRDAL T, NEMLI S A, et al. Diagnostic and prognostic value of new bioscore in critically ill septic patients[J]. Arch Physiol Biochem, 2019, 2019(5): 1-6. |
| [24] |
付守芝, 曹松, 叶先智, 等. 血液净化治疗对脓毒血症患者降钙素原、C反应蛋白及疗效的影响[J]. 中国实用内科杂志, 2019, 38(增刊2): 80-82. |
| [25] |
WINEBERG D, MOORE R, KRUGER D. Procalcitonin and bacterial sepsis in burn patients in south Africa[J]. J Surg Res, 2020, 246: 490-498. |
| [26] |
陈淼, 林晓军, 张红璇, 等. ICU医院感染患者病原菌分布特点及血清PCT变化与预后临床价值分析[J]. 中华医院感染学杂志, 2017, 27(13): 2951-2953, 2960. |
 2020, Vol. 46
2020, Vol. 46


