扩展功能
文章信息
- 金巨楼, 李韦萱, 刘定坤, 邹俊东, 刘志辉
- JIN Julou, LI Weixuan, LIU Dingkun, ZOU Jundong, LIU Zhihui
- 数字化微笑设计在前牙瓷贴面美学修复中的应用及其修复效果分析
- Clinical application of digital smile design in aesthetic restoration of porcelain veneer of anterior teeth and analysis on its repair effect
- 吉林大学学报(医学版), 2019, 45(04): 916-921
- Journal of Jilin University (Medicine Edition), 2019, 45(04): 916-921
- 10.13481/j.1671-587x.20190430
-
文章历史
- 收稿日期: 2019-03-08
随着材料学的发展和社会对美的不断追求,口腔前牙修复的重点已经逐渐聚焦于修复体的美学功能。目前美学修复的目标已转变为通过使牙齿的颜色、形态、比例、纹理和排列与牙龈形态及颜面部整体协调一致,以帮助患者展现完美的笑容[1]。在此背景下,数字化微笑设计(digital smile design,DSD)的理念应运而生。DSD是指医师基于电脑设计软件辅助,以口腔美学标准为基本准则,在患者的口内、外数码照片上对牙齿形态进行分析和设计,模拟出修复后理想的微笑效果的一种设计方式[2]。DSD主要优势在于:术前可将修复效果可视化地展现给患者,有效地促进治疗计划的制订和实施[3];可结合患者的意见,对设计进行调整,使最终修复效果满足患者的美学要求。国内有学者[4-5]将该种对修复体进行术前设计并通过各种手段实现疗效预览的过程称为美学预告。DSD的运用,极大缓解了医患之间的交流障碍,提高了修复的可预测性[1],现已成为国内外美学修复领域的研究热点[6]。随着材料学的发展与微创理念的深入人心,瓷贴面作为一种牙体预备量少、美学性能优异的修复方式,逐渐在前牙修复中广泛应用[7]。将DSD与瓷贴面修复联合应用,已成为美学修复领域的潮流及趋势,但目前国内尚缺乏相关临床报道。本研究选取32例行前牙美学修复的患者,利用DSD配合瓷贴面对其进行修复,通过分析患者的满意度以及修复体的修复效果,探讨二者联合在前牙美学修复中的应用。
1 资料与方法 1.1 研究对象选择2016年10月—2017年11月于吉林大学口腔医院修复科就诊、要求进行前牙美学修复治疗的患者32例(男性13例,女性19例,年龄19~52岁)共91颗前牙。纳入标准:①临床诊断均符合全瓷贴面修复适应证;②前牙轻度牙体缺损;③由于氟斑牙、四环素牙和死髓牙牙齿变色等原因所致的牙齿颜色异常;④由于畸形牙、过小牙导致的牙齿形态异常、散在间隙或牙齿排列不齐(非正畸治疗适应证或患者不接受正畸治疗方案,选择修复治疗)。排除标准:①牙体组织缺损过大;②严重咬合关系异常;③不良口腔习惯;④重度变色;⑤严重牙龈炎,中重度牙周炎。所有患者及家属均对本研究知情,自愿配合并签署知情同意书。
1.2 材料和设备硅橡胶印模材料(意大利DMG公司),临时冠材料(德国DMG公司),IPS e-max热压铸全瓷系统和Variolink N粘接剂(列支敦士登义获嘉伟瓦登特公司)。单反数码相机(Canon 60D,日本Canon公司),ezDSD Pro4.5软件(西安知北信息技术有限公司),VITA 3D MASTER比色板(德国VITA公司)。
1.3 DSD软件美学设计将患者口外微笑面像与口内牙列像导入DSD设计软件进行处理, 根据瞳孔连线、口角连线和切缘线等确定理想水平线、中线,建立数字面弓;将口外微笑面像与牙列特写照重叠; 评估术前中切牙长宽比例; 参考口腔美学标准,结合实际进行前牙比例调整,协调前牙美学特征; 导入牙齿形态模板,评估牙龈曲线,进一步调整; 测量数据产生设计单; 导入模拟贴面,调整形态颜色,生成模拟修复后效果图。利用效果图与患者沟通,结合患者美学期望对DSD设计单进行调整,完成初级美学预告。
1.4 美学诊断蜡型(Wax-up)根据生成的DSD设计单,制作美学诊断蜡型,向患者展示修复体的形态,帮助其更好地理解修复效果。美学蜡型能够弥补在二维平面上进行微笑设计的不足,制作时可在三维实体模型上对设计进行调整。利用蜡型再次与患者交流,参考其意见修改蜡型,实现美学修复的二级预告。
1.5 美学诊断性树脂饰面(Mock-up)将设计结果转移到患者口内。利用患者满意的美学蜡型,翻制硅橡胶导板,并在导板中放置自固化复合树脂材料,于患者口内复位,待树脂硬固后精修、抛光形成诊断性树脂饰面,即可在未进行任何有创操作的情况下使患者直观地感受到修复体在口内的形态和功能,提出明确的修改意见,对设计进行调整后,完成最终美学预告。
1.6 导板指导下牙体预备过程当最终美学预告结束后开始牙体预备。术前利用最终蜡型翻制导板,并对其进行矢状向和冠状向的切割,分别用于术中评估切端、邻面以及唇面的牙体预备量。导板的最外缘显示理想的修复体外形,其与剩余牙体组织之间的差值即代表牙体预备量,备牙量满足为修复体提供足够空间即可。牙体预备直接在临时性树脂饰面上进行,磨除的牙体组织除患者口内的全部临时性树脂外仅包含少量天然牙,术中时刻用导板评估,防止备牙量过多,从而实现微创、确定性、可控的牙体预备过程[8-12]。①预备唇面和切端定深沟:通常在无麻醉条件下开始进行预备,若出现牙本质敏感现象即行局部浸润麻醉。使用球形金刚砂车针直接在诊断性树脂饰面上预备2条唇面定深沟,在颈、中1/3交界处制备深度0.3~0.5mm的弧形定深沟以及在中、切端1/3交界处制备深度为0.5~0.7mm的直线型定深沟。随后使用锥形的柱状金刚砂车针在切端制备2条深度为1.0~1.5mm的定深沟[8],完成定深沟的预备。②唇面、切端和邻面牙体预备:使用锥形金刚砂车针均匀磨除唇面及切端定深沟之间的牙体组织,当临时性树脂全部磨除后将导板在口内复位,在其指导下少量磨除牙釉质。磨除唇面牙体组织同时向邻面扩展,避免破坏接触区。③肩台形成:使用细排龈线(000号)排龈,使颈部牙体组织充分暴露,方便进行肩台的制备。使用细金刚砂车针在平齐龈缘处形成宽为0.3mm的连续无角肩台;若出现龈下缺损、颈部着色等情况时为保证美观则需将肩台的位置放在龈下0.5mm处,且勿破坏生物学宽度。④精修完成:使用细金刚砂对预备体表面精修使点线角圆顿,但不能磨除过多釉质,避免影响永久修复体的粘接质量[13]。预备完成后若出现牙本质暴露的情况,则使用牙本质粘接剂对预备体表面进行处理,其可封闭牙本质小管避免术后敏感,亦可提高临时修复体在口内的粘接强度[14]。
1.7 制取硅橡胶印模和制作临时性修复体完成预备后保留排龈线进行常规硅橡胶印模制取;将临时冠材料放入术前制作树脂饰面的导板中,于患者口内复位后完成临时性修复体的制作。
1.8 最终修复体的试戴和粘接贴面制作完成后,首先进行试戴,选取不同颜色的试色糊剂(Try-in)对贴面进行暂时粘接,选出患者满意、颜色协调的树脂粘接剂,使用Vorialink N瓷贴面粘结系统进行粘接。①修复体组织面处理:使用5%氢氟酸酸蚀60s后,超声震荡,干燥后涂布硅烷偶联剂,吹干后待用。②预备体表面处理:使用橡皮障对患牙进行隔湿,氢氟酸酸蚀,冲洗,吹干,于预备体表面分次涂布牙本质和釉质粘接剂后光固化。③在贴面内表面置入树脂粘接剂,使修复体完全就位,光固化2s后去除多余的粘接剂,于修复体各方向充分光照、固化。完全粘固后在前伸牙合及正中牙合位进行咬合调整,边缘抛光,完成贴面的粘接。
1.9 效果评价修复完成后,采用问卷调查形式评估患者对修复体功能、美学效果和医患沟通体验的主观满意度,问卷内容包括修复体的外形、与邻牙的协调情况、牙齿颜色、发音、微笑效果和医患交流6项,要求患者使用非常满意、满意、合格、不满意和非常不满意5种程度对上述内容做出评价,得到每项内容的患者满意率[15]。同时按参考文献[16]中介绍的改良版美国公共卫生署(USPHS)标准,分别在修复体戴入后1、3、6和12个月对修复体的完整性、边缘适合性、牙龈健康度、牙敏感症状和颜色匹配5个方面进行临床表现评价,评价结果分为A、B和C 3个等级:A级表示评价内容状态良好;B级表示牙体、牙周或修复体存在微小缺陷,但在可接受范围内,不影响应用或经过临床治疗后可正常行使功能;C级表示牙体、牙周或修复体出现明显缺陷,出于预防角度考虑应将修复体拆除,治疗后重新制作。
2 结果 2.1 患者满意度评价患者对于修复体的外形轮廓、与邻牙的协调程度、颜色、发音、微笑效果和沟通效果等各项内容满意率均为90%以上,其中对于微笑效果与医患交流两项满意率高达100%,仅有1例患者对修复后的颜色不满意。将DSD应用于瓷贴面修复,修复体的功能、美学效果及医患沟通体验等方面均可获得较高的患者满意度。见表 1。
| [n(η/%)] | ||||||
| Item | Very satisfied | Satisfied | Common | Unsatisfied | Very unsatisfied | Satisfaction rate |
| Morphology | 27(84.4) | 3(9.4) | 2(6.3) | 0(0.0) | 0(0.0) | 30(93.8) |
| Coordination with adjacent teeth | 29(90.6) | 2(6.3) | 1(3.1) | 0(0.0) | 0(0.0) | 31(96.9) |
| Color | 26(81.3) | 3(9.4) | 2(6.3) | 1(3.1) | 0(0.0) | 29(90.6) |
| Pronunciation | 27(84.4) | 3(9.4) | 2(6.3) | 0(0.0) | 0(0.0) | 30(93.8) |
| Smile effect | 29(90.6) | 3(9.4) | 0(0.0) | 0(0.0) | 0(0.0) | 32(100.0) |
| Doctor-patient Communication | 28(87.5) | 4(12.5) | 0(0.0) | 0(0.0) | 0(0.0) | 32(100.0) |
修复后1个月:4颗牙齿出现轻度牙龈炎,3颗牙齿出现术后敏感症状;修复后3个月:1颗修复体出现不影响美观及功能的微小缺损,3颗牙齿出现牙龈轻度红肿,1颗牙齿出现修复体轻微变色;修复后6个月:1颗牙齿出现修复体缺损,4颗牙齿出现轻度牙龈炎;修复后12个月:2颗修复体出现缺损,3颗牙齿修复体边缘欠密合,1颗牙齿出现牙龈炎。牙龈反应与患者口腔卫生的保持情况有密切关联,复诊时进行正确的口腔卫生指导,牙周情况均得到一定改善,且上述缺损均不影响修复体的美观及功能,经口内调磨后可继续使用,医患双方对修复效果十分满意。见表 2。
| [n(η/%)] | |||||||||||||||||||
| Quality assessment | Restoration integrity | Marginal adaptation | Gingival health | Postoperative sensitivity | Color match | ||||||||||||||
| A | B | C | A | B | C | A | B | C | A | B | C | A | B | C | |||||
| 1 Month | 91(100.0) | 0(0.0) | 0(0.0) | 91(100.0) | 0(0.0) | 0(0.0) | 87(95.6) | 4(4.4) | 0(0.0) | 88(96.7) | 3(3.3) | 0(0.0) | 91(100.0) | 0(0.0) | 0(0.0) | ||||
| 3 Months | 90(98.9) | 1(1.1) | 0(0.0) | 91(100.0) | 0(0.0) | 0(0.0) | 88(96.7) | 3(3.3) | 0(0.0) | 91(100.0) | 0(0.0) | 0(0.0) | 90(98.9) | 1(1.1) | 0(0.0) | ||||
| 6 Months | 88(98.9) | 1(1.1) | 0(0.0) | 87(97.8) | 2(2.2) | 0(0.0) | 86(96.6) | 3(3.4) | 0(0.0) | 89(100.0) | 0(0.0) | 0(0.0) | 89(100.0) | 0(0.0) | 0(0.0) | ||||
| 12 Months | 85(97.7) | 2(2.3) | 0(0.0) | 84(96.6) | 3(3.4) | 0(0.0) | 86(98.9) | 1(1.1) | 0(0.0) | 87(100.0) | 0(0.0) | 0(0.0) | 87(100.0) | 0(0.0) | 0(0.0) | ||||
患者,女性,29岁。因上前牙牙齿着色影响美观来本院修复科就诊,要求行前牙美学修复治疗。检查:11、12、13、14、21、23和24近中可见牙色充填材料,边缘有色素沉着,探及原充填材料与牙体组织边缘不密合;14-24唇面可见大小不等白垩色斑块,冷水反应正常, 叩诊(-),不松动,牙龈无红肿,牙周无明显附着丧失。见图 1(插页八)。

|
| A:Intraoral arch image; B: Smile image. 图 1 患者术前数码照片 Fig. 1 Digital images of patient before operation |
|
|
修复方法:①向患者交代治疗方案拟行14—24贴面修复治疗,患者表示知情同意并签署知情同意书;②拍摄照片;③使用ezDSD软件生成虚拟DSD设计单(图 2,见插页八);④制取研究模型,参照DSD设计单制作美学诊断蜡型;⑤利用美学诊断蜡型制作硅橡胶导板,于患者口内翻制诊断性树脂饰面,为技师制作修复体提供参考;⑥在导板指导下行14—24贴面牙体预备,硅橡胶印模材料制取工作模型,IPS e-max铸瓷完成最终修复体的制作,使用Variolink粘接剂粘接,完成修复体的戴入(图 3,见插页八)

|
| A: Measurement of tooth length; B: Virtual restorations. 图 2 DSD虚拟设计 Fig. 2 DSD virtual design |
|
|
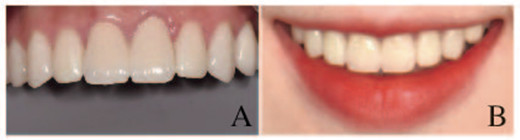
|
| A:Final restorations; B: Final smile effect of patient. 图 3 患者修复后牙齿外观 Fig. 3 Tooth appearance of patient after repair |
|
|
20世纪末,有关瓷贴面修复技术已有文献[17-18]报道,随着修复理念的成熟化、操作步骤的规范化及制备工艺的现代化,瓷贴面技术在临床上应用愈加广泛,多用于四环素牙和氟斑牙的治疗及“黑三角”和正畸后散在间隙的关闭等[19-22]。此外,贴面修复根管治疗后的牙齿在改善牙齿抗折裂性及提高修复体挠曲强度方面有明显的优势[23]。
传统的前牙美学修复采用以医师为主导的诊疗流程,患者往往缺乏参与度,牙齿最终的颜色、形态及排列在治疗结束前患者无法确切得知。所以在开展治疗前,将预期结果可视化地呈现十分必要[24]。DSD的出现将这一局限打破,医师可利用Keynote、Photoshop及ezDSD等软件,对患者的颜面部和口内数码照片进行美学分析和设计,并对治疗结果进行可量化数字模拟,以获得直观的数字化模拟最终修复效果[25]。
DSD是一个多功能运用软件平台,主要优势:①提高医师的美学诊断能力。通过DSD设计过程,医师可清楚地发现患者所存在的美学问题,有助于医师衡量治疗效果的限制及风险因素,平衡患者的美学期望。②提高医医、医技间交流质量。一个完整的DSD团队除修复医师及牙科技师外还包括牙周、牙体、正畸和种植等多学科医师,整个团队协同治疗,合作完成整个美学修复过程。在DSD系统中,包含患者完善的基本信息,所有的专科医师均可以同时登陆软件平台参与治疗方案的制订,有利于跨学科团队之间合作交流。③有利于提高医患之间交流质量。医师可利用DSD设计单清楚地说明存在的问题及相应的解决方案,使患者充分理解治疗过程,且患者术前可明确自己治疗后的情况,有效提高了临床上进行口腔美学修复的接诊成功率。本研究结果表明:使用DSD软件进行虚拟设计,参考患者个人的美学要求,形成个性化的修复效果,使得患者对于整个治疗过程参与感更高,术后对最终修复效果以及治疗体验满意度均较高,提升了患者的修复治疗质量。
3.2 现阶段DSD应用的局限性现阶段使用DSD进行美学设计仍有局限性。从患者角度而言,由于需要与其详细地沟通修复方案,调整设计效果,患者的就诊次数及就诊时间明显增加;使用DSD设计、蜡型和导板的制作也增加了整个治疗的费用。从某种程度来讲,DSD在提高患者参与度与满意度的同时,也延长了患者的治疗周期并加重了患者的经济负担。因此DSD美学修复在全部患者中的普及和应用仍需一定的时间。从技术角度来讲,现阶段DSD的应用主要是针对二维的平面照片进行正面微笑像的设计,无法模拟出患者的微笑效果与整体面型之间的立体关系,要实现三维空间的可视化修复效果预览,必须依赖于3D-DSD技术。但是由于软件技术的不成熟以及昂贵的设备限制,3D-DSD尚未在国内美学修复领域得到较好的应用和推广。随着DSD技术的成熟,上述情况亦会随之改善。
综上所述,应用DSD技术进行美学区前牙贴面修复是一种可提高医患沟通效率、增强患者满意度、获得良好临床效果的理想修复方案。
| [1] | MEEREIS C T, DE SOUZA G B, ALBINO L G, et al. Digital smile design for computer-assisted esthetic rehabilitation:Two-year follow-up[J]. Oper Dent, 2016, 41(1): E13–E22. DOI:10.2341/14-350-S |
| [2] | COACHMAN C, CALAMITA M. Digital smile design:A tool for treatment planning and communication in esthetic dentistry[J]. Quintessence Dent Technol, 2012, 35: 103–109. |
| [3] | PIMENTEL W, TEIXEIRA M L, COSTA P P, et al. Predictable outcomes with porcelain laminate veneers:A clinical report[J]. J Prosthodont, 2016, 25(4): 335–340. DOI:10.1111/jopr.12413 |
| [4] | 张玲, 李俊颖, 于海洋, 等. 预告美学修复技术[J]. 中国实用口腔科杂志, 2015, 8(2): 73–77. |
| [5] | 陈端婧, 李俊颖, 于海洋, 等. 美学修复临床路径再造[J]. 中国实用口腔科杂志, 2015, 8(2): 65–68. |
| [6] | 包炯, 光寒冰. DSD在前牙美学修复中的应用要点与临床效果探究[J]. 口腔医学, 2017, 37(12): 1099–1103. |
| [7] | NALBANDIAN S, MILLAR B J. The effect of veneers on cosmetic improvement[J]. BDJ, 2009, 207(2): E3. DOI:10.1038/sj.bdj.2009.609 |
| [8] | VENEZIANI M. Ceramic laminate veneers:clinical procedures with a multidisciplinary approach[J]. Int J Esthet Dent, 2017, 12(4): 426–448. |
| [9] | MAGNE P, BELSER U C. Novel porcelain laminate preparation approach driven by a diagnostic mock-up[J]. J Esthet Restor Dent, 2004, 16(1): 7–16. DOI:10.1111/j.1708-8240.2004.tb00444.x |
| [10] | GUREL G, MORIMOTO S, CALAMITA M A, et al. Clinical performance of porcelain laminate veneers:outcomes of the aesthetic pre-evaluative temporary (APT) technique[J]. Int J Periodont Restora Dent, 2012, 32(6): 625–635. |
| [11] | MAGNE P, MAGNE M. Use of additive waxup and direct intraoral mock-up for enamel preservation with porcelain laminate veneers[J]. Eur J Esthet Dent, 2006, 1(1): 10–19. |
| [12] | MAGNE P, HANNA J, MAGNE M. The case for moderate "guided prep" indirect porcelain veneers in the anterior dentition. The pendulum of porcelain veneer preparations:from almost no-prep to over-prep to no-prep[J]. Eur J Esthet Dent, 2013, 8(3): 376–388. |
| [13] | ÖZTVRKE, BOLAYŞ, HICKELR, 等. Shear bond strength of porcelain laminate veneers to enamel, dentine and enamel-dentine complex bonded with different adhesive luting systems[J]. J Dent, 2013, 41(2): 97–105. |
| [14] | JAVASOORIVA P R, PEREIRA P N R, NIKAIDO T, et al. Efficacy of a resin coating on bond strengths of resin cement to dentin[J]. J Esthet Restor Dent, 2003, 15(2): 105–113. DOI:10.1111/j.1708-8240.2003.tb00325.x |
| [15] | SHI J Y, LI X, NI J, et al. Clinical Evaluation and patient satisfaction of single zirconia-based and high-noble alloy porcelain-fused-to-metal crowns in the esthetic area:A retrospective cohort study[J]. J Prosthodont, 2016, 25(7): 526–530. DOI:10.1111/jopr.12344 |
| [16] | BAYNE S C, SCHMALZ G. Reprinting the classic article on USPHS evaluation methods for measuring the clinical research performance of restorative materials[J]. Clin Oral Invest, 2005, 9(4): 209–214. DOI:10.1007/s00784-005-0017-0 |
| [17] | WEI S H, TANG E. Laminate veneers for the aesthetic restoration of anterior teeth[J]. Ann R Australas Coll Dent Surg, 1989, 10: 148–159. |
| [18] | ROUSE J, MCGOWAN S. Restoration of the anterior maxilla with ultraconservative veneers:clinical and laboratory considerations[J]. Pract Periodont Aesthet Dent, 1999, 11(3): 333–339. |
| [19] | FAUS-MATOSES V, FAUS-MATOSES I, RUIZ-BELL E, et al. Severe tetracycline dental discoloration:Restoration with conventional feldspathic ceramic veneers. A clinical report[J]. J Clin Exp Dent, 2017, 9(11): 1379–1382. |
| [20] | 许少平, 骆小平, 石玉娟. 热压铸造陶瓷制作前牙瓷贴面的临床效果观察[J]. 上海口腔医学, 2012, 21(5): 572–575. |
| [21] | 李健慧, 邸萍, 胡秀莲, 等. 应用无创瓷贴面技术改善种植区域美学效果的临床研究[J]. 北京大学学报:医学版, 2010, 42(1): 103–107. |
| [22] | BABAR S, CALAMIA J R, SORREL J M. Management of an adult with class Ⅲ malocclusion, gummy smile, and spaced dentition[J]. Dent Clin North Am, 2015, 59(3): 665–674. DOI:10.1016/j.cden.2015.03.002 |
| [23] | D'ARCANGELO C, DEANGELIS F D, VADINI M, et al. Fracture resistance and deflection of pulpless anterior teeth restored with composite or porcelain veneers[J]. J Endod, 2010, 36(1): 153–156. DOI:10.1016/j.joen.2009.09.036 |
| [24] | TRUSHKOWSKY R, ARIAS D M, DAVID S. Digital smile design concept delineates the final potential result of crown lengthening and porcelain veneers to correct a gummy smile[J]. Int J Esthet Dent, 2016, 11(3): 338–354. |
| [25] | STANLEY M, PAZ A G, MIGUEL I, et al. Fully digital workflow, integrating dental scan, smile design and CAD-CAM:case report[J]. BMC Oral Health, 2018, 18(1): 134. DOI:10.1186/s12903-018-0597-0 |
 2019, Vol. 45
2019, Vol. 45


