扩展功能
文章信息
- 韩晶, 汤后林, 李健, 许娟
- HAN Jing, TANG Hou-lin, LI Jian, XU Juan
- 2011年新报告的艾滋病病毒感染者接受抗病毒治疗前CD4+ T淋巴细胞计数自然变化情况分析
- Study on changes in natural CD4+ T cell count before antiretroviral treatment and related factors in newly reported HIV infected persons
- 疾病监测, 2017, 32(6): 472-476
- Disease Surveillance, 2017, 32(6): 472-476
- 10.3784/j.issn.1003-9961.2017.06.008
-
文章历史
- 收稿日期:2017-02-03
获得性免疫缺陷综合征(acquired immuno-deficiency syndrome,AIDS,艾滋病)自1981年在男男同性性行为者中发现以来[1-2],已成为对人类健康产生巨大影响的传染性疾病。截至2015年底,我国已累计报告艾滋病病毒(HIV)感染者约66万例。减少HIV感染者的死亡和减少二代传播是艾滋病防治工作的重点内容。CD4+T淋巴细胞计数和病毒载量是反映HIV感染者免疫缺陷程度的重要指标之一,而目前对于HIV感染者的病毒载量检测多在其接受抗病毒治疗以后,因此了解未接受抗病毒治疗以及治疗前的HIV感染者的CD4+T淋巴细胞计数的渐进性耗竭对于判断病程进展的程度具有非常重要的意义[3-4]。
本文通过分析2011年新报告的HIV感染者在接受抗病毒治疗前的CD4+T淋巴细胞计数自然变化情况,探讨其变化可能的影响因素,为HIV感染者提供帮助以及抗病毒治疗,进而减少HIV感染者的死亡提供依据。
1 资料与方法1.1 资料来源数据来自2016年1月下载的截至2015年12月31日的病例报告历史卡片和随访数据库。研究对象纳入标准:① 2011年1月1日至12月31日新报告的病例;② 包含死亡病例;③ 存活且无抗病毒治疗史的HIV感染者,对于死亡或已经接受抗病毒治疗的感染者,仅分析其存活且处于抗病毒治疗前的CD4+T淋巴细胞计数水平;④ 至少有2次CD4+T淋巴细胞计数检测结果,且有明确的检测日期,取第1次检测为首次,最后一次检测为末次,且首末次检测间隔时间>30 d。研究对象排除标准:≤14岁病例(该组病例的感染途径与行为特征与成年人有较大差异,为避免混杂,故排除)。
1.2 变量定义与计算本研究中,月均CD4+T淋巴细胞计数变化计算公式:(末次CD4+T淋巴细胞计数-首次CD4+T淋巴细胞计数)/末次与首次检测时间间隔天数(d)×30.5 d。由于只有CD4+T淋巴细胞计数绝对变化达到一定幅度,才能与生理波动及检测误差相区别,故将末次CD4+T淋巴细胞计数较首次下降≥30%定义为CD4+T淋巴细胞计数显著下降且具有生物学意义[5]。对于已接受抗病毒治疗者,其“末次CD4+淋巴细胞计数”是指接受抗病毒治疗前最后一次检测结果。对于死亡病例,其“末次CD4+T淋巴细胞计数”是指死亡前最后一次检测结果。
1.3 统计学分析数据的整理和分析采用SPSS 19.0软件包和Excel 2010软件。纳入分析的变量包括:人口学特征、随访状态、感染途径、CD4+T淋巴细胞计数检测结果、CD4+T淋巴细胞计数检测日期。统计分析方法包括频数分布和Cox比例风险模型等。对于多分类变量,设置哑变量后纳入Cox比例风险模型进行分析。
2 结果2.1 一般人口学特征2011年共新报告56 497例HIV感染者,排除查无此人954例,其余55 543例HIV感染者中,9 538例(17.2%)未进行CD4+T淋巴细胞计数检测,21 359例(38.5%)在治疗或者死亡前仅进行1次检测,共有24 646例(44.4%)进行了至少2次CD4+T淋巴细胞计数检测,将>14岁的24 222例HIV感染者纳入分析。
纳入的研究对象中,<45岁占78.7%,以男性为主(71.1%),已婚有配偶、未婚、离异或丧偶分别占44.7%、35.1%和19.6%;职业主要为农民(39.7%)和家政家务及待业(19.3%)。文化程度小学及以下、初中和高中及以上分别占33.9%、36.7%和29.3%;感染途径主要是异性传播(61.1%)、同性传播(20.9%)和注射毒品(14.5%)。
2.2 月均CD4+T淋巴细胞计数变化速率研究对象月均CD4+T淋巴细胞计数变化速率中位数M=-2.0(IQR:-7.81~3.01) cell/μl。其中60.9%(14 748/24 222) 末次CD4+T淋巴细胞计数结果低于首次,变化速率中位数M=-6.11(IQR:-12.46~ -2.78) cell/μl;有39.1%(9 474/24 222) 末次CD4+T淋巴细胞计数结果持平或升高,变化速率中位数M=4.7(IQR:1.94~11.12) cell/μl。
2.3 不同首末次检测间隔时间CD4+T淋巴细胞计数减少情况分析CD4+T淋巴细胞计数下降组CD4+T淋巴细胞计数减少中位数M=-127 cell/μl,以不同检测间隔时间分组,<12、12~24、24~36和>36个月的CD4+T淋巴细胞计数减少中位数分别为-88.0 cell/μl、-129.0 cell/μl、-150.0 cell/μl和-155.0 cell/μl。随着首末次检测间隔时间的增加,CD4+T淋巴细胞计数下降越明显,见表 1。
| 时间 (月) | 人数 | CD4+T淋巴细胞计数减少个数 | |
| 中位数 | 四分位数间距 | ||
| <12 | 4 224 | -88.0 | -166.00~ -39.00 |
| 12~ | 3 140 | -129.0 | -218.00~ -69.00 |
| 24~ | 2 744 | -150.0 | -254.00~ -74.00 |
| >36 | 4 640 | -155.0 | -269.00~ -75.00 |
| 合计 | 14 748 | -127.0 | -226.00~ -59.00 |
将末次CD4+T淋巴细胞计数较首次下降≥30%定义为显著下降。本研究对象中,CD4+T淋巴细胞计数显著下降率为28.7%(6 949/24 222)。将多分类变量设置哑变量后运用Cox比例风险模型分析结果显示,在控制潜在的混杂作用后,感染途径为同性传播以及民族为维吾尔族是发生CD4+T淋巴细胞计数显著下降的危险因素,并且随着年龄的增加,其发生CD4+T淋巴细胞计数显著下降的风险增大,见表 2。
| 因素 | 观察 人数 | 显著下降 | 粗OR值a (95%CI) | P值a | 调整OR值b (95%CI) | P值b | |
| 人数 | 百分比(%) | ||||||
| 性别 | |||||||
| 男 | 17 299 | 4 981 | 28.8 | 1.000 | 1.000 | ||
| 女 | 6 923 | 1 968 | 28.4 | 1.028(0.976~1.083) | 0.297 | 1.031(0.971~1.095) | 0.314 |
| 年龄组(岁) | |||||||
| <25 | 4 886 | 1 400 | 28.7 | 1.000 | 1.000 | ||
| 25~ | 8 431 | 2 354 | 27.9 | 1.102(1.032~1.178) | 0.004 | 1.110(1.036~1.189) | 0.003 |
| 35~ | 5 740 | 1 683 | 29.3 | 1.292(1.203~1.387) | 0.000 | 1.319(1.218~1.429) | 0.001 |
| 45~ | 2 504 | 723 | 28.9 | 1.459(1.333~1.596) | 0.000 | 1.492(1.350~1.649) | 0.001 |
| 55~ | 2 661 | 789 | 29.7 | 1.677(1.537~1.831) | 0.000 | 1.705(1.537~1.892) | 0.001 |
| 民族 | |||||||
| 汉族 | 17 275 | 4 961 | 28.7 | 1.000 | 1.000 | ||
| 维吾尔族 | 1 705 | 502 | 29.4 | 1.060(0.967~1.162) | 0.211 | 1.156(1.050~1.273) | 0.003 |
| 彝族 | 2 040 | 579 | 28.4 | 0.971(0.891~1.058) | 0.500 | 1.108(1.000~1.227) | 0.050 |
| 壮族 | 1 366 | 379 | 27.8 | 1.113(1.002~1.235) | 0.045 | 1.060(0.952~1.180) | 0.285 |
| 其他 | 1 836 | 528 | 28.8 | 1.062(0.971~1.162) | 0.190 | 1.118(1.019~1.225) | 0.018 |
| 文化程度 | |||||||
| 小学及以下 | 8 223 | 2 358 | 28.7 | 1.000 | 1.000 | ||
| 初中 | 8 892 | 2 489 | 28.0 | 0.924(0.873~0.977) | 0.006 | 1.004(0.943~1.069) | 0.892 |
| 高中及以上 | 7 107 | 2 102 | 29.6 | 0.901(0.849~0.955) | 0.001 | 0.988(0.914~1.067) | 0.751 |
| 婚姻 | |||||||
| 已婚有配偶 | 10 827 | 3 035 | 28.0 | 1.000 | 1.000 | ||
| 未婚 | 8 512 | 2 457 | 28.9 | 0.826(0.783~0.871) | 0.000 | 0.925(0.866~0.989) | 0.022 |
| 离异或丧偶 | 4 753 | 1 428 | 30.0 | 1.013(0.952~1.079) | 0.678 | 0.969(0.908~1.033) | 0.335 |
| 不详 | 130 | 29 | 22.3 | 0.616(0.427~0.888) | 0.009 | 0.704(0.487~1.017) | 0.061 |
| 职业 | |||||||
| 农民 | 9 623 | 2 738 | 28.5 | 1.000 | 1.000 | ||
| 工人 | 1 686 | 468 | 27.8 | 0.883(0.801~0.974) | 0.013 | 0.894(0.806~0.993) | 0.036 |
| 家政、家务及待业 | 4 669 | 1 331 | 28.5 | 0.876(0.820~0.935) | 0.000 | 0.919(0.855~0.988) | 0.022 |
| 商业服务 | 1 588 | 473 | 29.8 | 0.949(0.861~1.047) | 0.295 | 0.995(0.896~1.107) | 0.933 |
| 其他 | 6 656 | 1 939 | 29.1 | 0.919(0.867~0.974) | 0.004 | 0.955(0.892~1.022) | 0.179 |
| 感染途径 | |||||||
| 异性传播 | 14 796 | 4 123 | 27.9 | 1.000 | 1.000 | ||
| 同性传播 | 5 051 | 1 624 | 32.2 | 0.995(0.939~1.053) | 0.855 | 1.221(1.134~1.315) | 0.001 |
| 输血/血制品及采血浆 | 368 | 80 | 21.7 | 0.853(0.684~1.065) | 0.160 | 0.776(0.621~0.970) | 0.026 |
| 注射毒品 | 3 506 | 978 | 27.9 | 0.878(0.819~0.942) | 0.000 | 0.940(0.866~1.020) | 0.140 |
| 其他和不详 | 501 | 144 | 28.7 | 0.946(0.801~1.117) | 0.513 | 0.989(0.836~1.170) | 0.895 |
| 合计 | 24 222 | 6 949 | 28.7 | ||||
| 注:a单因素分析,b多因素分析。纳入多因素分析的变量包括性别、年龄、民族、文化程度、婚姻状况、职业和感染途径 | |||||||
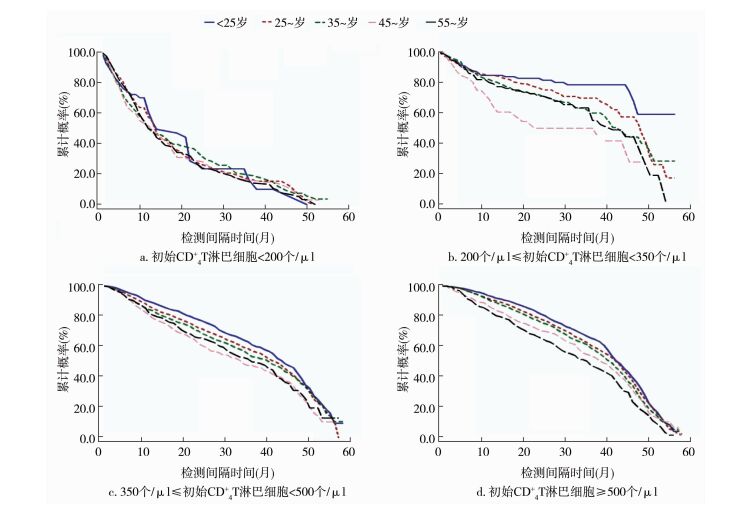
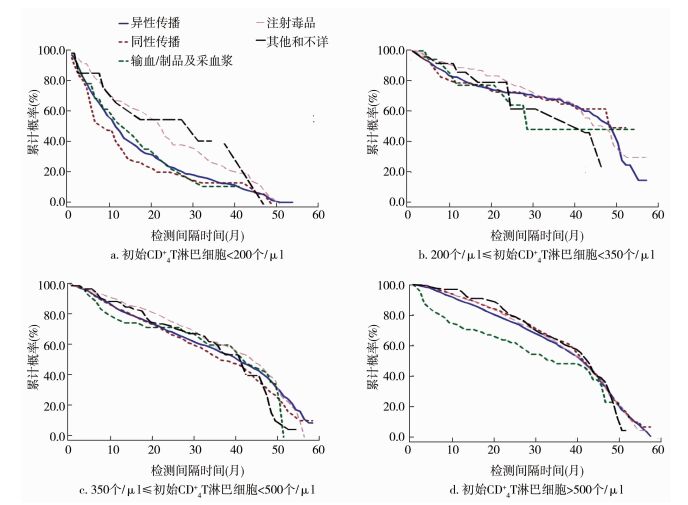
根据不同初始CD4+T淋巴细胞计数水平绘制累计生存函数图发现,在不同初始CD4+T淋巴细胞计数水平下,高年龄组的CD4+T淋巴细胞计数随时间推移发生显著下降的概率较低年龄组更高,见图 1。初始CD4+T淋巴细胞计数<200个/μl、感染途径为同性传播的感染者CD4+T淋巴细胞计数随时间推移发生显著下降的概率较其他感染途径更高,见图 2。
|
| 图 1 不同初始CD4+T淋巴细胞计数水平下的分年龄组生存曲线 Figure 1 Age specific survival curve of HIV infected persons with different initial CD4+ T cell counts |
| |
|
| 图 2 不同初始CD4+T淋巴细胞计数水平下的分感染途径生存曲线 Figure 2 Infection route specific survival curve of HIV infected persons with different initial CD4+ T cell counts |
| |
本研究发现,2011年新报告的HIV感染者月均CD4+T淋巴细胞计数变化速率与印度西部[5]和中国云南省德宏州[6]无抗病毒治疗史的HIV感染者CD4+T淋巴细胞计数自然变化速率较为接近。研究中60.9%未接受抗病毒治疗的HIV感染者CD4+T淋巴细胞计数发生了下降,28.7%发生了显著下降(末次CD4+T淋巴细胞计数较首次下降≥30%),并且随着首末次检测间隔时间的增加,CD4+T淋巴细胞计数减少也越明显。CD4+T淋巴细胞计数结果及变化反映了HIV感染者自身免疫状态和HIV感染的病程进展情况。本研究提示,如不接受抗病毒治疗,在疾病自然进展状态下,随着时间的推移,大部分HIV感染者的CD4+T淋巴细胞计数水平也会逐渐下降,疾病处在不断进展的阶段。
有研究显示,年龄较大的感染者在感染HIV后较年龄小者疾病进展更快[3],本研究通过Cox比例风险模型分析发现,高年龄组较低年龄组更易发生CD4+T淋巴细胞计数的显著下降,绘制生存曲线显示,在不同的初始CD4+T淋巴细胞计数水平下,随着时间推移,高年龄组发生CD4+T淋巴细胞计数下降的概率要高于低年龄组,可能与青壮年机体免疫状态和CD4+T淋巴细胞代偿能力较强有关[5]。同性传播感染者较异性传播感染者更易发生CD4+T淋巴细胞计数显著下降(OR=1.248,95%CI:1.157~1.345),与国内相关研究结论一致[7]。
艾滋病抗病毒治疗对于保护HIV感染者免疫系统功能,延长生命的作用已经被众多研究所证实[6-8],联合国艾滋病规划署(UNAIDS)也将90%的感染者接受抗病毒治疗作为终止艾滋病传播的措施之一[9]。本研究证实,未接受抗病毒治疗的HIV感染者疾病病程在不断进展。因此,无论病例发现时处于何种CD4+T淋巴细胞计数水平,尤其是对于其中年龄较大以及同性传播的HIV感染者,在保证治疗依从性的前提下,都应及早推荐进行抗病毒治疗。
本研究也存在一定的局限性,对于失访者、未进行CD4+T淋巴细胞计数检测以及仅有1次检测结果的HIV感染者,无法获得其确切的CD4+T淋巴细胞计数变化情况。有研究显示,在约定的随访时间内失访次数越多,CD4+T淋巴细胞计数下降的危险性越大[10-11],因此,对于未进行抗病毒治疗的HIV感染者,应积极争取其最大程度的配合,减少失访,鼓励其定期进行CD4+T淋巴细胞计数检测,及时了解疾病进展情况。
作者贡献:
ORCID:0000-0002-2668-8160
韩晶:数据整理分析,论文撰写
汤后林:论文修改
李健:数据分析方法指导
许娟:数据分析思路及方法指导,论文修改
| [1] | Centers for Disease Control (CDC). Kaposi's sarcoma and Pneumocystis pneumonia among homosexual men-New York city and California[J]. MMWR Morb Mortal Wkly Rep, 1981, 30(25): 305–308. |
| [2] | Centers for Disease Control (CDC). Pneumocystis pneumonia-Los Angeles[J]. MMWR Morb Mortal Wkly Rep, 1981, 30(21): 250–252. |
| [3] | The Natural History Project Working Group for the Collaboration of Observational HIV Epidemiological Research Europe (COHERE) in EuroCoord. Factors associated with short-term changes in HIV viral load and CD4+ cell count in antiretroviral-naive individuals[J]. AIDS, 2014, 28(9): 1351–1356. DOI:10.1097/qad.jbjc-32-6-47200224 |
| [4] | Cori A, Pickles M, van Sighem A, et al. CD4+ cell dynamics in untreated HIV-1 infection:overall rates, and effects of age, viral load, sex and calendar time[J]. AIDS, 2015, 29(18): 2435–2446. DOI:10.1097/qad.jbjc-32-6-47200854 |
| [5] | Patrikar S, Basannar DR, Bhatti VK, et al. Rate of decline in CD4 count in HIV patients not on antiretroviral therapy[J]. Med J Armed Forces India, 2014, 70(2): 134–138. DOI:10.1016/j.mjafi.2013.08.005 |
| [6] |
Ye RH, Duan S, Xiang LF, et al.
Studies on the determinants and changes related to the natural CD4+ T cell counts among antiretroviral treatment-naïve HIV/AIDS patients in Dehong prefecture, Yunnan province[J].
Chinese Journal of Epidemiology, 2011, 32(9): 882–887.
(in Chinese) 叶润华, 段松, 项丽芬, 等. 云南省德宏州无抗病毒治疗史的HIV感染者CD4+ T淋巴细胞计数自然变化及其影响因素[J]. 中华流行病学杂志, 2011, 32(9): 882–887. DOI:10.3760/cma.j.issn.0254-6450.2011.09.008 |
| [7] |
Li SF, Xu J, Chen LY, et al.
Studies on the changes of the CD4+ T cell counts in HIV patients recently infected through different infection routes in Yuxi prefecture[J].
The Chinese Journal of Dermatovenereology, 2013, 27(10): 1029–1030,1033.
(in Chinese) 李世福, 许杰, 陈黎跃, 等. 玉溪市不同感染途径HIV新近感染者CD4+ T淋巴细胞计数自然变化[J]. 中国皮肤性病学杂志, 2013, 27(10): 1029–1030,1033. |
| [8] | Grinsztejn B, Hosseinipour MC, Ribaudo HJ, et al. Effects of early versus delayed initiation of antiretroviral treatment on clinical outcomes of HIV-1 infection:results from the phase 3 HPTN 052 randomised controlled trial[J]. Lancet Infect Dis, 2014, 14(4): 281–290. DOI:10.1016/S1473-3099(13)70692-3 |
| [9] | UNAIDS. An ambitious treatment target to help end the AIDS epidemic[R]. Geneva:UNAIDS, 2014. |
| [10] | Mugavero MJ, Lin HY, Willig JH, et al. Missed visits and mortality among patients establishing initial outpatient HIV treatment[J]. Clin Infect Dis, 2009, 48(2): 248–256. DOI:10.1086/595705 |
| [11] | Walburn A, Swindells S, Fisher C, et al. Missed visits and decline in CD4 cell count among HIV-infected patients:a mixed method study[J]. Int J Infect Dis, 2012, 16(11): e779–785. DOI:10.1016/j.ijid.2012.06.004 |
 2017, Vol. 32
2017, Vol. 32


