扩展功能
文章信息
- 陶然, 朱正萍, 杨晓苏
- TAO Ran, ZHU Zheng-Ping, YANG Xiao-Su
- 蛋白激酶Cγ亚型和N-甲基-天门冬氨酸受体1在硝酸甘油致偏头痛大鼠模型发病机制中的作用探讨
- Role of protein kinase Cγ and N-methyl-D-aspartic acid receptor 1 in pathogenesis in a rat model of nitroglycerin-induced migraine
- 国际神经病学神经外科学杂志, 2018, 45(4): 341-345
- Journal of International Neurology and Neurosurgery, 2018, 45(4): 341-345
-
文章历史
收稿日期: 2018-03-13
修回日期: 2018-07-16
2. 广西壮族自治区人民医院神经内科干部病区, 广西壮族自治区南宁市 530021;
3. 暨南大学附属第一医院神经内科,广东省广州市 510630
偏头痛是神经系统常见疾病,发病机制尚不明确。随着神经生物及脑功能成像技术的应用,中枢敏化在偏头痛发病中的作用已为人们所重视[1]。偏头痛发作过程中存在脑干兴奋性增高[2]。N-甲基-天门冬氨酸受体(N-methyl-D-aspartic acid receptor, NMDAR)是离子型兴奋性谷氨酸受体的一种,其中亚单位N-甲基-天门冬氨酸受体1 (NMDARl)是必需的组分,是传导疼痛信号的主要亚单位,磷酸化修饰是NMDAR活性调节的重要机制。蛋白激酶C(PKC)为胞内第二信使,其中PKCγ亚单位为脑和脊髓独有。外周炎症性疼痛和神经源性疼痛所致中枢高敏感性由PKC-NMDAR介导[3, 4]。但目前关于PKC-NMDAR这一正反馈环路与偏头痛关系仍不明确。本研究拟采用硝酸甘油致大鼠偏头痛模型,RT-PCR和Western-blot法检测脑干PKCγ、NMDAR1 mRNA及蛋白表达和PKCγ依赖的NMDAR磷酸化蛋白表达,并与氟桂利嗪干预组进行对比,以初步探讨PKC-NMDAR环路与大鼠偏头痛的关系,深入研究偏头痛的发病机制,寻找新的治疗靶点。
1 材料和方法 1.1 材料硝酸甘油溶液(北京益民药物有限公司);氟桂利嗪胶囊(西安杨森制药有限公司);M-MLV逆转录酶(长沙鼎国生物技术公司);免疫印迹发光试剂盒(江苏碧云天生物技术研究所);兔抗PKCγ多克隆抗体及兔抗NMDAR1蛋白多克隆抗体(武汉博士德生物工程有限公司);兔抗磷酸化NMDAR1蛋白多克隆抗体(北京康为世纪生物科技有限公司)。
1.2 方法 1.2.1 分组及处理成年雌性SD大鼠30只随机分为对照组、模型组和干预组,后两组再分为发作期组和间歇期组,每组6只。
模型组及干预组依Tassorelli法[5]背部皮下注射硝酸甘油溶液10 mg/kg(2 ml),每周1次,共5周;对照组与模型组同步,以生理盐水(2 ml)代替硝酸甘油皮下注射。模型组于第二次造模后给予生理盐水2 ml/d灌胃,共4周;干预组于第二次造模后,给予氟桂利嗪0.5 mg/kg/d(2 ml,生理盐水配制)灌胃共4周。
对照组及发作期组于第5次造模后2 h,间歇期组于第5次造模后第4天断头处死取脑干组织(按大鼠脑立体定向解剖图谱取包括中脑、桥脑和延髓在内的脑干组织),液氮内保存待用。
1.2.2 RT-PCR法检测组织内PKCγ和NMDAR1 mRNA的表达脑干组织在液氮中研磨成粉状后取100 mg,Trizol法提取RNA。
逆转录反应合成cDNA第一链:总反应体系20 μl,70℃ 5 min,42℃ 60 min,70℃ 10 min。
PCR扩增:PCR总体积50 μl;PKCγ引物:上游AGATCATTG CCTATCAGCC,下游CACACGGACGTGGTCTAA,产物长度336 bp;NMDAR1上游CAGGGTGGAGGTGATAG,下游GCTGGAGTTTGAGGCT,产物长度454 bp;β-actin引物:上游GAGACCTTCAACACCCCAGCC,下游TCGGGGCATCGGAACCGCTCA,产物长度422 bp。PKCγ扩增PCR反应条件:95℃ 5 min,(94℃ 30 s,55℃ 40 s,72℃ 45 s)循环33次,72℃ 10 min;NMDAR1扩增PCR反应条件:95℃ 5 min,(94℃ 30 s,59℃ 40 s,72℃ 60 s)循环35次,72℃ 10 min。
PCR产物检测:1.5%琼脂糖凝胶(加溴化乙锭)电泳后,GIS凝胶图像处理系统上测定PCR产物条带吸光度(A)值。
1.2.3 Western-Blot法检测组织内PKCγ、NMDAR1和磷酸化NMDAR1蛋白的表达脑干组织在液氮中研磨成粉状后取100 mg加入蛋白裂解液RIPA冰浴裂解30 min,4℃,12000 r/min离心15 min,收集上清液,按照BCA蛋白定量试剂盒说明测定总蛋白浓度;样品经SDS-聚丙烯酰胺凝胶电泳分离后,电转移到NC膜上,封闭液封闭过夜;将NC膜按0.2 ml/cm2膜的比例加入一抗:兔抗PKCγ多克隆抗体(1 : 400)、兔抗NMDAR1多克隆抗体(1 : 300)、兔抗磷酸化NMDAR1多克隆抗体(1 : 500)和兔抗β-actin抗体(1 : 1000),压膜后4℃过夜;TBS震洗后加入二抗(1 : 1500),压膜后37℃,轻轻振荡1 h;加入化学发光试剂反应5 min,显影。应用Syngene Bio Imaging检测系统观察并照相。
1.3 统计学分析统计学分析用SPSS 22.0统计软件包处理。测定数值采用平均值±标准差(x±s)表示,多组间均数比较采用单因素方差分析, 两组间均数比较采用SNK-q检验。以P < 0.05为差异有统计学意义。
2 结果 2.1 大鼠造模后的表现模型组大鼠造模后4 min左右可以观察到明显出现双耳发红,前肢频繁搔头,挠头及爬笼次数增多,此现象持续2~3 h左右不等,继而出现蜷卧,活动减少,期间无死亡大鼠,造模成功率为100%;对照组无此类表现。氟桂利嗪干预组大鼠造模后也出现与模型组类似现象,但持续时间较模型组缩短,挠头及爬笼次数也明显减少,提示药物干预有效,与临床一致。
2.2 RT-PCR凝胶电泳半定量法及Western-Blot法检测结果与对照组相比,模型组和干预组大鼠脑干组织中PKCγ、NMDAR1 mRNA及蛋白的表达,在偏头痛发作期及间歇期,差异均无统计学意义(P > 0.05)。模型组发作期和间歇期磷酸化NMDAR1蛋白的表达均明显高于对照组及干预组发作期及和间歇期,差异有统计学意义(P < 0.05);而在发作期和间歇期之间相比,差异无统计学意义(P > 0.05);与模型组相比,干预组的磷酸化NMDAR1蛋白表达也稍有上调,但差异无统计学意义(P > 0.05)。见图 1~图 4及表 1~表 3。
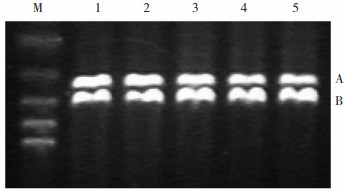
|
| 图 1 各组PKCγ mRNA表达的电泳图 注:M:Marker;A:PKCγ mRNA;B:β-actin mRNA;1:对照组;2:模型组发作期;3:模型组间歇期;4:干预组发作期;5:干预组间歇期 |
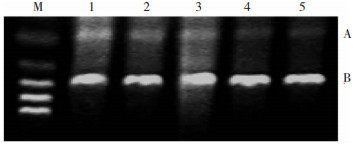
|
| 图 2 各组NMDAR1 mRNA表达的电泳图 注:M:Marker;A:NMDAR1 mRNA;B:β-actin mRNA;1:对照组;2:模型组发作期;3:模型组间歇期;4:干预组发作期;5:干预组间歇期 |
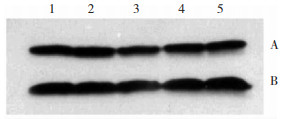
|
| 图 3 各组PKCγ蛋白表达的电泳图 注:A:PKCγ蛋白;B:β-actin;1:对照组;2:模型组发作期;3:模型组间歇期;4:干预组发作期;5:干预组间歇期 |
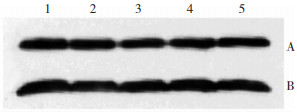
|
| 图 4 各组NMDAR1蛋白表达的电泳图 注:A:NMDAR1蛋白;B:β-actin;1:对照组;2:模型组发作期;3:模型组间歇期;4:干预组发作期;5:干预组间歇期 |
| 组别 | 例数(n) | PKCγ mRNA | NMDAR1 mRNA |
| 对照组 | 6 | 0.8519±0.0332 | 0.3479±0.0268 |
| 模型组发作期 | 6 | 0.8471±0.0320* | 0.3663±0.0319* |
| 模型组间歇期 | 6 | 0.8631±0.0281* | 0.3505±0.0311* |
| 干预组发作期 | 6 | 0.8716±0.0295# | 0.3613±0.0340# |
| 干预组间歇期 | 6 | 0.8579±0.0311# | 0.3485±0.0351# |
| 注:*与对照组比较,P > 0.05(模型组PKCγ,F=0.418;模型组NMDAR1,F=0.656);#与对照组比较,P > 0.05(干预组PKCγ,F=0.825;干预组NMDAR1,F=0.327) | |||
| 组别 | 例数(n) | PKCγ蛋白 | NMDAR1蛋白 |
| 对照组 | 6 | 0.8710±0.0347 | 0.8317±0.0328 |
| 模型组发作期 | 6 | 0.8904±0.0313* | 0.8541±0.0313* |
| 模型组间歇期 | 6 | 0.8804±0.0361* | 0.8360±0.0324* |
| 干预组发作期 | 6 | 0.8690±0.0369# | 0.8301±0.0283# |
| 干预组间歇期 | 6 | 0.8846±0.0321# | 0.8429±0.0346# |
| 注:*与对照组比较,P > 0.05(模型组PKCγ,F=0.483;模型组NMDAR1,F=0.817);#与对照组比较,P > 0.05(干预组PKCγ,F=0.006;干预组NMDAR1,F=0.284) | |||
| 组别 | 例数(n) | NMDAR1磷酸化蛋白 |
| 对照组 | 6 | 0.6047±0.0295 |
| 模型组发作期 | 6 | 0.8651±0.0305*$ |
| 模型组间歇期 | 6 | 0.8703±0.0255*$ |
| 干预组发作期 | 6 | 0.6214±0.0307# |
| 干预组间歇期 | 6 | 0.6105±0.0232# |
| 注:*模型组各组与对照组比较P < 0.05(F=169.341);#干预组各组与对照组比较P > 0.05(F=0.552);$模型组发作期与间歇期比较P > 0.05 | ||
硝酸甘油致偏头痛模型是利用硝酸甘油在血管壁通过酶或非酶的生物激活途径生成NO,后者快速扩张脑血管,同时参与三叉神经系统中枢敏化过程[6],从而诱发偏头痛,是偏头痛发病机制研究和药物评价的常用实验工具。
PKC和NMDA广泛分布于中枢神经系统。脑干的激活在偏头痛的疼痛传导途径中处于核心位置,脑干可能性是潜在的偏头痛发生器[7],偏头痛的中枢敏化主要是由三叉神经脊束尾核异常的神经元兴奋性引起的,表现为降低疼痛的阈值和扩大的疼痛反应[8]。故本次实验我们选择脑干为研究部位。
已经有研究证实[9],PKC主要通过活性或含量变化参与伤害性信息编码和调制。在诸多炎症性和神经源性疼痛模型中,脊髓背角的膜结合PKC表达量均升高,但胞浆PKC含量随之下降亦或不变,注射PKC转位和激活抑制剂后,可抑制致炎物质或神经损伤引起的疼痛,降低膜结合PKC含量,增加脊髓背角神经元对机械刺激反应的阈值。其中PKCγ亚基是痛觉过敏、中枢敏化的关键调节因子,被广泛认为与慢性偏头痛的发病机制有关。有研究发现慢性偏头痛大鼠模型中三叉神经脊束尾核的PKCγ表达量上调[10]。但我们在本次实验中发现模型组和干预组无论是发作期组还是间歇期组与对照组相比,PKCγ的mRNA和蛋白表达水平并无明显变化。推测在普通偏头痛动物模型中PKC不是通过表达量的变化而可能是通过活性增强或转位来调节中枢高敏感性。
研究表明,NMDAR的激活能够激活一系列与痛觉信号传递密切相关的信号通路,该受体功能被激活是引起神经病理性疼痛中枢敏化的关键机制之一,NR-1是其重要组成部分[11]。脊髓损伤后,由炎症刺激可以导致痛觉过敏的发生,该过程主要是通过诱导受体亚单位NMDAR1的磷酸化而产生,NMDAR1的激活与其磷酸化密切相关[12]。本实验中,发现偏头痛模型组发作期和间歇期NMDAR1的mRNA和蛋白(非磷酸化)表达水平与对照组比较无明显变化,但模型组发作期和间歇期PKCγ依赖的磷酸化NMDAR1表达明显高于对照组及干预组。提示在硝酸甘油致大鼠偏头痛模型中,NMDAR1不是通过含量变化而可能是通过活性改变参与偏头痛中枢敏化过程。在磷酸化过程中,PKCγ发挥着举足轻重的作用。本实验还显示模型组发作期和间歇期磷酸化NMDAR1蛋白表达无显著差异,提示无论是发作期还是间歇期,磷酸化NMDAR1蛋白表达均上调,推测偏头痛在发作期和间歇期,都处于中枢高敏感状态, 这与国外研究一致[13]。其中PKCγ和NMDAR介导的中枢敏化机制与神经病理性疼痛和炎症性疼痛有着相似的机制,即偏头痛反复发作时三叉神经中枢端释放大量兴奋性氨基酸(EAAs),使脑干突触后膜去极化,导致NMDAR通道内阻止Ca2+内流的Mg2+移开,Ca2+大量内流,激活Ca2+依赖的PKC,从胞浆转位至胞膜,磷酸化NMDAR,减少Mg2+对NMDAR通道的阻断作用,使NMDAR活性增高、更多Ca2+内流入胞,进一步增强PKC活性及其对NMDAR通道的效应,这一正反馈效应,形成类似突触可塑性的长时程增强,从而形成偏头痛的中枢敏化机制。这与临床相一致,偏头痛患者在发病期间常处于以自发痛、痛觉过敏及触诱发痛为特征的感觉超敏状态[14]。
氟桂利嗪是临床用于预防偏头痛的药物,药理机制尚不明确,多认为是通过影响某些神经递质和受体起作用,如影响钙素基因相关肽(CGRP)的释放,改变三叉神经脊束核尾侧(trigeminal nucleus caudalis, TNC)神经元活性等[15]。在本实验中,氟桂利嗪干预组发作期和间歇期PKCγ和NMDAR1的mRNA和蛋白表达与对照组,模型组的发作期组和间歇期组比较均无明显变化;而其PKCγ依赖的磷酸化NMDAR1蛋白表达明显下调,但与对照组比较无明显变化,提示氟桂利嗪干预后可能是通过阻止PKC活化这一正反馈回路的恶性循环,从而达到预防偏头痛发作的作用。遗憾的是本次实验样本量偏少,可能存在一定局限性,关于PKC-NMDAR环路在偏头痛发病机制中的作用有待完善相关实验进一步探讨。
| [1] |
郁飞宇, 陈春富. 中枢敏感化与偏头痛[J]. 国际神经病学神经外科学杂志, 2013, 40(4): 349-352. |
| [2] |
Aurora SK, Brin MF. Chronic Migraine:An Update on Physiology, Imaging, and the Mechanism of Action of Two Available Pharmacologic Therapies[J]. Headache, 2017, 57(1): 109-125. DOI:10.1111/head.12999 |
| [3] |
Hoffmann J, Charles A. Glutamate and its Receptors as Therapeutic Targets for Migraine[J]. Neurotherapeutics, 2018, 15(2): 361-370. DOI:10.1007/s13311-018-0616-5 |
| [4] |
Pham-Dang N, Descheemaeker A, Dallel R1, et al. Activation of medullary dorsal horn c isoform of protein kinase C interneurons is essential to the development ofboth static and dynamic facial mechanical allodynia[J]. Eur J Neurosci, 2016, 43(6): 802-810. DOI:10.1111/ejn.13165 |
| [5] |
Tassorelli C, Greco R, Wang D, et al. Nitroglycerin induces hyperalgesia in rats--a time-course study[J]. Eur J Pharmacol, 2003, 464(2-3): 159-162. DOI:10.1016/S0014-2999(03)01421-3 |
| [6] |
Nagy-Grócz G, Tar L, Bohár Z, et al. The modulatory effect of anandamide on nitroglycerin-induced sensitization in the trigeminalsystem of the rat[J]. Cephalalgia, 2016, 36(9): 849-861. DOI:10.1177/0333102415613766 |
| [7] |
Tajti J, Szok D, Párdutz á, Tuka B et a1. Where does a migraige attack originate?[J]. J Neural Transm (Vienna), 2012, 119(5): 557-568. DOI:10.1007/s00702-012-0788-9 |
| [8] |
Oshinsky ML. Sensitization and ongoing activation in the trigeminal nucleus caudalis[J]. Pain, 2014, 155(7): 1181-1182. DOI:10.1016/j.pain.2014.04.001 |
| [9] |
Velázquez KT, Mohammad H, Sweitzer SM. Protein kinase C in pain:Involvement of multiple isoforms[J]. Pharmacol Res, 2007, 55(6): 578-589. DOI:10.1016/j.phrs.2007.04.006 |
| [10] |
Wu B, Wang S, Qin G, et al. Protein Kinase Cγ Contributes to Central Sensitization in a Rat Model of Chronic Migraine[J]. J Mol Neurosci, 2017, 63(2): 131-141. DOI:10.1007/s12031-017-0960-7 |
| [11] |
Xie YG, Mu HJ, Li Z, et al. Supression of chronic central pain by superoxide dismutase in rats with spinal cord injury:inhibition of the NMDA receptor implicated[J]. Exp Ther Med, 2014, 8(4): 1137-1141. DOI:10.3892/etm.2014.1878 |
| [12] |
Gao X, Kim HK, Chung JM. Reactive oxygen species (ROS) are involved in enhancement of NMDA receptor phosphorylation in animal models of pain[J]. Pain, 2007, 131(26): 262-271. |
| [13] |
Bussone G. Pathophysiology of migraine[J]. Neurol Sci, 2004, 25(Suppl): 239-241. |
| [14] |
裴培, 刘璐, 赵洛鹏, 等. 偏头痛:中枢敏化与皮肤异常性疼痛[J]. 中国疼痛医学杂志, 2012, 22(2): 128-132. DOI:10.3969/j.issn.1006-9852.2012.02.020 |
| [15] |
Ye Q, Wang Q, Yan LY, et al. Flunarizine inhibits sensory neuron excitability by blocking voltage-gated Na+ and Ca2+ currents in trigeminal ganglion neurons[J]. Chin Med J (Engl), 2011, 124(17): 2649-2655. |
 2018, Vol. 45
2018, Vol. 45




