扩展功能
文章信息
- 张元杏, 王灿灿, 杨辉丽, 吴颖颖, 刘慧勤, 高鑫雅, 时英英, 臧卫周, 张杰文
- ZHNG Yuan-Xing, WANG Can-Can, YANG Hui-Li, WU Ying-Ying, LIU Hui-Qin, GAO Xin-Ya, SHI Ying-Ying, ZANG Wei-Zhou, ZHANG Jie-Wen
- 抗N-甲基-D-天冬氨酸受体抗体脑炎复发的临床特征
- Clinical relapse of anti-N-methyl-D-aspartate receptor encephalitis
- 国际神经病学神经外科学杂志, 2017, 44(4): 361-364
- Journal of International Neurology and Neurosurgery, 2017, 44(4): 361-364
-
文章历史
收稿日期: 2017-03-10
修回日期: 2017-05-26
自2007年Dalmau等[1]发现抗NMDAR抗体之后,越来越多抗NMDAR脑炎病例被诊断和报道。抗NMDAR脑炎以边缘叶脑炎为主要表现,但其病变范围及临床表现又不局限于边缘系统,Dalmau等[2]认为其特征符合弥漫性脑炎,并单列一类以区别于其他类型抗体相关脑炎。抗NMDAR脑炎临床表现轻重不一,但积极免疫治疗、肿瘤治疗可改善预后。国外研究报道约12%病人2年内可有1次到数次复发[3],国内该数据偏高,约23.5%~25%[4, 5]。本研究对我院诊治的抗NMDAR脑炎复发患者临床特征进行分析总结。
1 研究对象2013年5月至2017年2月郑州大学人民医院诊断的57例抗NMDAR脑炎病例中的10例复发患者。
2 方法对10例复发患者的临床资料包括首次发作与复发时的临床表现、实验室检查、影像学特征和治疗方案进行回顾性分析。
抗NMDAR脑炎的诊断标准依据2016年Lancet上发表的诊断共识中确诊的抗NMDAR脑炎标准,满足以下三条:A:至少存在以下6项主要症状中的1项或多项:① 精神行为异常或认知障碍;② 言语障碍;③ 癫痫发作;④ 运动障碍/不自主运动;⑤ 意识水平下降;⑥ 自主神经功能障碍或中枢性低通气。B:抗NMDAR抗体阳性。C:排除其他病因[6]。或根据复发时脑脊液抗NMDAR抗体阳性进行的回顾性诊断。
复发的判断标准为经免疫治疗病情稳定后或少数病人自发缓解后出现无法解释的新发的神经、精神症状或原有精神症状、记忆障碍加重等[3]。
3 结果 3.1 一般特征10例复发者中,男5例,女5例,平均年龄27.5岁(14~47岁)。10例共复发14次(1~3次),距离前次发作时间间隔1~19个月,平均间隔时间7.1个月。
3.2 临床特征与治疗首次发作临床特征及治疗10例中7例有前驱症状,分别为发热、头痛、头晕、恶心;首发症状为癫痫5例,记忆障碍1例,缄默/言语障碍1例,精神行为异常1例,偏侧肢体无力起病1例, 面部麻木感1例;主要临床表现为癫痫发作9例,精神行为异常6例,记忆障碍4例,肢体麻木无力6例,缄默/言语障碍3例,智能减退2例,自主神经功能障碍2例,不自主运动4例,意识水平下降2例。10例中6例首次发病后行血清及脑脊液抗神经元抗体检测,其中2例脑脊液、血清抗NMDAR抗体均为阳性,另外4例仅脑脊液抗体阳性。4例首次发病时未行抗神经元抗体检测者主要根据反复复发时脑脊液抗NMDAR抗体阳性,结合病史进行的回顾性诊断。10例均行头部MR平扫,其中5例正常,4例存在异常信号,主要位于颞叶内侧、海马、岛叶和顶叶,呈长T1长T2异常信号,FLAIR呈高信号,1例表现为柔脑膜强化。
10例中2例按病毒性脑炎治疗,症状自发缓解,其余8例均给予一线免疫治疗,其中3例应用激素冲击(0.5 g/d或1 g/d)联合静脉丙种球蛋白治疗,3例应用激素冲击治疗,2例单用丙球治疗。所有患者出院时病情均缓解。出院后3例患者未继续口服激素,3例口服激素维持3~5月(其中仅1例逐渐减量过程中复发,另2例分别在3~4月内停用激素)。所有女性患者生殖系统彩超均未发现肿瘤。
3.3 复发临床特征及治疗14例次复发中,男性6例次,女性8例次。平均复发时间间隔7.1月(1~19月)。复发时2例次有前驱症状,分别为头痛、发热;复发时临床表现为精神行为异常/认知障碍9例次,癫痫发作8例次,记忆障碍4例次,言语障碍3例次,幻觉2例次,意识水平下降、口面部不自主运动、眩晕、行走不稳和视力下降各1例次。复发时13例次行抗NMDAR抗体检测,脑脊液抗NMDAR抗体阳性率100%(13/13例),血清阳性率69%(9/13例),1例未进行血清及脑脊液抗NMDAR抗体检测。8例次女性病人筛查卵巢肿瘤均为阴性(彩超或盆部CT)。13例次复发后行头部MR检查,1例未查,其中6例次正常,2例表现为弥漫性脑萎缩,2例为陈旧病灶,1例次复发时出现左侧颞顶枕叶出现新发病灶,呈长T1长T2异常信号,FLAIR呈高信号,弥漫性脑萎缩,双侧海马为著。
复发后13例次再次给予免疫治疗,5例采用激素冲击联合丙球治疗,其中2例缓解后给予二线免疫抑制剂长程免疫治疗,1例应用吗替麦考酚酯片(1 g/d),1例给予硫唑嘌呤(1 g/d);3例单独应用丙球;3例单用激素冲击治疗;2例单用激素治疗后给予硫唑嘌呤(1 g/d)长程免疫抑制。1例拒绝免疫治疗者,病情自发稳定后2月再次复发,给予激素冲击联合丙球治疗后得到缓解。全部病例随访9~45月(距离首次发病时间),3例完全恢复,4例遗留轻微后遗症,主要为偶感记忆力稍差,不影响日常生活,3例遗留较明显后遗症如记忆力差、反应迟钝、易烦躁,影响日常生活。
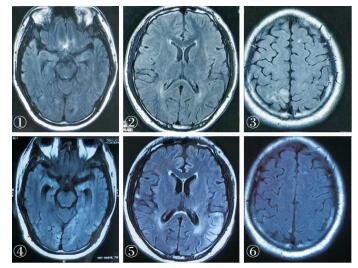
|
| 图 1 抗NMDAR抗体脑炎首次发作与复发时头部MRI 注:①、②、③:首次发作时MR可见右侧顶叶异常信号影;④、⑤、⑥:复发时MR可见左侧颞顶枕叶新发病灶,双侧海马萎缩。 |
抗NMDAR脑炎是目前了解最为清楚的新型自身免疫性脑炎。其可发生于任何年龄,最常见于年轻女性,87%的病人在起病4周内出现至少4类典型症状(包括精神行为异常/认知障碍、记忆力减退、癫痫发作、运动障碍、言语障碍/缄默、意识水平下降、自主神经功能障碍和中枢性低通气),多数病人对免疫治疗和肿瘤切除治疗反应良好。Dalmau等[3]的观察性研究表明,在2年的随访中,81%患者预后良好,早期免疫治疗及非重症患者预后较好。复发率为12%,其中33%为多次复发,不合并肿瘤者相较于合并肿瘤者复发风险更高,早期免疫治疗和二线免疫抑制剂的应用可减少复发。Gabilondo等[7]发现首次发作时未接受免疫治疗者复发风险较高。关鸿志等[8]报道一组16例次复发性抗NMDAR脑炎,其复发多出现于停用免疫治疗或低剂量激素减量过程中。本研究中复发者多数免疫治疗不规范(口服激素疗程短)或首次发作时未行免疫治疗,3例次发作时按病毒性脑炎抗病毒及对症治疗后症状缓解,未行免疫治疗,于2~16月后复发。脑脊液抗NMDAR抗体持续合成可能是脑炎复发的基础,畸胎瘤神经组织抗原是刺激抗体持续产生的来源,但切除畸胎瘤后仍有复发的报道,单纯疱疹病毒也可触发抗NMDAR抗体的合成。脑脊液抗NMDAR抗体滴度变化与临床症状相关,预后良好者往往脑脊液抗体滴皮下降迅速[10],这也解释了免疫治疗不彻底、未行免疫治疗及不合并肿瘤者易发生复发。
Dalmau等[3]对抗NMDAR脑炎复发的定义为经免疫治疗后病情缓解或少数病例自发缓解后至少2月出现的无法用其他原因解释的神经、精神综合征,可见复发强调在得到临床缓解后再次出现急性临床症状。复发可发生在首次发作后数月乃至数年,可为1次或多次复发。关鸿志等[8]的报道中,复发时间间隔最短仅0.5月。本组研究中1例给予免疫治疗病情稳定1月后出现新症状,尽管缓解期不足2月,因其出现新发症状,再次给予免疫治疗得到有效缓解,我们仍认为其发生复发。文献报道仅31%病例复发时表现为典型的抗NMDAR脑炎(同时存在3~5个核心症状),最常见症状依次为言语障碍/缄默、行为/认知障碍、注意力障碍和癫痫发作等,23%可表现为孤立的小脑-脑干受累症状,如共济失调、吞咽困难、复视、震颤、肢体无力和面部麻木等[7]。本组中两例次复发时症状不典型,1例以小脑-脑干症状复发,头部MR无异常发现,但脑脊液抗NMDAR抗体在前次治疗转阴后再次出现强阳性,表明抗NMDAR脑炎复发,1例次主要表现为智能减退,反应迟钝,视力下降,头部MR提示一侧视神经信号异常,水通道蛋白抗体检测阴性,而脑脊液抗NMDAR抗体水平较前次升高。尽管复发主要依据症状判断,当复发表现为典型的抗NMDAR脑炎症状时,不难诊断,当症状不典型,且影像学表现缺乏特异性,加之可合并视神经脊髓炎、多发性硬化等脱髓鞘疾病[9],脑脊液抗NMDAR抗体滴度的变化则显得尤为重要。文献报道脑炎复发时临床表现往往较首次发作轻,本组研究中该现象并不明显,6例次复发时典型症状数少于前次发作,病情较轻,5例次复发时严重程度与前次发作相当,3例次复发时较首次发作严重,这与报道不符[7, 8],推测可能由于前次发作时未进行免疫治疗或免疫治疗不规范,导致中枢神经系统持续存在自身免疫反应。
对于抗NMDAR脑炎,病情缓解后出现新发症状或原有症状加重如记忆力明显下降、精神症状加重等均提示复发,应及时进行病情活动性评估。脑脊液抗NMDAR抗体具有高度诊断特异性,较血清更为敏感,其变化与脑炎复发密切相关[10],有研究表明复发时脑脊液抗体阳性率为100%[8]。头部MR对抗NMDAR脑炎诊断特异性不高,可无明显异常,部分可有边缘叶,如海马、杏仁体和扣带回等受累,也可超出边缘系统的范围,如颞叶外侧、基底节和脑干等,部分患者可有软脑膜弥漫性强化。本例中仅1例复发时头部MR有新发病灶,2例为陈旧病灶,个别病人有弥漫性脑萎缩改变,无特异性。有学者通过长期随访发现抗NMDAR脑炎后弥漫性脑萎缩与长期预后无明显相关性,且该萎缩可逆,可在3~4年内逐渐恢复,机制尚不清楚,可能与癫痫发作、应用糖皮质激素相关、长期应用抗癫痫药物等有关[11]。肿瘤学评估仍需重点排查卵巢畸胎瘤,早期发现并切除畸胎瘤有助减少复发,国内最新共识建议行卵巢彩超或盆部CT,并常规请妇科会诊排除畸胎瘤可能,但切除畸胎瘤后仍可能有脑炎复发。Guan等[12]报道2例黑色素细胞痣切除后出现的抗NMDAR脑炎,提示明显的黑色素细胞痣可能与肿瘤阴性的抗NMDAR脑炎存在一定关系,在肿瘤阴性的复发病例中也应注意。
免疫治疗对复发病例仍有效,但目前针对复发性抗NMDAR脑炎免疫方案尚无共识。急性期国内外推荐的一线免疫治疗包括糖皮质激素、静脉免疫球蛋白和血浆置换,可单用激素或激素联合丙种球蛋白或血浆置换。2017年国内最新共识[13]推荐糖皮质激素用量为0.5~1 g/d冲击治疗,而后改为1 mg/kg/d维持2周,逐渐减停,口服激素总疗程4~6月;丙种球蛋白总量2 g/kg,分3~5 d应用。效果不佳时可酌情重复一线治疗方案。二线免疫药物包括利妥昔单抗与环磷酰胺,适用于急性期,尽管利妥昔单抗在抗NMDAR脑炎的治疗中效果已得到证实,但仍属超说明书用药,且可增加凶险感染的风险,国内目前应用较少。共识建议对于复发患者,可应用吗替麦考酚酯1~2 g/d或硫唑嘌呤100 mg/d,至少1年。肿瘤评估也是抗NMDAR脑炎治疗随访的重要方面,对于肿瘤阴性患者,每半年复查卵巢超声或盆部CT,持续至少4年。
总之,尽管对抗NMDAR脑炎的认识已较为清楚,其复发的机制仍不明了,对复发的认识也更多局限于现象层面,复发性抗NMDAR脑炎的病例系列报告有助于提高临床医生对该病的认识,但迫切需要更为深入的研究。
| [1] |
Dalmau J, Tüzün E, Wu H, et al. Paraneoplastic Anti-N-methyl-D-aspartate Receptor Encephalitis Associated with Ovarian Teratoma[J]. Ann Neurol, 2007, 61(1): 25-36. DOI:10.1002/ana.v61:1 |
| [2] |
Leypoldt F, Armangue T, Dalmau J. Autoimmune encephalopathies[J]. Ann N Y Acad Sci, 2015, 1338(1): 94-114. DOI:10.1111/nyas.12553 |
| [3] |
Titulaer MJ, Mccracken L, Gabilondo I, et al. Treatment and prognostic factors for long-term outcome in patients with anti-NMDA receptor encephalitis:an observational cohort study[J]. Lancet Neurol, 2013, 12(2): 157-165. DOI:10.1016/S1474-4422(12)70310-1 |
| [4] |
Guan HZ, Ren HT, Cui LY. Autoimmune Encephalitis:An Expanding Frontier of Neuroimmunology[J]. Chin Med J, 2016, 129(9): 1122-1127. DOI:10.4103/0366-6999.180514 |
| [5] |
徐文灯, 贺菲菲, 叶静. 抗N-甲基-D-天冬氨酸受体脑炎51例的预后分析[J]. 中华神经科杂志, 2017, 50(2): 99-102. |
| [6] |
Graus F, Titulaer MJ, Balu R, et al. A clinical approach to diagnosis of autoimmune encephalitis[J]. Lancet Neurol, 2016, 15(4): 391-404. DOI:10.1016/S1474-4422(15)00401-9 |
| [7] |
Gabilondo I, Saiz A, Galán L, et al. Analysis of relapses in anti-NMDAR encephalitis[J]. Neurology, 2011, 77(10): 996-999. DOI:10.1212/WNL.0b013e31822cfc6b |
| [8] |
关鸿志, 孔维泽, 彭斌, 等. 复发性抗N-甲基-D-天冬氨酸受体脑炎临床分析[J]. 中华医学杂志, 2015, 95(13): 996-1001. DOI:10.3760/cma.j.issn.0376-2491.2015.13.009 |
| [9] |
Zoccarato M, Saddi MV, Serra G, et al. Aquaporin-4 antibody neuromyelitis optica following anti-NMDA receptor encephalitis[J]. J Neurol, 2013, 260(12): 3185-3187. DOI:10.1007/s00415-013-7182-x |
| [10] |
Gresaarribas N, Titulaer MJ, Torrents A, et al. Antibody titres at diagnosis and during follow-up of anti-NMDA receptor encephalitis:a retrospective study[J]. Lancet Neurol, 2014, 13(2): 167-177. DOI:10.1016/S1474-4422(13)70282-5 |
| [11] |
Iizuka T, Kaneko J, Tominaga N, et al. Association of Progressive Cerebellar Atrophy With Long-term Outcome in Patients With Anti-N-Methyl-d-Aspartate Receptor Encephalitis[J]. Jama Neurol, 2016, 73(6): 706-713. DOI:10.1001/jamaneurol.2016.0232 |
| [12] |
Yang XZ, Cui LY, Ren HT, et al. Anti-NMDAR encephalitis after resection of melanocytic nevi:report of two cases[J]. BMC Neurol, 2015, 15(1): 165. DOI:10.1186/s12883-015-0424-z |
| [13] |
中华医学会神经病学分会. 中国自身免疫性脑炎诊治专家共识[J]. 中华神经科杂志, 2017, 50(2): 91-98. |
 2017, Vol. 44
2017, Vol. 44




