扩展功能
文章信息
- 胡胜利, 刘开军, 汪超甲, 张宇强, 周一, 王辉
- HU Sheng-li, LIU Kai-jun, WANG Chao-jia, ZHANG Yu-qiang, ZHOU Yi, WANG Hui
- 钻孔联合尿激酶灌洗治疗儿童硬膜外血肿疗效观察
- Clinical effect of drilling combined with urokinase lavage in treatment of epidural hematoma in children
- 国际神经病学神经外科学杂志, 2017, 44(1): 24-27
- Journal of International Neurology and Neurosurgery, 2017, 44(1): 24-27
-
文章历史
收稿日期: 2016-11-14
修回日期: 2017-01-12
创伤性硬膜外血肿是儿童颅脑损伤后常见的颅内血肿类型,多发生在幕上大脑半球凸面,约占颅内血肿的30%。治疗方法分保守治疗和手术治疗,手术治疗分开颅血肿清除和钻孔引流[1]。我科自2007年1月至2016年5月共收治儿童创伤性硬膜外血肿281例,其中有53例入院时尚未昏迷 (GCS>9分或脑CT中线未见明显移位且环池无明显受压)、生命体征平稳、瞳孔未散大、血肿量40 ml以下的患者采用钻孔联合尿激酶灌洗治疗,疗效满意,现总结如下。
1 资料与方法 1.1 一般资料男34例,女19例;年龄1~14岁,其中<3岁7例,3~6岁26例,7~14岁20例,平均年龄5.5岁。均有明确的外伤史,其中:高处坠落伤28例,车祸伤20例,打击伤3例,重物砸伤2例。受伤到就诊时间0.5~48小时,平均4小时。
1.2 临床表现关于钻孔引流治疗硬膜外血肿的适应症,多数学者主要从意识、GCS评分、血肿量、生命体征、瞳孔、短时间内有无血肿扩大等方面评估。但具体到各个方面,各作者持有不同观点。硬膜外血肿原发性昏迷较少,文献[6]指出硬膜外血肿常合并多种颅脑损伤,有时颅脑损伤才是引起意识障碍的主要原因,故单从意识判断可能不妥。GCS通过睁眼、语言、运动判断意识状态,5岁以下儿童GCS不准确,在6月以下的正常婴儿GCS最高也只能评9分[7],因此GCS在儿童并不适用,可以参考儿童改良的GCS评分[8],具体见表 1。有学者认为,血肿量的大小与症状未必成正比[6]。本组有昏迷史18例,无昏迷史35例;入院时格拉斯哥昏迷评分 (Glasgow Coma Scale,GCS):13~15分32例,9~12分20例,8分1例。入院时均有不同程度头痛、头晕,恶心、呕吐,另有癫痫发作3例,肢体活动障碍5例。“熊猫眼”、外耳道出血等颅底骨折13例。受伤处均有不同程度的头皮挫伤或血肿。
| 功能测定 (最佳语言反应) | 睁眼 | 最佳运动反应 | |||||||||
| 0~23个月 | 2~5岁 | > 5岁 | 评分 | < 1岁 | ≥1岁 | 评分 | < 1岁 | ≥1岁 | 评分 | ||
| 微笑,发声 | 适当的单词,短语,能定向说话 | 5 | 自发 | 自发 | 4 | 自发 | 服从命令而动 | 6 | |||
| 哭闹,可安慰 | 词语不当 | 不能定向说话 | 4 | 声音刺激时 | 语言刺激时 | 3 | 因局部疼痛而动 | 因局部疼痛而动 | 5 | ||
| 持续哭闹,尖叫 | 持续哭闹,尖叫 | 语言不当 | 3 | 疼痛刺激时 | 疼痛刺激时 | 2 | 因痛而屈曲回缩 | 因痛而屈曲回缩 | 4 | ||
| 呻吟,不安 | 呻吟 | 语言难于理解 | 2 | 刺激后无反应 | 刺激后无反应 | 1 | 因痛而屈曲反应 | 因痛而屈曲反应 | 3 | ||
| 无反应 | 无反应 | 无反应 | 1 | 因痛而伸展反应 | 因痛而伸展反应 | 2 | |||||
| 无运动反应 | 无运动反应 | 1 | |||||||||
颅脑CT提示额部硬膜外血肿12例,颞部硬膜外血肿10例,额颞部硬膜外血肿18例,额顶部硬膜外血肿8例,顶枕部硬膜外血肿2例,后颅窝硬膜外血肿3例。根据多田氏公式 (V=1/2长×宽×层面) 初步计算血肿量均在15~40 ml之间。伴有硬膜下血肿6例,脑挫裂伤5例。额骨骨折13例,颞骨骨折10例,额颞骨骨折6例,顶骨骨折5例,额顶骨骨折4例,枕骨骨折3例。均为闭合性颅骨骨折,其中:线性骨折26例,粉碎性骨折5例,凹陷性骨折10例,凹陷深度均<1 cm。
2 治疗方法根据颅脑CT定位血肿位置,能够良好配合的儿童采用l%利多卡因局部麻醉,不配合者采用静脉复合麻醉。切开穿刺点头皮1.5~2 cm,磨钻钻骨孔1枚,颅骨内板钻开后多有暗红色血液流出,置入引流管,根据CT片血肿中心至穿刺点颅骨的距离确定置管深度。用注射器从引流管缓慢注入2~3 ml无菌生理盐水数次,将未凝固的血液冲出。引流管接三通并连接密封引流袋,引流袋高度与头部硬膜外血肿位置持平。术后复查颅脑CT,若无血肿扩大,每日2次沿引流管向血肿腔注入尿激酶 (2~3万U+生理盐水2 ml),夹管2小时后开放引流。视引流液的颜色和量决定是否复查颅脑CT,若残留血肿<5 ml即认为血肿基本清除,拔除引流管。
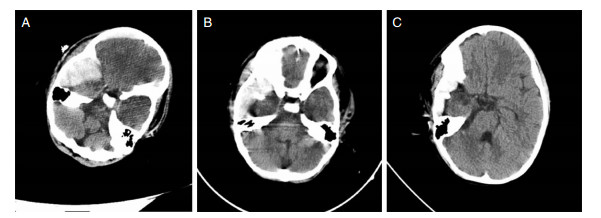
3 结果53例手术均在伤后12~24小时完成并获得成功,手术时间20~50分钟,平均30分钟。所有患者尿激酶灌洗均不超过4次,复查头部CT均显示血肿基本清除并拔除引流管,术后头痛头晕、恶心呕吐症状逐渐消失。图A、B、C分别为其中一例患儿术前术后脑CT。本组无新发出血并中转开颅病例,无感染和死亡病例。所有患者出院时智力、记忆、语言均恢复良好,2例遗留肢体轻度活动障碍,1例继发性癫痫。随访6~24个月,无硬膜外血肿复发。住院时间8~18天,平均12天。
|
| 图 1 患儿,男,2岁8月龄。图A为术前脑CT并定位。图B为术后脑CT,可见引流管。图C为尿激酶灌洗后硬膜外血肿基本清除干净。 |
儿童硬膜外血肿出血机制与成人不同,板障出血和硬膜剥离渗血是其主要原因,大血管破裂出血少见[2]。儿童硬膜外血肿发生率远低于成人,原因如下:颅骨较软且弹性较好,骨折时不易形成碎片刺伤血管;颅骨与硬脑膜连接紧密,硬脑膜出血时血液不易在此间隙形成巨大血肿;脑膜中动脉等脑膜血管在走行途中尚未在颅骨内板形成沟槽,受到外力时不易损伤[3]。硬膜外血肿吸收缓慢,或难以吸收而机化,形成占位效应,影响儿童脑组织的正常发育[4]。幕上血肿量>30 ml,颞区血肿量>20 ml、幕下血肿>10 ml即有手术指征[5]的观点已经得到广泛认可。
血肿量不是选择手术方式的主要指征,患者意识状况才是决定微创治疗的先决条件[9]。结合53例患儿的治疗经验,作者认为颅骨钻孔引流术的适应征需要结合患儿的年龄、神志、GCS评分、血肿性质和量的大小、病情进展速度等因素个体化综合考虑。颅缝未闭的新生儿,尽管有时硬膜外血肿较大,但其颅内代偿空间大,血肿能够通过颅缝渗到皮下吸收,多能通过保守治疗治愈,但有发生颅骨畸形的可能。对于囟门未闭的幼儿,虽然无法准确评估神志和GCS评分,即使血肿量较大,但囟门张力不过高、中线结构移位 < 5 mm、瞳孔大小正常,仍可考虑颅骨钻孔引流术;对于肢体活动、语言等方面发育成熟的幼儿,意识障碍轻、GCS8分以上、头CT中线结构移位 < 5 mm、无环池受压、生命体征尚平稳、瞳孔大小正常、间隔6 h以上复查CT血肿无明显增大者,均可行颅骨钻孔引流术。液化的单纯性硬膜外血肿,也首选钻孔引流。对于颞部和后颅窝的硬膜外血肿,易导致严重后果,有时血肿量不大也应适当扩大手术指征。但对于病情进展迅速,意识障碍进行性加重;生命体征不稳,瞳孔散大;血肿巨大;头颅CT示中线结构移位且环池受压;高度怀疑脑膜中动脉主干或其分支损伤出血;凹陷性骨折严重压迫脑组织;合并较大的硬膜下血肿和脑内血肿或严重脑挫裂伤、脑水肿严重者,首选开颅血肿清除术。
关于手术时机的选择。伤后过早钻孔引流有颅内再出血的风险。文献[10]指出,急性硬膜外血肿出血多在20~30分钟内停止,6h后完全停止。本组患者均在伤后6h以上复查CT血肿无明显增大且于12~24小时内手术治疗,未发生新鲜出血中转开颅病例。但也有学者[11]认为伤后5天左右,即血肿有一定液化时进行手术,能缩短有创治疗周期,减少操作次数,减少感染或其他不良事件的发生。但作者认为此时间点不妥,理由有三:需要手术的硬膜外血肿一般较大,多有占位效应,在安全的时间内尽早清除血肿解除对脑组织的压迫,减轻脑损害;虽然需要多次尿激酶冲管,但只要严格无菌操作,感染的发生率也低;在等待手术的较长时间里,有可能因脑水肿、癫痫发作等原因导致病情突发加重,引起严重后果。故作者主张在伤后6小时以上、24小时以内尽早手术,解除血肿对脑组织的压迫。
术中术后注意事项。钻孔时避开硬膜静脉窦、脑膜中动脉主干、凹陷性和粉碎性骨折区。置管不宜过深;术中不宜刻意追求清除较多未凝固的血肿;向血肿腔内注水时的推力和速度要适宜,否则均可导致颅骨内板与硬脑膜剥离形成更大血肿。术后常规复查脑CT,了解残留的血肿量。钻孔结合尿激酶治疗成人硬膜外血肿已有一些报道[11-12]。刘军等[13]建议尿激酶小剂量多次使用,更为有效的溶解血肿,且能减少再出血。注入尿激酶时尽可能使其完全进入血肿腔,适当改变患者头位,使尿激酶与血肿充分融合,提高血肿溶解效果。尿激酶的半衰期为15分钟[14],因此夹管时间不宜过长。尿激酶灌洗时严格无菌操作,降低感染的风险。不宜刻意追求血肿完全清除,否则有诱发新鲜出血的风险。残留血肿<5 ml即认为血肿基本清除,拔除引流管。尽管少量血肿残留,但脑组织复张后液化的血肿可经骨折处外渗至皮下软组织吸收。本组53例患者随访的脑CT均显示血肿完全吸收,疗效满意。
儿童特别是婴幼儿较大的硬膜外血肿,开颅手术创伤大,出血多,易发生失血性休克甚至循环衰竭[15]。部分患儿入院时没有昏迷,开颅手术创伤大且易对患儿造成严重心理影响,家属常难以接受,而保守治疗血肿吸收时间长甚至不能吸收。钻孔联合尿激酶灌洗治疗儿童硬膜外血肿具有创伤小、出血少、并发症少、医疗费少、效果满意、家属易接受等特点,是一种有效、可靠的治疗方法。严把手术适应症和手术时机、精细的术中术后处理是确保疗效的关键。
| [1] | 冯伟, 周玉璞. 儿童创伤性硬膜外血肿临床分析[J]. 国际神经病学神经外科学杂志, 2016, 43(4): 325–327. |
| [2] | 伍伟俊, 李伯和, 袁宜荣, 等. 小儿急性液性硬膜外血肿诊治分析[J]. 中华神经创伤外科电子杂志, 2016, 2(4): 220–222. |
| [3] | 雷霆. 小儿神经外科学[M]. 第二版. 北京: 人民卫生出版社, 2011年1月, 94. |
| [4] | Rocchi G, Caroli E, Raco A, et al. Traumatic epidural hematoma in children[J]. J Child Neurol, 2005, 20(7): 569–572. |
| [5] | 尚发军, 艾文兵, 熊志云, 等. 经颅钻孔引流治疗硬膜外血肿23例. 中国微侵袭神经外科杂志[J], 2014, 19(7): 313-314. |
| [6] | 孙涛, 苏贺先, 马骏, 等. 硬膜外血肿钻孔引流术的临床观察[J]. 中华全科医学, 2011, 9(3): 352–353. |
| [7] | 卢洪流, 何子骏, 杨常栓. 新生儿硬膜外血肿钻孔引流术[J]. 中华神经创伤外科电子杂志, 2015, 1(2): 62. |
| [8] | 王荃, 钱素云. 儿童意识水平及脑功能障碍的常用评估方法[J]. 中华实用儿科临床杂志, 2013, 28(18): 1367–1370. |
| [9] | 曾凡川. 微创钻孔引流治疗中小量硬膜外血肿46例[J]. 重庆医学, 2012, 41(2): 190–191. |
| [10] | 崔丙周. 颅骨钻孔置管尿激酶治疗硬膜外血肿21例临床分析[J]. 中国实用神经疾病杂志, 2011, 14(11): 80–81. |
| [11] | 樊宝华, 潘红波, 钱忠伟, 等. 钻孔引流并尿激酶治疗硬膜外血肿[J]. 临床急诊杂志, 2014, 15(11): 669–671. |
| [12] | Liu W, Ma L, Wen L, et al. Drilling skull plus injection of urokinase in the treatment of epidural haematoma:A preliminary study[J]. Brain Injury, 2008, 22(2): 199–204. DOI:10.1080/02699050801895407 |
| [13] | 刘军, 张传东, 仇洪, 等. 钻孔引流术结合尿激酶灌注治疗横窦骑跨性硬膜外血肿的体会[J]. 海南医学, 2015, 26(4): 574–575. |
| [14] | 陈新谦, 金有豫, 汤光. 新编药物学. 北京: 人民卫生出版社, 2007, 577–579. |
| [15] | 王银生, 张中原, 张久蛟, 等. 急性外伤性硬膜外血肿的微创穿刺治疗[J]. 中国微创外科杂志, 2013, 2(3): 175–177. |
 2017, Vol. 44
2017, Vol. 44



