2. 210029 南京, 江苏省人民医院核医学科PET/CT中心
2. Department of Nuclear Medicine PET/CT Center, Jiangsu Province Hospital, Nanjing 210029, China
原发性肺淋巴瘤(primary pulmonary lymphoma,PPL)是一种累及单侧或双侧肺(实质或支气管)的淋巴细胞恶性克隆增生性疾病,肺是结外淋巴瘤好发部位之一,仅次于胃肠道。PPL最常见的病理类型为黏膜相关淋巴组织边缘区B细胞淋巴瘤,而原发性肺弥漫大B细胞淋巴瘤临床相对少见。目前,有关原发性肺弥漫大B细胞淋巴瘤的CT报道多见[1-2],但由于缺乏特异性,诊断较困难,而有关18F-FDG PET/CT显像报道少见[3],本病例分析1例确诊为原发性肺弥漫大B细胞淋巴瘤的18F-FDG PET/CT影像学表现及鉴别诊断,以提高诊断水平。
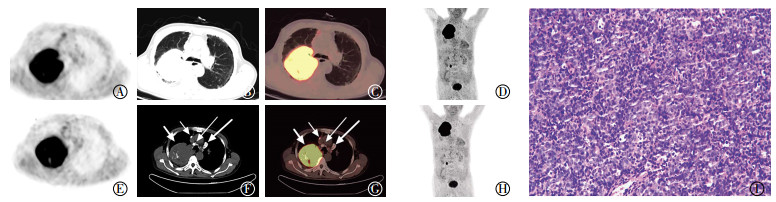
1 患者资料患者男性,74岁,因“发热、咳嗽,伴气喘1月余”入院。患者1月前无明显诱因出现低热,体温37.8~38.2 ℃,伴咳嗽,偶有咳痰、气喘。当地医院胸部CT平扫提示右肺上叶占位,双侧胸腔积液,考虑原发性肺肉瘤样癌可能。该患者在治疗前签署了知情同意书。实验室检查结果:胸水生化结果乳酸脱氢酶310.0 U/L,腺苷脱氨酶40.0 U/L;胸水涂片示大量淋巴细胞、单核细胞,未见明显异型细胞;痰涂片未见抗酸杆菌;结核感染T细胞检测结果为阴性。为明确肺内病变性质及评估全身情况,行18F-FDG PET/CT检查,禁食6 h,检测患者的血糖值为5.3 mmol/L,按照3.7 MBq/kg静脉注射18F-FDG 0.28 GBq[2],平躺静卧60 min后开始显像,显像仪器采用德国Siemens Biograph 16 PET/CT显像仪,先行CT扫描,再行PET数据采集。CT扫描参数:电压140 kV,电流160 mA,螺距1.375,层厚4.25 mm,重建厚度3.7 mm;PET采集参数:根据患者身高采集7个床位,2 min/床,采用三维模式进行采集。PET/CT结果示:右肺上叶支气管开口处有大小为8.0 cm×7.3 cm巨大软组织团块影,边缘光滑、密度欠均匀,其内见小点状低密度影及多发点状钙化灶,SUVmax为26.2,纵隔内第2、3A、4R、5、7、10区有多发钙化淋巴结,SUVmax为3.0(图 1中A~H)。PET/CT诊断为原发性肺肉瘤样癌。为明确病变性质行右肺上叶肿块穿刺活检,病理结果示:弥漫性淋巴细胞样细胞浸润伴大片坏死,诊断为恶性肿瘤;免疫组化结果:CD3(-),CD20(++),CD43(-),CD23(-),Ki-67(60%+),CD10(+),Bcl-2(+),多发性骨髓瘤癌基因1(+)(图 1中I)。本例患者符合恶性淋巴瘤,弥漫大B细胞型,生发中心亚型。
|
图 1 患者男性,74 岁,原发性肺淋巴瘤患者 18F-FDG PET/CT 图像和病理图(苏木精-伊红染色,×100) 图中,A~D 分别为 PET、CT、PET/CT 肺窗图像和 MIP 图像。PET/CT 结果示,右肺上叶支气管开口处有一巨大软组织肿块影,边缘光滑,放射性摄取异常增高,SUVmax 为 26.2;E~H 分别为 PET、CT、PET/CT 纵隔窗图像和 MIP 图像。PET/CT 结果示,右肺上叶肿块(短粗箭头),密度不均匀,肿块内见多发点状钙化灶(短粗箭头),纵隔内 3A 区(细短箭头)、4R 区(细长箭头)、5 区(粗长箭头)多发钙化淋巴结影,放射性摄取 轻度增高,SUVmax 为 3.0;I:病理图。光镜下示弥漫性淋巴细胞样细胞浸润伴大片坏死。MIP:最大密度投影。 |
PPL占肺部原发性恶性肿瘤的0.3%,在所有淋巴瘤中占比不到0.5%[4]。原发性肺弥漫大B细胞淋巴瘤好发于成人,中位年龄约60岁,儿童少见。患者常有肺部症状,如呼吸困难、咯血、胸痛或全身症状。本例患者临床表现为发热、咳嗽,伴气喘,与文献报道相似[4]。
目前,原发性肺弥漫大B细胞淋巴瘤的CT影像学表现文献报道多见,主要为以下4种类型:①结节肿块型;②肺炎或肺泡型;③间质型;④粟粒型[2]。结节肿块型病灶的特点为:病灶大多数为散在、多发,边界清晰,边缘光滑,密度均匀,钙化少见。而原发性肺弥漫大B细胞淋巴瘤的18F-FDG PET/CT表现文献报道少见[5]。Agarwal等[5]报道了2例肺弥漫大B细胞淋巴瘤患者,伴有胸痛、干咳、发热等症状,18F-FDG PET/CT检查示肺内孤立性肿块、密度均匀,18F-FDG摄取异常增高。本例患者18F-FDG PET/CT表现为右肺上叶孤立性肿块,尽管病灶边缘光滑,但是病灶内可见散在钙化,这与淋巴瘤钙化少见的特征不同,从而易误诊为其他恶性肿瘤。笔者分析认为本例患者可能是钙化先于淋巴瘤出现,淋巴瘤病灶包绕钙化生长,而本例患者18F-FDG摄取明显增高,符合肺弥漫大B细胞淋巴瘤的特点。
原发性肺弥漫大B细胞淋巴瘤少见,结合本例患者特点,其鉴别诊断需与肺癌、肺肉瘤、活动性肺结核相鉴别[6]。肺癌PET/CT多表现为分叶状肿块,病灶边缘多有毛刺,常有胸膜凹陷征及周围淋巴结转移,并侵犯邻近组织,18F-FDG代谢明显增高,肿瘤较大时坏死常见,18F-FDG摄取呈“环形”;而本例患者表现为类圆形肿块,边缘光滑,虽然体积较大但坏死较少,18F-FDG摄取尚均匀,不难与肺癌鉴别。肺肉瘤多发生于青壮年,边缘清楚、光整,肿块内多可见钙化,多为局限性侵犯及血行转移,极少淋巴结转移[7],Boulteh等[8]研究发现肺滑膜肉瘤的18F-FDG摄取略增高,SUVmax为1.3,18F-FDG摄取一般低于PPL;本例患者为老年男性,18F-FDG摄取明显弥漫性增高,且无局部侵犯及转移。活动性肺结核多发生于青壮年,常无明显症状,一般为单发圆形或类圆形结节灶,密度均匀,周围多见卫星灶,钙化发生率较高,结核相关检验阳性,且活动性肺结核球常呈18F-FDG高摄取,部分中心坏死区呈18F-FDG分布缺损[9]。本例单发结节,密度尚均匀且伴有钙化,易与结核瘤相混淆,但患者为老年男性,有发热、咳嗽伴气喘等临床症状,痰涂片、结核感染T细胞检测均为阴性,结节周围无卫星病灶,18F-FDG弥漫性均匀摄取。
综上所述,18F-FDG PET/CT能够为原发性肺弥漫大B细胞淋巴瘤的诊断提供依据,对肺内单发肿块伴钙化影,18F-FDG摄取弥漫性均匀增高的病变,要考虑到原发性肺弥漫大B细胞淋巴瘤的可能,最终确诊仍需病理学检查。
利益冲突 本研究由署名作者按以下贡献声明独立开展,不涉及任何利益冲突。
作者贡献声明 来瑞鹤负责论文撰写、修改;丁重阳负责命题的提出、数据的获取及论文审阅。
| [1] |
田欣伦, 冯瑞娥, 施举红, 等.
原发性肺淋巴瘤18例临床和影像及病理特点[J]. 中华结核和呼吸杂志, 2008, 31(6): 401–405.
DOI:10.3321/j.issn:1001-0939.2008.06.001 Tian XL, Feng RE, Shi JH, et al. Primary pulmonary lymphoma:analysis of 18 cases TIAN[J]. Chin J Tubere Respir Dis, 2008, 31(6): 401–405. DOI:10.3321/j.issn:1001-0939.2008.06.001 |
| [2] |
陈哲, 陈庆东, 周海生, 等.
肺原发性淋巴瘤的多层螺旋CT诊断[J]. 医学影像学杂志, 2014, 24(5): 741–744.
Chen Z, Chen QD, Zhou HS, et al. MSCT diagnosis of pulmonary primary lymphoma[J]. J Med Imaging, 2014, 24(5): 741–744. |
| [3] |
冉鹏程, 田嘉禾, 王瑞民, 等.
18F-FDG PET/CT诊断原发性肺淋巴瘤[J]. 中国医学影像技术, 2011, 27(10): 2021–2025.
Ran PC, Tian JH, Wang RM, et al. Diagnosis of primary pulmonary lymphoma with 18F-FDG PET/CT[J]. Chin J Med Imaging Technol, 2011, 27(10): 2021–2025. |
| [4] | Pina-Oviedo S, Weissferdt A, Kalhor N, et al. Primary pulmonary lymphomas[J]. Adv Anat Pathol, 2015, 22(6): 355–375. DOI:10.1097/PAP.0000000000000090 |
| [5] | Agarwal KK, Dhanapathi H, Nazar AH, et al. Primary pulmonary lymphoma-role of fluoro-deoxy-glucose positron emission tomography-computed tomography in the initial staging and evaluating response to treatment-case reports and review of literature[J]. Indian J Nucl Med, 2016, 31(3): 194–197. DOI:10.4103/0972-3919.181529 |
| [6] |
王中娟, 吴文娟, 唐平.
原发性肺肉瘤的CT表现及鉴别诊断[J]. 实用放射学杂志, 2017, 33(5): 688–690.
DOI:10.3969/j.issn.1002-1671.2017.05.010 Wang ZJ, Wu WJ, Tang P. CT finding and differetial diagnosis of primary pulmonary sarcoma[J]. J Pract Radiol, 2017, 33(5): 688–690. DOI:10.3969/j.issn.1002-1671.2017.05.010 |
| [7] |
吴玉锦, 郭亮, 黄仁鹏, 等.
原发性肺肉瘤的CT诊断及鉴别诊断[J]. 实用放射学杂志, 2015, 31(8): 1393–1395.
DOI:10.3969/j.issn.1002-1671.2015.08.045 Wu YJ, Guo L, Huang RP, et al. CT diagnosis and differential diagnosis of primary pulmonary sarcoma[J]. J Pract Radiol, 2015, 31(8): 1393–1395. DOI:10.3969/j.issn.1002-1671.2015.08.045 |
| [8] | Boulter DJ, Rosado-de-Christenson ML, Stevens R, et al. Primary synovial sarcoma of the lung[J]. Radiol Case Rep, 2007, 2(4): 1–9. DOI:10.2484/rcr.v2i4.82 |
| [9] |
丁重阳, 李天女, 王聪.
Castleman病的18F-FDG PET/CT显像特点[J]. 中华核医学与分子影像杂志, 2015, 35(1): 14–17.
DOI:10.3760/cma.j.issn.2095-2848.2015.01.004 Ding CY, Li TN, Wang C. 18F-FDG PET/CT imaging characteristics of Castleman's disease[J]. Chin J Nucl Med Mol Imaging, 2015, 35(1): 14–17. DOI:10.3760/cma.j.issn.2095-2848.2015.01.004 |
 2018, Vol. 42
2018, Vol. 42


