骨质疏松是以骨量减低、骨组织细微结构损坏为特征,导致骨脆性增加,容易发生骨折的全身性骨病,是老年人群的多发病[1]。研究发现,影响骨强度下降的因素除骨密度外还存在其他因素,如骨结构等[2]。目前, 双能X线吸收检测法(dual energy X-ray absorptiometry, DXA)是检测骨密度的常用方法。DXA通常选择髋部、腰椎前后位作为常规检测部位。在临床工作中也会遇到髋部或腰椎脆性骨折的患者,骨密度检查提示骨量减少,甚至为正常,容易造成漏诊或者延误治疗。新型DXA测量仪采集的胸腰椎侧位影像,可用于椎体骨折评估(vertebral fracture assessment, VFA)。目前公认的骨质疏松症诊断标准是基于DXA的测量结果。本研究通过对疑似骨质疏松老年患者在DXA常规检测髋部、腰椎前后位基础上,进行DXA腰椎侧位骨密度检测联合VFA,以期提高老年骨质疏松症的检出率。
1 资料与方法 1.1 一般资料选取2017年2月至2017年10月疑似有骨质疏松来我院核医学科就诊的老年患者86例,其中男性16例,年龄70 ~ 89岁,平均(77.5±5.8)岁,女性70例,年龄60 ~ 89岁,平均(68.6±7.1)岁。排除明显脊椎暴力外伤骨折史、恶性肿瘤史。本研究患者在行常规髋部、腰椎前后位DXA骨密度检测的同时进行腰椎侧位骨密度检测,以及胸腰椎T4~L5侧位扫描,并进行VFA。
1.2 方法采用美国Hologic公司生产的Discovery Wi(S/N 88539)型DXA扫描仪,所有受检者先进行常规DXA,即髋部(包括全髋和股骨颈)和腰椎前后位骨密度测定,然后同时进行腰椎侧位的骨密度联合VFA检测。
髋部骨密度测定:患者仰卧在扫描台上的中线上,双腿平放台上,脚固定于特制脚架上,下肢处于内旋15°位。起始激光定位在一侧髋关节下方,扫描范围:股骨头、大转子、股骨干近端、转子下2.5 cm。腰椎前后位骨密度测定:保持上述体位不变,起始激光定位在腰椎下方,扫描范围包括腰椎L1~L4。常规法测定髋部整体、股骨颈和腰椎正位骨密度。
腰椎侧位骨密度测定:患者取右侧卧位,置于扫描床中线上,双腿屈膝屈髋90度,双手上举抱头,扫描范围腰椎L1~L4。VFA:保持腰椎侧位体位不变,扫描范围:胸腰椎T4~L5,获得胸腰椎T4~L5侧位清晰图像,采用Genant视觉半定量法,对T4~L5椎体先行目测判断可疑骨折椎体,再用VFA软件6点定位法,确定目标椎体的前下、前上、后下、后上和上下终板的中间点,需要时手动调整定位点。利用骨密度仪VFA软件进行椎体形态学评估,根据软件分析结果,确定椎体正常、轻度、中度或重度椎体骨折。以上所有操作由固定的放射投照技师负责。腰椎侧位DXA联合VFA测定腰椎侧位骨密度和判断椎体脆性骨折情况。
骨质疏松的诊断主要基于DXA骨密度测量结果和(或)脆性骨折[1]。根据国际临床骨密度学会推荐的诊断标准,如果腰椎、髋部整体或股骨颈骨密度的T值≤-2.5,均可诊断为骨质疏松;脆性骨折的诊断根据胸腰椎T4~L5的VFA结果。
比较腰椎侧位骨密度联合VFA检测与常规DXA检测髋部及腰椎前后位骨密度诊断骨质疏松的检出率。比较不同部位骨密度DXA检测或VFA对骨质疏松的检出率。
1.3 统计学分析应用SPSS19.0软件进行统计学分析。计量资料以均数±标准差(x± s)表示。计数资料腰椎侧位骨密度联合VFA的DXA检测与常规髋部及腰椎前后位骨密度检测诊断骨质疏松检出率的比较,以及不同部位骨密度或VFA对骨质疏松诊断检出率的比较,采用χ2检验分析。P < 0.05表示差异有统计学意义。
2 结果86例受检者中,DXA检测髋部整体、股骨颈、腰椎前后位骨密度分别为(0.72±0.12)、(0.60±0.13)、(0.83±0.16)g/cm2,T值分别为-1.9±0.94、-2.2±1.09、-2.0±1.51,诊断为骨质疏松者分别为26例(34.2%)、42(55.3%)、36例(47.4%);腰椎侧位骨密度为(0.59±0.14)g/cm2,T值为-3.0±1.63,诊断为骨质疏松者64例(84.2%)。其中VFA诊断椎体脆性骨折患者60例。
所有受检者中,腰椎侧位骨密度联合VFA诊断为骨质疏松者76例(76/76,100%);常规髋部及腰椎前后位骨密度检测诊断为骨质疏松者58例(58/76,76.3%),二者比较差异有统计学意义(χ2=10.617,P < 0.001)。常规DXA测量腰椎后前位和髋部骨密度漏诊患者18例,其中VFA诊断脆性骨折14例,腰椎侧位骨密度诊断骨质疏松14例。常规DXA与腰椎侧位联合VFA检测诊断骨质疏松的差异见图 1。
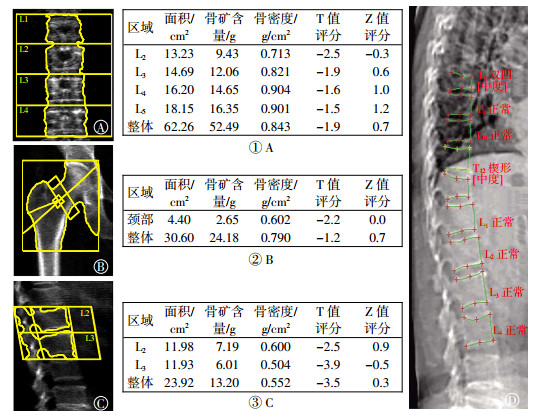
|
图 1 患者女性,77岁,常规DXA与腰椎侧位联合VFA检测诊断骨质疏松的差异 Figure 1 Diagnostic differences between dual energy X-ray absorptiometry routine method and lumbar lateral position combined with vertebral fracture evalution detection 图中,A、①A:腰椎骨密度,B、②B:髋部骨密度,C、③C:腰椎侧位骨密度,D:VFA。常规DXA检测腰椎、髋部整体和股骨颈骨密度的T值分别为-1.9、-1.2,-2.2,诊断为骨量减少;腰椎侧位联合VFA检测,腰椎侧位骨密度的T值为-3.5,VFA示第12胸椎椎体中度楔形改变,第8胸椎椎体中度双凹变形,诊断为严重骨质疏松症。DXA:双能X线吸收检测法;VFA:腰椎骨折评估。 |
本研究结果表明,股骨颈骨密度诊断骨质疏松疏检出率(42/76,55.3%)高于髋部整体(26/76,34.2%),二者差异有统计学意义(χ2=6.812,P=0.009)。髋部整体骨密度、腰椎前后位骨密度、腰椎侧位骨密度和VFA诊断骨质疏松症检出率分别为60.5%(46/76)、47.4%(36/76)、84.2%(64/76)和78.9%,腰椎侧位骨密度与VFA的骨质疏松检出率比较,差异无统计学意义(χ2=0.700,P=0.403),但二者均高于髋部骨密度的骨质疏松检出率(χ2=10.660、6.110,均P < 0.05);髋部骨密度与腰椎前后位骨密度的骨质疏松检出率比较,差异无统计学意义(χ2=2.648,P=0.104)。
3 讨论骨质疏松是一种全身性骨骼疾病,临床主要表现为骨骼疼痛、骨密度降低和骨折风险增加,严重影响患者的生活质量。当前我国老年人中骨质疏松患病率超过50%,其中骨折发生率接近1/3[3]。目前,骨质疏松的早期诊断主要依据DXA骨密度测量,主要检测部位包括髋部及腰椎前后位。骨密度通常用T值表示,T值=(实测值-同种族同性别正常青年人峰值骨密度)/同种族同性别正常青年人峰值骨密度的标准差。我们采用世界卫生组织标准诊断骨质疏松(T值≤-2.5)[1],以DXA联合VFA的诊断作为“金标准”,研究结果显示,股骨颈骨密度诊断骨质疏松疏检出率(55.3%)高于髋部整体(34.2%),提示DXA测量股骨颈骨密度诊断骨质疏松更具价值。同时髋部与腰椎前后位骨密度的骨质疏松检出率无明显差异,检测腰椎前后位和髋部骨密度诊断骨质疏松均具有临床价值,与文献[4]报道的结果髋部骨密度诊断骨质疏松价值高于腰椎前后位不同。
然而,以髋部和腰椎骨密度降低确诊骨质疏松症是有局限性的。因老年骨质疏松患者病程长,慢性炎症或损伤修复导致不同程度代偿性骨质增生,相应部位的骨密度下降不明显,DXA检测面积骨密度受前后组织重叠的因素影响,仅以常规DXA检测髋部、腰椎正位骨密度诊断骨质疏松有一定的漏诊率[4-5]。
腰椎侧位骨密度诊断老年骨质疏松症具有较高的灵敏度。腰椎正位DXA测量ROI包括椎体及其后方的附件结构,测量结果受椎体和椎小关节的骨质增生硬化和腹主动脉钙化影响[1]。脊柱关节炎、椎体压缩性骨折都会导致腰椎正位DXA骨密度增高[7-8],所以腰椎前后位DXA不适合检测脊柱关节炎及腰椎压缩性骨折患者。而腰椎侧位椎体多为松质骨,避开发生损伤的部位及其他干扰因素,具有较高的诊断价值。本研究初步证实腰椎侧位骨密度诊断骨质疏松症检出率较高,我们认为老年人DXA检测骨密度比较适合的部位是腰椎侧位椎体。
以腰椎前后位、髋部整体及股骨颈骨密度的T值判断骨量结果往往存在差异,同样,腰椎侧位与常规腰椎正位、髋部整体及股骨颈骨密度诊断结果也会不一致。如果腰椎侧位T值≤-2.5,存在腰椎脆性骨折,可以诊断为骨质疏松;如果腰椎侧位T值≤-2.5,但不存在脆性骨折,只要腰椎正位、髋部整体或股骨颈T值≤-2.0(按照中国老龄协会制定的骨质疏松诊断标准),也可以诊断为骨质疏松。如果腰椎侧位T值≤-2.5,不存在脆性骨折,而腰椎正位、髋部整体或股骨颈-2.0 < T值< 1.0或为骨量正常者,仍不能排除骨质疏松,需进一步行腰椎定量CT检查确诊。
VFA可用于评估椎体形态,判定骨折,发生脆性骨折即可诊断为骨质疏松[9]。骨质疏松性骨折最常见的是椎体骨折,由于大多数老年患者无明显外伤史和典型的临床症状,骨质疏松性骨折诊治率过低,故DXA在判断椎体骨折中有重要价值[10-11]。Genant半定量法是通过视觉进行骨折分级判断,是VFA最常用的方法[12-13]。老年骨质疏松患者应用DXA测量骨密度筛查骨质疏松的同时,结合VFA能发现更多的椎体骨折患者[14-18],且可以提高骨质疏松诊断率[19-20]。
综上所述,我们认为对伴有骨质增生疑似骨质疏松的老年患者,可进行DXA椎体骨折评估联合腰椎侧位骨密度检测,尽可能避免骨质疏松的漏诊。同时本研究仍然存在不足之处和局限性:①需要建立腰椎侧位骨密度标准数据库,设备软件功能支持,技术人员的熟练操作;②本研究选择的对象均为老年人,对于年轻人群能否得出同样结论尚待研究;③未与腰椎定量CT骨密度定量对比,尤其对于常规腰椎正位和髋部骨密度正常,且不存在脆性骨折的患者,能否根据腰椎侧位骨密度或T值诊断骨质疏松,值得进一步探讨研究;④DXA腰椎侧位骨密度诊断骨质疏松症标准,可能需要进一步探讨;⑤DXA-VFA诊断骨质疏松性骨折的标准,尤其对于单个轻度椎体形态改变,需要慎重,有时仍需要作进一步的影像学检查确诊。
利益冲突 本研究由署名作者按以下贡献声明独立开展,不涉及任何利益冲突。
作者贡献声明 乔法敏负责研究命题的提出、方法的设计、研究过程的实施、数据的获取、提供与分析,论文撰写及最终版本的修订审阅;和占华参与研究过程的实施、数据的获取、提供;江梅参与研究过程的实施、数据的分析;段红兴参与研究过程的实施、数据的提供。
| [1] |
中华医学会骨质疏松和骨矿盐疾病分会.
原发性骨质疏松症诊疗指南(2017)[J]. 中华骨质疏松和骨矿盐疾病杂志, 2017, 10(5): 413–443.
DOI:10.3969/j.issn.1674-2591.2017.05.002 The Chinese Medical Association of osteoporosis and bone mineral Disease Branch. A guide to the diagnosis and treatment of primary osteoporosis(2017)[J]. Chin J Osteoporosis and Bone Miner Res, 2017, 10(5): 413–443. DOI:10.3969/j.issn.1674-2591.2017.05.002 |
| [2] |
任晓静, 蔡思清, 吕国荣, 等.
髋部结构分析在预测髋部脆性骨折的意义[J]. 中国医学物理学杂志, 2017, 34(5): 513–520.
DOI:10.3969/j.issn.1005-202X.2017.05.016 Ren XJ, Cai SQ, Lyv GR, et al. Significance of hip structure analysis in the prediction of osteoporotic hip fracture[J]. Chin J Med phy, 2017, 34(5): 513–520. DOI:10.3969/j.issn.1005-202X.2017.05.016 |
| [3] |
高乐女, 钟兵, 王勇.
锝[(99)Tc]亚甲基二膦酸盐治疗骨质疏松症的研究进展[J]. 中国骨质疏松杂志, 2017, 23(8): 1094–1099.
DOI:10.3969/j.issn.1006-7108.2017.08.025 Gao LN, Zhong B, Wang Y. Research progress on Technetium[99Tc] methylenediphosphonate in the treatment of osteoporosis[J]. Chin J Osteoporosis, 2017, 23(8): 1094–1099. DOI:10.3969/j.issn.1006-7108.2017.08.025 |
| [4] |
李玲, 陈玉华, 周广举, 等.
70岁以上老年骨质疏松症DEXA诊断检查部位的选择探讨[J]. 川北医学院学报, 2014, 29(3): 278–280.
Li L, Chen YH, Zhou GJ, et al. Exploration and discussion on the choices of inspection area of aged osteoporosis with DEXA among patients over 70[J]. J North Sichuan Med Coll, 2014, 29(3): 278–280. |
| [5] |
李晓玉, 李娜, 苏永彬, 等.
腰椎定量CT与双能X线骨密度测量对老年男性骨质疏松的诊断效能比较[J]. 中国骨质疏松杂志, 2012, 18(11): 980–983.
DOI:10.3969/j.issn.1006-7108.2012.11.003 Li XY, Li N, Su YB, et al. Diagnosis of osteoporosis in elderly males:comparison of QCT with DXA[J]. Chin J Osteoporosis, 2012, 18(11): 980–983. DOI:10.3969/j.issn.1006-7108.2012.11.003 |
| [6] |
李凯, 李新民, 闫东, 等.
腰椎QCT与DXA对老年骨质疏松的诊断差异[J]. 中华骨质疏松和骨矿盐疾病杂志, 2017, 10(3): 271–276.
Li K, Li XM, Yan D, et al. Diagnostic discordance of osteoporosis using spinal QCT and DXA in Chinese elderly[J]. Chin J Osteoporosis and Bone Mineral Res, 2017, 10(3): 271–276. |
| [7] | Kaya A, Ozgocmen S, Kamanli A, et al. Bone loss in ankylosing spondylitis:does syndesmophyte formation have an influence on bone density changes?[J]. Med Princ Pract, 2009, 18(6): 470–476. DOI:10.1159/000235897 |
| [8] | Korkosz M, Gasowski J, Grzanka P, et al. Baseline new bone formation does not predict bone loss in ankylosing spondylitis as assessed by quantitative computed tomography (QCT):10-year follow-up[J]. BMC Musculoskelet Disord, 2011, 12(3): 121. DOI:10.1186/1471-2474-12-121 |
| [9] |
张智海, 刘忠厚, 李娜, 等.
中国人骨质疏松症诊断标准专家共识[J]. 中国骨质疏松杂志, 2014, 20(9): 1007–1010.
DOI:10.3969/j.issn.1006-7108.2014.09.001 Zhang ZH, Liu ZH, Li N, et al. Expert consensus on the diagnosis of osteoporosis in Chinese Population[J]. Chin J Osteoporosis, 2014, 20(9): 1007–1010. DOI:10.3969/j.issn.1006-7108.2014.09.001 |
| [10] | Kucukler FK, Simsek Y, Turk AC, et al. Osteoporosis and silent vertebral fractures in nursing home resident elderly men in Turkey[J]. J Clin Densitometry, 2017, 20(2): 188–195. DOI:10.1016/j.jocd.2015.05.064 |
| [11] | Bazzocchi A, Spinnato P, Fuzzi F, et al. Vertebral fracture assessment by new dual-energy X-ray absorptiometry[J]. Bone, 2012, 50(4): 836–841. DOI:10.1016/j.bone.2012.01.018 |
| [12] | El Maghraoui A, Rezqi A, Mounach A, et al. Vertebral fractures and abdominal aortic calcification in postmenopausal women. A cohort study[J]. Bone, 2013, 56(1): 213–219. DOI:10.1016/j.bone.2013.05.022 |
| [13] | Borges CN, De Almeida JM, Lima DA, et al. Prevalence of morphometric vertebral fractures in old men and the agreement between different methods in the city of Recife, Brazil[J]. Rheumatol Int, 2014, 34(10): 1387–1394. DOI:10.1007/s00296-014-3035-x |
| [14] | Lee JH, Lee YK, Oh SH, et al. A systematic review of diagnostic accuracy of vertebral fracture assessment (VFA) in postmenopausal women and elderly men[J]. Osteoporosis International, 2016, 27(5): 1691–1699. DOI:10.1007/s00198-015-3436-z |
| [15] |
徐国玲, 颜晓东, 玉颜庆.
DXA椎体骨折评价在骨质疏松诊断中的意义[J]. 中国骨质疏松杂志, 2016, 22(2): 211–213, 216.
DOI:10.3969/j.issn.1006-7108.2016.02.020 Xu GL, Yan XD, Yu YQ. The significance of DXA-assisted vertebral fracture assessment for diagnosis of osteoporosis[J]. Chin J Osteoporosis, 2016, 22(2): 211–213, 216. DOI:10.3969/j.issn.1006-7108.2016.02.020 |
| [16] |
随华, 耿秀琴, 周艳红, 等.
DXA脊椎骨折影像评估老年男性初发甲亢患者椎体骨折[J]. 中国骨质疏松杂志, 2017, 23(2): 206–208.
Sui H, Geng XQ, Zhou YH, et al. Prevalence of vertebral fracture detected by vertebral fracture assessment in older male patients with hyperthyroidism[J]. Chin J Osteoporosis, 2017, 23(2): 206–208. |
| [17] | Diacinti D, Guglielmi G, Pisani D, et al. Vertebral morphometry by dual-energy X-ray absorptiometry(DXA) for osteoporotic vertebral fractures assessment(VFA)[J]. Radiologia Medica, 2012, 117(8): 1374–1385. DOI:10.1007/s11547-012-0835-5 |
| [18] | El Maghraoui A, Rezqi A, Mounach A, et al. Systematic vertebral fracture assessment in asymptomatic postmenopausal women[J]. Bone, 2013, 52(1): 176–180. DOI:10.1016/j.bone.2012.09.023 |
| [19] | Jager PL, Jonkman S, Koolhaas W, et al. Combined vertebral fracture assessment and bone mineral density measurement:a new standard in the diagnosis of osteoporosis in academic populations[J]. Osteoporos Int, 2011, 22(4): 1059–1068. DOI:10.1007/s00198-010-1293-3 |
| [20] | Mrgan M, Mohammed A, Gram J. Combined vertebral assessment and bone densitometry increases the prevalence and severity of osteoporosis in patients referred to DXA scanning[J]. J Clin Densitom, 2013, 16(4): 549–553. DOI:10.1016/j.jocd.2013.05.002 |
 2018, Vol. 42
2018, Vol. 42


